В организме человека есть орган, который играет выдающуюся роль в обеспечении жизнедеятельности. Этот орган – печень, и функции его столь многообразны, что даже краткое их перечисление займет немало места.
Печень (hepar) – самая крупная пищеварительная железа. Она вырабатывает желчь, которая поступает в двенадцатиперстную кишку и необходима для переваривания пищи. Печень выполняет «барьерную» функцию и нейтрализует вредные соединения, попадающие в нее из кишечника и других органов. Она участвует во всех видах обмена веществ: в ней синтезируются белки (альбумины и глобулины плазмы крови, факторы свертывающей системы крови и основные компоненты защитных антител), преобразуются углеводы (глюкоза откладывается в печени в виде гликогена) и жиры (образуется холестерин, а избыток жирных кислот разрушается), депонируется большинство витаминов (в печени каротин превращается в витамин А), синтезируются и разрушаются некоторые гормоны. Печень служит депо крови, до 20% которой может удерживать. У плода печень выполняет кроветворную функцию: вырабатывает эритроциты.
Расположение печени и желчного пузыря
Печень и желчный пузырь
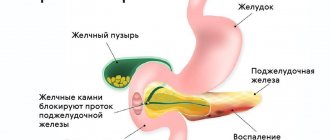
Расположена печень в брюшной полости, в правом подреберье, непосредственно под диафрагмой (рис. 1). Многообразие функций приводит к тому, что вес печени у взрослого человека достигает 1,5–2 кг (примерно 1/36 массы тела). У плода относительный вес печени вдвое больше (1/18 массы тела), и она занимает половину брюшной полости. Форма печени соответствует окружающим ее образованиям: верхняя поверхность выпуклая, как купол диафрагмы, а на нижней поверхности имеются борозды и вдавления от прилежащих органов (правая почка, двенадцатиперстная и ободочная кишки). Поверхность печени гладкая и блестящая от покрывающей ее брюшины, цвет красно-бурый (желтоватый оттенок придают скопления жира). Связки печени фиксируют ее в определенном положении и представляют собой складки брюшины, переходящей на печень с диафрагмы и соседних органов. Связки же делят печень на доли: большую правую и меньшую левую.
На нижней поверхности правой доли печени в небольшом углублении располагается желчный пузырь (см. рис. 1). Рядом, в поперечной борозде, находятся ворота печени – место, где в печень входят сосуды, нервы и откуда выходят желчные протоки. Особенность печени состоит в том, что она получает кровь из двух источников: как все органы, снабжается артериальной кровью (из печеночной артерии), а венозная кровь, оттекающая от желудка, кишечника, поджелудочной железы и селезенки, поступает из воротной вены. Эта кровь содержит питательные вещества из желудочно-кишечного тракта, которые в печени обезвреживаются и частично откладываются про запас (как гликоген), инсулин из поджелудочной железы, регулирующий обмен сахара, и продукты распада клеток крови из селезенки, которые используются для выработки желчи. В течение 1 часа вся кровь несколько раз проходит по сосудам печени, «выгружая» здесь одни вещества и насыщаясь другими. «Самой нагруженной гаванью во всей реке жизни» называют печень.
Причины рвоты желчью
В большинстве случае отхождение рвотных масс, содержащих желчные компоненты, вызвано неинфекционными и инфекционными заболеваниями пищеварительного тракта, однако существует ряд ситуаций, при которых состояние отмечается однократно или эпизодически на фоне пищевых погрешностей. Нарушение нормального переваривания продуктов в просвете двенадцатиперстной кишки с возникновением острого дуоденостаза, заброса химуса в желудок и далее рвотой желчным содержимым возможно при переедании жирной пищи, особенно в сочетании со спиртными напитками.
Желчнокаменная болезнь
При поражениях гепатобилиарной системы рвота желчью имеет висцеральный характер, развивается из-за перерастяжения стенок желчного пузыря и желчевыводящих протоков. Часто рвотные позывы возникают на высоте боли, сопровождаются выделением небольшого количества слизи и желчных кислот, не облегчают состояние пациента. Симптом может наблюдаться при дисрегуляции механизмов желчеобразования и желчевыделения, что обусловлено органическими нарушениями в билиарном тракте. Основные причины рвоты дуоденальным содержимым с желчью при патологии, сопряженной с ЖКБ:
- Холангит
. При остром воспалении желчных протоков рвотный акт связан с явлениями общей интоксикации организма, не приносит облегчения больному. Диспепсические расстройства являются вторичными признаками заболевания, на первый план выступает триада симптомов: боли в проекции желчного пузыря, высокая лихорадка, желтушность. При тяжелом течении могут наблюдаться нарушения сознания, падение артериального давления. - Холедохолитиаз
. Рвота при закупорке желчного протока конкрементом обычно носит рефлекторный характер и обусловлена висцеро-висцеральными взаимодействиями вегетативных нервов. Симптом проявляется на фоне сильных болей в правом подреберье, которые возникают вследствие растяжения желчнопузырной стенки. Также для холедохолитиаза характерно пожелтение кожных покровов и слизистых, обесцвечивание кала, появление темной мочи. - Постхолецистэктомический синдром
. После хирургического удаления желчного пузыря развивается патологическая циркуляция желчи, которая нарушает процессы переваривания и всасывания питательных веществ. Диспепсические расстройства (отрыжка горьким, вздутие живота, рвота) сочетаются с интенсивным болевым синдромом, отмечающимся у 70% пациентов. При обострении процесса наблюдается лихорадка, желтуха. - Дискинезия желчевыводящих путей
. Дискоординация сокращения сфинктеров печеночного и желчного протоков приводит к изменению нормального ритма выделения желчи в кишечник, что сопровождается появлением боли, диспепсических симптомов — тошноты, рвоты желчью, метеоризма, снижения аппетита. Для гипермоторного варианта характерно преобладание болевого синдрома, при гипомоторной дисфункции превалируют диспепсические проявления.
Дуодено-гастральный рефлюкс
Заброс содержимого, перевариваемого в 12-перстной кишке, развивается при различных органических и функциональных патологиях ЖКТ. Выделение рвотных масс с желчью обусловлено нарушениями в пилородуоденальной зоне, что проявляется периодическим зиянием сфинктера привратника, повышением давления в верхней части двенадцатиперстной кишки. При попадании агрессивного содержимого в желудок происходит непроизвольное сокращение гладких мышц и мускулатуры брюшного пресса, что и вызывает рвоту. Появление желчи в рвотных массах чаще всего связано со следующими заболеваниями:
- Гиперацидные состояния
. Повышение продукции соляной кислоты ведет к выраженному снижению рН и частому открытию пилорического сфинктера, сопровождающемуся регургитацией желчи в желудок. Развитие хронического гастрита или язвенной болезни утяжеляет состояние пациента, провоцирует появление тошноты и многократной рвоты. Наблюдается выраженный болевой синдром, который имеет характерный ритм, связанный с приемом пищи. - Острый дуоденит
. Диспепсические расстройства, наряду с интенсивными ночными и утренними болями в эпигастрии, всегда возникают при воспалительных процессах в двенадцатиперстной кишке. Переполнение и растяжение верхних отделов кишечника потенцирует расслабление привратника и заброс содержимого в полость желудка. На начальных стадиях дуоденита пациент предъявляет жалобы на горькую отрыжку и изжогу, которые усугубляются рвотой с желчью. - Острое расширение желудка
. Растяжение стенок органа, обусловленное острым нарушением иннервации, приводит к опущению желудка вниз и передавливанию петель кишечника. В результате формируется ретроградный ток кишечного содержимого, возникает рвота с наличием желчных кислот, которые обильно поступают в увеличенный желудок. Для заболевания характерно выделение большого количества рвотных масс (до 7-8 литров в день). - Функциональные расстройства желудка
. Появление рвоты желчью у таких пациентов связано с первичными нарушениями моторики верхних отделов ЖКТ, дискоординацией работы гладкой мускулатуры и сфинктеров. Выраженность симптома усиливается после приема жирных блюд, стимулирующих секрецию желчи. Для функциональной диспепсии типична изменчивость и непостоянность жалоб, сочетание с психастенией. - Стеноз двенадцатиперстной кишки
. Наличие желчи в выделяемых рвотных массах является характерным для сужения нисходящего отдела кишки. При этом возникает длительный застой частично переваренного химуса, который вызывает перерастяжение кишечника и ретроградный дуоденально-гастральный ток. На поздних этапах заболевания рвотные массы приобретает зловонный запах вследствие длительного брожения и гниения пищи.
Заболевания поджелудочной железы
Диспепсические симптомы в сочетании с сильной болью являются ведущими в клинической картине поражений поджелудочной железы. Рвота желчью чаще возникает при хроническом течении панкреатита, обусловлена расслаблением мышц пилорического сфинктера, увеличением количества желчных кислот в просвете кишки. Возможно проявление симптома при нарушении кишечной проходимости вследствие сдавления неоплазиями поджелудочной железы с застоем содержимого кишки, обратной перистальтикой. Наиболее распространенные панкреатические причины попадания желчи в рвотные массы:
- Хронический панкреатит
. Для воспаления поджелудочной железы характерна многократная изнуряющая рвота сначала желудочным содержимым и съеденной пищей, а затем желчью и слизью. Симптом отмечается на фоне интенсивных опоясывающих болей с иррадиацией в область сердца, левую руку и лопатку. Также наблюдаются различные нарушения стула: чередование запора с диареей, появление жира и остатков пищи в каловых массах. - Опухоли поджелудочной железы
. Новообразования головки поджелудочной железы при увеличении объема сдавливают 12-перстную кишку, приводя к дуоденостазу и высокой кишечной непроходимости. Рвота желчью может отмечаться на начальных этапах заболевания, до полной обструкции сфинктера Одди, затем рвотные массы приобретают гнилостный запах и содержат частично переваренную пищу.
Острая хирургическая патология
Развитие рвоты желчью бывает обусловлено рефлекторной реакцией вегетативных ганглиев и высших центров продолговатого мозга на интенсивное воспаление в брюшной полости. Такой симптом часто наблюдается при аппендиците, перитоните, остром холецистите, когда на фоне вынужденного ограничения приема пищи происходит многократная рвота с выделением дуоденального содержимого. При острой кишечной непроходимости и нарушении пассажа каловых масс рвотный акт возникает как реакция гладкомышечного слоя желудочной стенки на повышение давления в кишечнике.
Острые интоксикации
Рвота при отравлениях вызвана стимуляцией рвотного центра импульсами от вегетативных нервов и раздражением токсическими веществами триггерной зоны в продолговатом мозге. Зачастую примесь желчи в рвоте наблюдается при острой интоксикации алкоголем. Это обусловлено раздражающим действием этанола и его метаболитов на поджелудочную железу и печень, активацией протеолитических ферментов, усилением сокращений мышц желчного пузыря. Рвота на фоне отравления алкоголем сочетается с покраснением лица, нарушениями сознания, психомоторным возбуждением.
Беременность
Рвота желчью при беременности чаще всего отмечается в первом триместре, обусловлена токсикозом. Симптом обычно возникает по утрам, на голодный желудок, поэтому при рвотном позыве происходит выделение содержимого верхней части 12-перстной кишки. Многократная рвота, затрудняющая приемы пищи, считается патологическим состоянием. Желчь в отходящих рвотных массах иногда появляется вследствие обострения хронических заболеваний билиарного тракта, которое у беременных обусловлено гормональными перестройками и повышенными нагрузками на все системы организма.
Глистные инвазии
Возникновение рвоты с примесями желчи обычно наблюдается при инфицировании простейшими и кишечными паразитами, которые размножаются в желчном пузыре и протоках — описторхозе, лямблиозе. Микроорганизмы оказывают как механическое раздражающее действие на пищеварительные органы, приводя к воспалительным процессам в билиарной системе, так и общее сенсибилизирующее воздействие с развитием аллергических реакций. Кроме желчной рвоты пациента обычно беспокоит горькая или тухлая отрыжка, тошнота, метеоризм, боли в области пупка и правого подреберья.
Строение печени
Печень и желчный пузырь
Выполнение многочисленных функций связано с особенностями внутреннего строения печени. Плотная оболочка, покрывающая печень под брюшиной, уходит вглубь органа и разделяет его на дольки призматической формы диаметром около 1,5 мм. Количество таких печеночных долек у человека достигает 500 тыс., они являются структурно-функциональной единицей печени (рис. 2). В дольке клетки печени (гепатоциты) группируются в виде радиальных пластинок, между которыми располагаются широкие кровеносные капилляры (синусоидные), сходящиеся к печени). Внутри радиальных пластинок между двумя соседними рядами гепатоцитов образуются щели, называемые желчными проточками: в них поступает желчь, продуцируемая гепатоцитами.
Каждая печеночная клетка одной своей стороной соприкасается со стенкой кровеносного капилляра, а другой – с просветом желчного проточка. Такое строение позволяет гепатоцитам работать в двух направлениях: выделять желчь в желчные проточки и направлять глюкозу, белки, жиры, витамины, мочевину и пр. в кровь. Сырье для производства желчи и многочисленных веществ также поступает по капиллярам с артериальной и венозной кровью. Как уже говорилось, артериальная кровь прибывает в печень по ветвям печеночной артерии, а венозная – по разветвлениям воротной вены. В широких капиллярах печеночных долек артериальная кровь смешивается с венозной и течет очень медленно, что способствует обмену веществ между кровью и гепатоцитами. В стенке капилляров располагаются также особые клетки – звездчатые макрофаги, которые выполняют защитную функцию. Они могут захватывать из крови и уничтожать различные чужеродные частицы, микроорганизмы, поврежденные клетки. Насыщенная продуктами жизнедеятельности гепатоцитов кровь поступает из капилляров в центральную вену дольки, а оттуда – в более крупные вены, по которым выносится из печени и попадает в нижнюю полую вену, т.е. возвращается в общий кровоток.
Желчные кислоты
Желчные кислоты тетрациклические монокарбоновые оксикислоты из класса стероидов. По химической природе являются производными холановой кислоты. Представляют собой основной конечный продукт метаболизма холестерина. Желчные кислоты образуются в печени и выделяются с желчью, как в свободном виде, так и как парные соединения (парные или конъюгированные желчные кислоты) с глицином и таурином. Глицин и таурин связаны с желчными кислотами пептидными связями. В желчи человека в основном содержатся холевая, дезоксихолевая и хенодезоксихолевая. Кроме того, в малых количествах присутствуют литохолевая, аллохолевая и уреодезоксихолевые кислоты. В гепатоцитах из холестерина синтезируются непосредственно хенодезоксихолевая и холевая кислоты первичные желчные кислоты?. После выделения желчи в кишечник при действии ферментов кишечной микрофлоры из первичных желчных кислот образуются литохолевая и дезоксихолевая кислоты вторичные желчные кислоты. Они всасываются из кишечника, с кровью воротной вены попадают в печень, а затем в желчь. Следует отметить, что микроорганизмы кишечника образуют около 20 разных вторичных желчных кислот, но всасываются в заметных количествах только дезоксихолевая и, в меньшей степени, литохолевая кислоты; остальные выводятся из организма. В связи с наличием в структуре α-гидроксильных групп желчные кислоты и их соли являются амфифильными соединениями и обладают свойствами детергентов. Основные функции кислот заключаются в образовании мицелл, эмульгировании жиров и солюбилизации липидов в кишечнике, что повышает эффективность действия панкреатической липазы и способствует всасыванию липидов. Желчные кислоты также участвуют в регуляции синтеза холестерина, сводя к минимуму нарастание или недостаток холестерина в организме, и регуляции образования и выделения желчи. Обнаружено их выраженное влияние на функциональное состояние различных отделов нервной системы. Определено, что они действуют как поверхностно-активные вещества внутренней среды организма: не проходят через мембраны, но регулируют мембранные процессы клеток и внутриклеточных структур.
При нарушении желчеобразования или выделения желчи (например, вследствие закупорки желчного протока желчным камнем) условия переваривания жиров и всасывания продуктов гидролиза ухудшаются, и значительная их часть выводится из организма. Жирорастворимые витамины при этом также не всасываются, что приводит к развитию гиповитаминоза. Анализ крови показан пациентам с нарушенной выделительной функцией печени. Увеличение количества желчных кислот возможно даже при слабо выраженных отклонениях. Уровень растет при холестазе (в первую очередь, с длительным течением), который развивается на фоне первичного биллиарного цирроза. Еще одна причина повышения титра — недостаточное выделение желчи при лечении фармпрепаратами, анализы также позволяют подтвердить или исключить:
- подпеченочную желтуху,
- алкогольное поражение печени,
- гепатитоподобный синдром у младенцев,
- вирусный или токсический гепатит,
- муковисцидоз,
- врожденное заращение желчных протоков,
- острый холецистит.
Печеночная желчь
Гепатоциты вырабатывают желчь постоянно, за сутки – 0,5–1 л. На 95–98% печеночная желчь состоит из воды и имеет щелочную реакцию. В ней содержатся соли желчных кислот, билирубин, холестерин, жирные кислоты, лецитин, ионы Na+, K+, Ca2+, Cl-, HCO3- и др. Цвет желчи обусловлен желчными пигментами (билирубин и др.), которые образуются из продуктов распада эритроцитов. Именно желчные пигменты окрашивают содержимое кишечника в коричневый цвет. Роль желчи в пищеварении сводится к эмульгированию и расщеплению жиров, что облегчает их переваривание и всасывание. Желчь усиливает перистальтику кишечника.
Возможности ферментной терапии в лечении билиарной и панкреатической недостаточности
Профессор Драпкина О.М.:: — Мы переходим к следующей секции, гастроэнтерологической, и еще раз прошу, пожалуйста, уважаемые коллеги, соблюдать регламент. Профессор Шатихин Андрей Ионович, «Возможности ферментной терапии в лечении билиарной и панкреатической недостаточности».
Профессор Шатихин А.И.: — Хорошо знают гастроэнтерологи, что по современным представлениям хронический панкреатит – это группа заболеваний поджелудочной железы различной этиологии, характеризующаяся болевым синдромом и прогрессирующей функциональной недостаточностью органа.
О чем сегодня пойдет речь? Речь пойдет о лечении функциональной недостаточности панкреаса. Постепенный фиброз, экзогенная недостаточность поджелудочной железы – все это может привести к сахарному диабету.
Фиброз поджелудочной железы с развитием функциональной панкреатической недостаточности при хроническом панкреатите является исходом широкого диапазона экзогенных воздействий и эндогенных факторов. При хроническом панкреатите поражаются как секреторные, так и инкреторные отделы поджелудочной железы, что на поздних стадиях приводит к развитию сахарного диабета.
Какие этиологические факторы должны привлекать внимание гастроэнтерологов практических врачей при диагностике хронического панкреатита? Наиболее частыми причинами является злоупотребление алкоголем до 90%, наличие заболеваний билиарной системы, старение. В связи с указанным, часто выделяют билиарный панкреатит, алкогольный панкреатит. Возможен также наследственный или инволютивный панкреатит.
Клиническая симптоматика хронического панкреатита. Основными проявлениями его являются:
- постоянная боль в верхней части живота после приема пищи;
- постоянное снижение внешнесекреторной функции поджелудочной железы; диспептические расстройства;
- желтуха до 33% у пациентов переходящего характера, связанная с отеком, увеличением головки поджелудочной железы и сдавливание холедоха;
- формирование псевдокист вследствие разрывов протоков поджелудочной железы.
Редким проявлением при хроническом панкреатите может быть портальная гипертензия вследствие воспалительного сдавления vena portae (воротной вены) и v. lienalis (селезеночной вены).
Методы исследования панкреаса:
- это, конечно, жалобы, абсолютно глубокий, четкий, скрупулезный анамнез заболевания;
- лабораторные исследования панкреатических ферментов крови и мочи;
- обзорная рентгенография выявление кальцификатов в косой проекции, что бывает нередко у людей, злоупотребляющих алкоголем;
- ультразвуковое исследование: размеры, неровности контуров, протоки, псевдокисты, очаги, уплотнения паренхимы по серой шкале экрана. Должен предупредить, что сейчас нередко ставится диагноз только на основании ультразвукового исследования, как бы гиперболизируя значение ультразвукового исследования. Это неверно;
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) – это изменение протоков поджелудочной железы и его ветвей, выявление, так называемого, симптома «цепь озер»;
- компьютерная томография (КТ) с контрастированием, признаки хронического панкреатита при этом: выявляется отсутствие накопления контрастированного вещества – это зона некроза;
- ангиография;
- и то, что часто проводится в практике врачами и имеет большое значение для определения внешнесекреторной функции – это макроскопия кала: кал с серым оттенком, имеет блестящий цвет, жирный, липучий вследствие стеатореи, плохо смываемый с унитаза; и микроскопия кала – это амилорея, креаторея и стеаторея за счет большого количества нейтрального жира в кале крупных капель диаметром до 8 мкм. Исследование эластазы в кале.
Общие принципы терапии хронического панкреатита:
- отказ от употребления алкоголя, в том числе пива;
- соблюдение диеты: пятой, 5п стол (панкреатический) с низким содержанием жира и с большим количеством белка;
- купирование боли: это спазмолитики и ненаркотические аналгетики: папаверин, но-шпа, метамизол, парацетамол;
- могут назначаться наркотические анальгетики при сильных болях, в частности, промедол;
- трамадол – перорально;
- антациды – очень хорошо для инактивации HCl, которые будируют секрецию поджелудочной железы;
- гидроокись алюминия за 15 минут до еды и через час после еды;
- холиноблокаторы (м-холинолитки);
- антидепрессанты;
- октреотид, в частности, сандостатин, как ингибитор панкреатической секреции, уменьшает число псевдокист;
- блокаторы протонной помпы сейчас занимают большое место. Это целая группа препаратов, которая 1-2 раза в день по 20 мг назначается этим больным;
- бета-блокаторы (анаприлин);
- латеральная панкреатоеюностомия и дистальная панкреатэктомия – это хирургические вмешательства;
- чрезкожная денервация plexus solaris введением алкоголя.
Вот теперь мы подходим к препаратам, которые являются темой сегодняшнего сообщения при лечении внешнесекреторной функции панкреаса:
- это препараты, содержащие в разных концентрациях липазу, амилазу, протеазу;
- таблетированные препараты: мезим, панзинорм, панкреофлат, панцитрат (капсулы с микротаблетками);
- капсулированные препараты: микразим, кишечнорастворимые капсулы с микрогранулами, известный сейчас креон – кишечнорастворимые капсулы с минимикросферами с различными дозами липазы от 10 тыс. ED до 40 тыс. ED; препараты, содержащие дополнительно к липазе, амилазе, протеазе компоненты желчи крупного рогатого скота, чаще свиньи и в энтеросолюбильных таблетках.
Ферментные препараты:
- облегчают переваривание белков, жиров и углеводов;
- стимулируют выделение собственных ферментов поджелудочной железы, желудка, тонкой кишки секрецию желчи;
- стимулируют холеретическое действие;
- стимулируют эмульгирование жиров;
- стимулирует активность липазы;
- стимулирует всасывание жиров и жирорастворимых витаминов.
Креон и хронический панкреатит. О креоне, надо сказать, что это относительно новый препарат, а здесь срабатывает врачебное любопытство и страсть к новому, возможно, лучшему препарату. Я абсолютно ничего не имею против креона, но только креон тоже не делает погоду в лечении внешнесекреторной функции. Почему именно креон? Почему отдается ему предпочтение? Так как в нем большое содержание липазы? Это тенденция общепринята у всех гастроэнтерологов: если много – значит лучше.
В течение последних лет из-за появления креона очень активно обсуждается проблема хронического панкреатита с панкреатической недостаточностью, а, следовательно, другие ферменты и показания к ним забываются.
Имеется гипердиагностика хронического панкреатита. Я на этом уже останавливался, когда говорил об ультразвуковом исследовании. А вот переедание, здесь совершается поиск ферментных препаратов. На практике отмечается гипердиагностика хронического панкреатита с истинной панкреатической недостаточностью. Это глубокая панкреатическая недостаточность, которая встречается достаточно редко. При этом хронический панкреатит диагностируется, еще раз подчеркиваю, с помощью только эхографии. Надо заметить, что истинная панкреатическая недостаточность встречается редко и требует, прежде всего, клинико-лабораторного подтверждения (копрология и эластазный тест).
Наиболее частой причиной нарушения пищеварения является переедание на фоне заболеваний желчевыводящих путей и печени или относительная недостаточность панкреатина при гиперацидности.
Почему интерес врачей должен быть обращен к ферментам с желчью? Сегодня ситуация меняется в связи с неинфекционной эпидемией сахарного диабета, которому сопутствуют заболевания желчевыводящих путей и билиарная недостаточность.
Проблема билиарной недостаточности в настоящее время не актуализирована в клинической практике, в то время как у больных с заболеваниями желчевыводящих путей при сахарном диабете, метаболическом синдроме и алкоголизме она является весьма актуальной. Это приводит к восстановлению интереса к холеретикам, в частности к фесталу, который может скорректировать симптомы билиарной недостаточности.
Давайте-ка вспомним механизмы действия желчи и желчных кислот. Существует мнение врачей о том, что таблетированные ферменты неэффективны, так как они разрушаются под действием HCl, при этом забывают, что имеются хотя и таблетированные, но энтеросолюбильные препараты, пожалуйста, ваш фестал.
Врачи недостаточно представляют себе, или забыли механизмы действия желчи, желчных кислот и липазы, что не позволяет им глубоко представлять механизмы действия некоторых ферментов.
Желчь – это секрет, отделяемый гепатоцитами; в кишечнике человека играет важную роль в физико-химической обработке, переваривании и всасывания жира.
С физиологической точки зрения желчные кислоты – главный компонент желчи, связанный с процессами переваривания и всасывания жира.
Желчные кислоты активируют панкреатическую липазу; в присутствии желчного компонента оптимум PH для действия липазы смещается с 8 до 6, то есть уровня, которой соответствует 12-ти перстной кишки.
Желчные кислоты (холевая и хенодезоксихолевая) осуществляют перенос липидов в водной среде, способны растворять липиды путем образования мицеллярного раствора – липидного комплекса желчи, который переносится в кишечник.
Желчные кислоты участвуют в эмульгировании жира в составе эмульгирующей системы, там насыщенный моноглицерид, ненасыщенная жировая кислота и желчная кислота – это стабилизаторы жировой эмульсии.
После расщепления жира липазой продукты расщепления – моноглицериды и жирные кислоты образуют мицеллярный раствор. Благодаря желчным кислотам образуются устойчивые в водной среде мицеллы, содержащие продукты расщепления жира, холестерин и фосфолипиды, которые переносятся с эмульгированных частиц к всасывающей поверхности кишечного эпителия.
Вот здесь начинается всасывание жиров. Липазы катализируют гидролизное расщепление триглицеридов на жирные кислоты и глицерин, которые всасываются в пищеварительном тракте в качестве энергетического, я подчеркиваю, и пластического материала. Это то, без чего сложно переваривать, поэтому липаза, катализируя гидролизное расщепление, обеспечивает нам энергетические и пластические материалы.
О результатах положительного использования фестала, содержащего компоненты желчи. Фестал пользуется особой популярностью у врачей и потребителей, как фермент, содержащий желчные компоненты, в частности желчные кислоты. При заболевании поджелудочной железы фестал компенсирует недостаточность ее внешнесекреторной функции. Фестал обеспечивает успех при дискинезии желчевыводящих путей, гипомоторной гипокинезии желчного пузыря, усиливает моторику кишечника. Благоприятно влияет на функцию всего желудочно-кишечного тракта; отмечается хорошая переносимость; купирует диспептические симптомы. Это данные Охлобыстина А.В. и академика Ивашкина В.Т. из их книги «Рациональная фармакотерапия заболеваний органов пищеварения».
Там же постулируется, что препараты, содержащие желчь и желчные кислоты, в частности фестал, могут служить средством заместительной терапии при эндогенной недостаточности желчных кислот.
О результатах положительного использования фестала, содержащего компоненты желчи. Так, у больных билиарным панкреатитом, инволютивным хроническим панкреатитом, особенно у лиц с алкогольным панкреатитом в дуоденальной желчи отмечено достоверное прогрессирующее снижение суммарного содержания конъюгатов желчи, что может приводить к снижению всасывания в кишке холестерина и влиять на экзокринную функцию поджелудочной железы. У больных с отсутствием выраженной экзогенной недостаточности поджелудочной железы при наличии только диспептических жалоб оправдано использование препаратов типа фестал, как содержащего экстракт желчи, способствующего эмульгированию жиров и повышению активности липазы.
Так, о результатах положительного использования фестала, содержащего компоненты желчи. Это вот я привел данные Винокуровой Л.В. из книги «Эффективная фармакотерапия-гастроэнтерология» за этот год.
Яковенко Э.П. с соавторами говорит, что одестон целесообразно комбинировать с полиферментными препаратами, содержащими компоненты желчи, а именно фестал.
В мультицентровых исследованиях по оценке протеолитической активности ряда ферментных препаратов с учетом собственной гидролитической активности дуоденального содержимого у больных доказано, что наибольшей удельной (истинной) протеолитической активностью обладает фестал. Является препаратом выбора для уменьшения боли и создания функционального покоя панкреаса.
Минимальное количество желчных кислот обеспечивает активацию липазы, но не вызывает диарею, а лишь небольшое послабление стула. Желчегонный эффект показан при билиарных хронических панкреатитах, у больных после холецистэктомии, преимущественно с запорами. Это данные профессора Губергриц Н.Б. из Донецка.
Я не могу вам не сказать о противоположном мнении, такое мнение принадлежит Маеву И.В. и его сотрудникам, «Фарматека», №12, 2011 год. В России продолжают рекомендовать таблетки панкреатина различных производителей, что особенно печально порой назначают не только чистый панкреатин, но и препараты с компонентами желчи. Нет абсолютно ни одного слова в доказательство того, что этого делать нельзя, нельзя использовать, якобы, с содержанием желчных кислот.
Препарат назначают по 2-3 таблетки во время приема пищи; таблетки не разжевывают, запивают небольшим количеством жидкости. Длительность лечения устанавливается индивидуально.
Лечение хронического панкреатита проводится под контролем: клинического состояния больных; клинико-лабораторных данных, то есть улучшаются копрологические данные; копрологического исследования; содержания эластазы в кале.
Критерии эффективности терапии экзогенной недостаточности при хроническом панкреатите. Признаками эффективности является: увеличение массы тела; нормализация стула; уменьшение метеоризма; положительная динамика результатов копрологического исследования, а именно уменьшение зерен нейтрального жира, то есть уменьшение или исчезновение стеатореи, креатореи и амилореи; нормализация показателей эластазного теста; нормализация витаминной недостаточности.
Противопоказания к назначению фестала: острый панкреатит и обострение хронического панкреатита; острый холецистит; острый гепатит. Спасибо за внимание!
Желчные протоки
Желчные проточки, в которые попадает продуцируемая гепатоцитами желчь, начинаются слепо и направляются к периферии печеночной дольки. Здесь они открываются в более крупные междольковые желчные протоки, которые, сливаясь и постепенно укрупняясь, образуют общий печеночный проток, выходящий из ворот печени (рис. 3). Поскольку желчь вырабатывается в печени круглосуточно, а поступает в кишечник только во время пищеварения, необходим резервуар для хранения желчи. Таким резервуаром служит желчный пузырь.
Строение желчного пузыря и желчных протоков
Печень и желчный пузырь
Желчный пузырь имеет грушевидную форму и емкость около 40 см2. Это мешочек длиной 8–12 см, шириной 4–5 см. Расширенный конец желчного пузыря называют дном, суженный – шейкой. Между ними расположено тело пузыря. Шейка пузыря продолжается в пузырный проток длиной около 3,5 см. Желчный пузырь покрыт брюшиной лишь с нижней поверхности, верхняя его часть, как правило, соприкасается с печенью. Дно пузыря прилежит к стенке живота в том месте, где правая реберная дуга пересекает прямую мышцу живота.
Стенка желчного пузыря образована слоем непроизвольных мышечных волокон, покрытых снаружи рыхлой соединительной тканью, а изнутри – слизистой оболочкой, образующей складки и содержащей много слизистых желез. Слизистая оболочка желчного пузыря способна интенсивно всасывать воду, поэтому находящаяся в пузыре желчь сгущается в 3–5 раз по сравнению с поступающей из печени. В пузырном протоке складки слизистой оболочки расположены спирально, что позволяет желчи продвигаться по протоку в обоих направлениях: и в пузырь, и из него.
Пузырный проток, соединяясь с общим печеночным протоком, образует общий желчный проток протяженностью около 7 см. Он идет вниз, прободает стенку двенадцатиперстной кишки и открывается вместе с протоком поджелудочной железы в расширение, называемое печеночно-поджелудочной ампулой (см. рис. 3). Ампула находится внутри большого сосочка двенадцатиперстной кишки, который хорошо различим на слизистой оболочке ее нисходящей части. Круговые пучки мышечных волокон в толще большого сосочка образуют сфинктер ампулы (сфинктер Одди), который регулирует поступление желчи в двенадцатиперстную кишку и препятствует затеканию содержимого кишки в общий желчный проток и проток поджелудочной железы. Другой сфинктер – сфинктер общего желчного протока – находится в стенке общего желчного протока несколько выше ампулы и непосредственно регулирует приток желчи в кишку.
В отсутствие пищеварения сфинктеры закрыты и желчь скапливается и концентрируется в желчном пузыре. Когда пища поступает в желудок, стенка желчного пузыря сокращается, сфинктеры открываются и желчь поступает в двенадцатиперстную кишку. Строение желчных путей объясняет, почему в двенадцатиперстную кишку может поступать то более жидкая и светлая желчь, то темная и густая. В первом случае это печеночная желчь, которая непосредственно из печени по общему печеночному и общему желчному протокам попадает в кишечник. Во втором случае это пузырная желчь, которая из печени сначала попадает в желчный пузырь, где накапливается и концентрируется, а при поступлении пищи выделяется из пузыря и по пузырному и общему желчному протокам поступает в двенадцатиперстную кишку. Выделение желчи регулируется нервной системой. Жировые вещества и некоторые гормоны (например, секретин) стимулируют сокращение желчного пузыря и выделение желчи.
Анатомия Желчи человека — информация:
Желчь (лат. bilis, др.-греч. χολή) — жёлтая, коричневая или зеленоватая, горькая на вкус, имеющая специфический запах, выделяемая печенью, накапливаемая в жёлчном пузыре жидкость.
Секреция жёлчи производится гепатоцитами — клетками печени. Жёлчь собирается в жёлчных протоках печени, а оттуда, через общий жёлчный проток поступает в жёлчный пузырь и в двенадцатиперстную кишку, где участвует в процессах пищеварения.
Жёлчный пузырь выполняет роль резервуара, использование которого позволяет снабжать двенадцатиперстную кишку максимальным количеством жёлчи во время активной пищеварительной фазы, когда кишка наполняется частично переваренной в желудке пищей. Жёлчь, выделяемая печенью (часть её направляется непосредственно в двенадцатиперстную кишку), называют «печёночной» (или «молодой»), а выделяемую жёлчным пузырём — «пузырной» (или «зрелой»).
У человека за сутки образуется 1000-1800 мл желчи (около 15 мл на 1 кг массы тела). Процесс образования желчи — желчеотделение (холерез) — осуществляется непрерывно, а поступление желчи в двенадцатиперстную кишку — желчевыделение (холекинез) — периодически, в основном в связи с приемом пищи. Натощак в кишечник желчь почти не поступает, она направляется в желчный пузырь, где при депонировании концентрируется и несколько изменяет свой состав, поэтому принято говорить о двух видах желчи — печеночной и пузырной
Учение о желчи
В далекие времена желчь считали жидкостью ничуть не менее важной, чем кровь. Но если кровь для древних была носительницей души, то желчь-носительницей характера. Считалось, что обилие в организме светлой желчи делает человека неуравновешенным, порывистым. Таких людей называли холериками. А вот избыток темной желчи якобы порождает угнетенное, мрачное настроение, свойственное меланхоликам. Обратите внимание: и в том и в другом слове присутствует слог «хол», в переводе с греческого chole означает желчь. Позже выяснилось, что природа светлой и темной желчи одинакова, и ни та, ни другая к характеру человека никакого отношения не имеет (хотя до сих пор людей раздражительных, язвительных называют желчными), зато самое прямое отношение имеет к пищеварению.
Независимо от того, добродушный человек или злой, клетки его печени — гепатоциты за сутки вырабатывают около литра желчи. Эти клетки оплетены кровеносными и желчными капиллярами. Сквозь стенку кровеносных сосудов в гепатоцит поступает из крови «сырье», необходимое для выработки желчи. На производство этой горькой зеленовато-желтой жидкости идут и минеральные соли, и витамины, и белки, и микроэлементы, и вода. Обработав все эти компоненты, гепатоциты выделяют в желчный капилляр желчь. Совсем недавно стало известно, что свою лепту в желчеобразование вносят и специализированные клетки внутрипеченочных желчных ходов: по мере того, как желчь продвигается по этим ходам к общему желчному протоку, в нее добавляются некоторые аминокислоты, микроэлементы, витамины, вода. Непосредственно из печени в двенадцатиперстную кишку желчь попадает по общему желчному протоку лишь во время переваривания пищи. Когда же кишечник пуст, желчный проток закрывается, и желчь, которую печень секретирует непрерывно, через пузырный проток, ответвляющийся от общего желчного, идет в желчный пузырь. Этот резервуар имеет вид вытянутой груши длиной 8-12 сантиметров и вмещает примерно 40-60 кубических сантиметров желчи.
В желчном пузыре желчь становится гуще, концентрированнее, принимает окраску более темную, чем только что выработанная печенью. И. П. Павлов считал, что главная роль желчи — сменить желудочное переваривание на кишечное, уничтожая действие пепсина (важнейшего фермента желудочного сока) как опасного для ферментов поджелудочной железы агента, и что она чрезвычайно благоприятствует ферментам поджелудочного сока, участвующим в переваривании липидов. Когда в двенадцатиперстную кишку из желудка поступает уже частично обработанная там пища, сюда же изливаются сок поджелудочной железы и желчь. Причем к желчи, равномерно и медленно поступающей непосредственно из печени, добавляется и желчь из желчного пузыря.
Состав желчи человека
Желчь является не только секретом, но и экскретом. В ее составе выводятся различные эндогенные и экзогенные вещества. Это определяет сложность состава желчи. В желчи содержатся белки, аминокислоты, витамины и другие вещества. Желчь обладает небольшой ферментативной активностью; рН печеночной желчи 7,3-8,0. При прохождении по желчевыводящим путям и нахождении в желчном пузыре жидкая и прозрачная золотисто-желтого цвета печеночная желчь (относительная плотность 1,008-1,015) концентрируется (всасываются вода и минеральные соли), к ней добавляется муцин желчных путей и пузыря, и желчь становится темной, тягучей, увеличивается ее относительная плотность (1,026-1,048) и снижается рН (6,0-7,0) за счет образования солей желчных кислот и всасывания гидрокарбонатов. Основное количество желчных кислот и их солей содержится в желчи в виде соединений с гликоколом и таурином. Желчь человека содержит гликохолевых кислот около 80 % и таурохолевых — около 20 %. Прием пищи, богатой углеводами, увеличивает содержание гликохолевых кислот, в случае преобладания в диете белков увеличивается содержание таурохолевых кислот.
Желчные кислоты и их соли определяют основные свойства желчи как пищеварительного секрета. Желчные пигменты являются экскретируемыми печенью продуктами распада гемоглобина и других производных порфиринов. Основным желчным пигментом человека является билирубин — пигмент красно-желтого цвета, придающий печеночной желчи характерную окраску. Другой пигмент — биливердин (зеленого цвета) — в желчи человека содержится в следовых количествах, а появление его в кишечнике обусловлено окислением билирубина. В желчи содержится комплексное липопротеиновое соединение, в состав которого входят фосфолипиды, желчные кислоты, холестерин, белок и билирубин. Это соединение играет важную роль в транспорте липидов в кишечник и принимает участие в печеночно-кишечном кругообороте и общем метаболизме организма.
Желчь состоит из трех фракций. Две из них образуются гепатоцитами, третья — эпителиальными клетками желчных протоков. От общего объема желчи у человека на первые две фракции приходится 75 %, на долю третьей — 25%. Образование первой фракции связано, а второй — не связано напрямую с образованием желчных кислот. Образование третьей фракции желчи определяется способностью эпителиальных клеток протоков секретировать жидкость с достаточно высоким содержанием гидрокарбонатов и хлора, осуществлять реабсорбцию воды и электролитов из канальцевой желчи.
Основной компонент желчи — желчные кислоты — синтезируются в гепатоцитах. Из тонкой кишки всасывается в кровь около 85-90 % желчных кислот, выделившихся в кишку в составе желчи. Всосавшиеся желчные кислоты с кровью по воротной вене транспортируются в печень и включаются в состав желчи. Остальные 10-15 % желчных кислот выводятся из организма в основном в составе кала. Эта потеря желчных кислот восполняется их синтезом в гепатоцитах. В целом образование желчи происходит путем активного и пассивного транспорта веществ из крови через клетки и межклеточные контакты (вода, глюкоза, креатинин, электролиты, витамины, гормоны и др.), активной секреции компонентов желчи (желчные кислоты) гепатоцитами и обратного всасывания воды и ряда веществ из желчных капилляров, протоков и желчного пузыря. Ведущая роль в образовании желчи принадлежит секреции.
Функции желчи Участие желчи в пищеварении многообразно. Желчь эмульгирует жиры, увеличивая поверхность, на которой осуществляется их гидролиз липазой; растворяет продукты гидролиза липидов, способствует их всасыванию и ресинтезу триглицеридов в энтероцитах; повышает активность ферментов поджелудочной железы и кишечных ферментов, особенно липазы. При выключении желчи из пищеварения нарушается процесс переваривания и всасывания жиров и других веществ липидной природы. Желчь усиливает гидролиз и всасывание белков и углеводов. Желчь выполняет и регуляторную роль, являясь стимулятором желчеобразования, желчевыделения, моторной и секреторной деятельности тонкой кишки, пролиферации и слущивания эпителиоцитов (энтероцитов). Желчь способна прекращать действие желудочного сока, не только снижая кислотность желудочного содержимого, поступившего в двенадцатиперстную кишку, но и путем инактивации пепсина. Желчь обладает бактериостатическими свойствами. Немаловажной является ее роль во всасывании из кишечника жирорастворимых витаминов, холестерина, аминокислот и солей кальция.
Регуляция желчеобразования Желчеобразование осуществляется непрерывно, но интенсивность его изменяется за счет регуляторных влияний. Усиливают желчеобразование акт еды, принятая пища. Рефлекторно изменяется желчеобразование при раздражении интероцепторов пищеварительного тракта, других внутренних органов и условнорефлекторном воздействии. Парасимпатические холинергические нервные волокна (воздействия) усиливают, а симпатические адренергические — снижают желчеобразование. Имеются экспериментальные данные об усилении желчеобразования под влиянием симпатической стимуляции.
К числу гуморальных стимуляторов желчеобразования (холеретиков) относится сама желчь. Чем больше желчных кислот поступает из тонкой кишки в кровоток воротной вены (портальный кровоток) тем больше их выделяется в составе желчи, но меньше желчных кислот синтезируется гепатоцитами. Если поступление в портальный кровоток желчных кислот уменьшается, то дефицит их восполняется усилением синтеза желчных кислот в печени. Секретин усиливает секрецию желчи, выделение в ее составе воды и электролитов (гидрокарбонатов). Слабее стимулируют желчеобразование глюкагон, гастрин, ХЦК, простагландины. Действие различных стимуляторов желчеобразования различно. Например, под влиянием секретина увеличивается в основном объем желчи, под влиянием блуждающих нервов, желчных кислот повышаются ее объем и выделение органических компонентов, высокое содержание в пище полноценных белков увеличивает выделение и концентрацию этих веществ в составе желчи. Желчеобразование усиливают многие продукты животного и растительного происхождения. Соматостатин уменьшает желчеобразование.
Желчевыделение
Движение желчи в желчевыделительном аппарате обусловлено разностью давления в его частях и в двенадцатиперстной кишке, состоянием сфинктеров внепеченочных желчных путей. В них выделяют следующие сфинктеры: в месте слияния пузырного и общего печеночного протока (сфинктер Мирисси), в шейке желчного пузыря (сфинктер Люткенса) и концевом отделе общего желчного протока и сфинктер ампулы, или Одди. Тонус мышц этих сфинктеров определяет направление движения желчи.
Давление в желчевыделительном аппарате создается секреторным давлением желчеобразования и сокращениями гладких мышц протоков и желчного пузыря. Эти сокращения согласованы с тонусом сфинктеров и регулируются нервными и гуморальными механизмами.
Давление в общем желчном протоке колеблется от 4 до 300 мм вод. ст., а в желчном пузыре вне пищеварения составляет 60-185 мм вод. ст., во время пищеварения за счет сокращения пузыря поднимается до 200-300 мм вод. ст., обеспечивая выход желчи в двенадцатиперстную кишку через открывающийся сфинктер Одди. Вид, запах пищи, подготовка к ее приему и собственно прием пищи вызывают сложное и неодинаковое у разных лиц изменение деятельности желчевыделительного аппарата, при этом желчный пузырь сначала расслабляется, а затем сокращается. Небольшое количество желчи через сфинктер Одди выходит в двенадцатиперстную кишку. Этот период первичной реакции желчевыделительного аппарата длится 7-10 мин. На смену ему приходит основной эвакуаторный период (или период опорожнения желчного пузыря), во время которого сокращение желчного пузыря чередуется с расслаблением и в двенадцатиперстную кишку через открытый сфинктер Одди переходит желчь, сначала из общего желчного протока, затем пузырная, а в последующем — печеночная. Длительность латентного и эвакуаторного периодов, количество выделенной желчи зависят от вида принятой пищи.
Сильными стимуляторами желчевыделения являются яичные желтки, молоко, мясо и жиры. Рефлекторная стимуляция желчевыделительного аппарата и холекинеза осуществляется условно- и безусловно-рефлекторно при раздражении рецепторов рта, желудка и двенадцатиперстной кишки с участием блуждающих нервов. Наиболее мощным стимулятором желчевыделения является ХЦК, вызывающий сильное сокращение желчного пузыря; гастрин, секретин, бомбезин (через эндогенный ХЦК) вызывают слабые сокращения, а глюкагон, кальцитонин, антихолецистокинин, ВИП, ПП тормозят сокращение желчного пузыря.
Патологии желчевыделения и желчеобразования
Жёлчные камни
Несбалансированная по составу жёлчь (так называемая литогенная жёлчь) может вызывать выпадение некоторых жёлчных камней в печени, жёлчном пузыре или в жёлчных путях. Литогенные свойства жёлчи могут возникать вследствие несбалансированного питания с преобладанием животных жиров в ущерб растительным; нейроэндокринных нарушений; нарушений жирового обмена с увеличением массы тела; инфекционного или токсического поражений печени; гиподинамии.
Стеаторея
При отсутствии жёлчи (или недостатке в них жёлчных кислот), жиры перестают абсорбироваться и выделяются с калом, который вместо обычного коричневого, становится белого или серого цвета жирной консистенции. Такое состояние называется стеаторея, её следствием является отсутствие в организме важнейших жирных кислот, жиров и витаминов, а также патологии нижних отделов кишечника, которые не приспособлены к столь насыщенному не переваренными жирами химусу.
Рефлюкс-гастрит и ГЭРБ
При патологических дуоденогастральных и дуоденогастроэзофагеальных рефлюксах жёлчь в в составе рефлюксата попадает в заметном количестве в желудок и пищевод. Длительное воздействие содержащихся в жёлчи жёлчных кислот на слизистую оболочку желудка вызывают дистрофические и некробиотические изменения поверхностного эпителия желудка и приводит к состоянию, называемому рефлюкс-гастритом. Конъюгированные жёлчные кислоты, и, в первую очередь, конъюгаты с таурином обладают значительным повреждающим эффектом для слизистую пищевода при кислом рН в полости пищевода. Неконъюгированные жёлчные кислоты, представленные в верхних отделах пищеварительного тракта, в основном, ионизированными формами, легче проникают через слизистую оболочку пищевода и, как следствие, более токсичны при нейтральном и слабощелочном рН. Таким образом, попадающая в пищевод жёлчь может вызывать разные варианты гастроэзофагеальной рефлюксной болезни.
Исследование жёлчи
Для исследования жёлчи применяют метод фракционного (многомоментного) дуоденального зондирования. При проведении процедуры выделяют пять фаз:
- Базальной секреции жёлчи, во время которой выделяется содержимое двенадцатиперстной кишки и общего желчного протока. Длительность 10 — 15 минут.
- Закрытого сфинктера Одди. Длительность 3 — 6 мин.
- Выделения жёлчи порции А. Длительность 3 — 5 минут. За это время выделяется от 3 до 5 мл светлокоричневой жёлчи. Начинается с момента открытия сфинктера Одди и заканчивается открытием сфинктера Люткенса. Во время I и III фаз жёлчь выделяется со скоростью 1 — 2 мл/мин.
- Выделения пузырной жёлчи. Порция В. Начинается с момента открытия сфинктера Люткенса и опорожнения жёлчного пузыря, что сопровождается появлением тёмно-оливковой жёлчи (порция В), и заканчивается появлением янтарно-желтой жёлчи (порция С). Длительность 20 — 30 минут.
- Выделения печёночной жёлчи. Порция С. Фаза начинается от момента прекращения выделения тёмно-оливковой жёлчи. Длительность 10 — 20 минут. Объём порции 10 — 30 мл.
Нормальные показатели жёлчи следующие:
- Базальная жёлчь (фазы I и III, порция А) должна быть прозрачной, иметь светло-соломенный цвет, плотность 1007-1015, быть слабощелочной.
- Пузырная жёлчь (фаза IV, порция В) должна быть прозрачной, иметь темно-оливковый цвет, плотность 1016-1035, кислотность — 6,5-7,5 рН.
- Печёночная жёлчь (фаза V, порция С) должна быть прозрачной, иметь золотистый цвет, плотность 1007-1011, кислотность — 7,5-8,2 рН.
Заболевания желчного пузыря
При нарушениях в желчевыводящих путях может возникнуть застой желчи в пузыре. Желчь сильно концентрируется, и начинается ее кристаллизация, причем «центром кристаллизации» чаще всего оказывается холестерин. В желчном пузыре образуются камни: либо много мелких, которые причиняют сильную боль, выходя по протокам в двенадцатиперстную кишку, либо один-два крупных. Это желчнокаменная болезнь (ЖКБ). Другое заболевание желчного пузыря – воспаление, или холецистит. Острый холецистит чаще всего является результатом инфекционного поражения. В развитии хронического холецистита основную роль играет неправильное питание.
Пища и характер питания имеют большое значение в нормальном функционировании печени и желчного пузыря и сохранении здоровья человека. В настоящее время выработаны основные принципы пищевого рациона для людей разного возраста, пола, активности, физического состояния и т.п. Но главный совет известен уже многие тысячелетия и упоминается в Библии и трудах Гиппократа – это умеренность.
Автор: Ольга Гурова, кандидат биологических наук, старший научный сотрудник, доцент кафедры анатомии человека РУДН
Боль или тяжесть в правом подреберье
Гепатит
Желтуха
Рвота
37936 05 Апреля
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль или тяжесть в правом подреберье: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Правое подреберье – это одна из девяти областей, на которые условно поделена передняя брюшная стенка. Данная область относится к так называемому «верхнему этажу» брюшной полости.
В правом подреберье находятся печень, желчный пузырь, печеночный угол ободочной кишки, также в эту область могут проецироваться раздутые петли тонкой кишки. Перечисленные органы относятся к органам пищеварительной системы.
Печень представляет собой паренхиматозный (губчатый) орган с очень хорошим кровоснабжением. Снаружи печень покрыта капсулой, в которой располагаются нервные окончания. Печень участвует в обмене белков, жиров, углеводов, витаминов, играет важнейшую роль в дезинтоксикации организма.
Вредные вещества, попадающие в печень, подвергаются в ней «химической» обработке, которая делает их менее токсичными для организма и способствует более быстрому выведению через желудочно-кишечный тракт и с мочой.
Помимо этого клетки печени вырабатывают желчь, необходимую для переваривания пищи, в первую очередь жиров. Желчь поступает в желчный пузырь, находящийся на нижней поверхности печени, где происходит накопление желчи, которая выбрасывается из него в двенадцатиперстную кишку во время очередного приема пищи.
Сверху печень прилежит к диафрагме – своеобразной мышечной перегородке между брюшной и грудной полостями. Снизу, со стороны брюшной полости, диафрагма выстлана брюшиной (которая покрывает изнутри всю брюшную полость и органы, расположенные в ней), а сверху, со стороны легких, – плеврой, которая выстилает плевральную полость изнутри и покрывает легкие снаружи. И плевра, и брюшина имеют хорошую иннервацию, что важно знать для понимания причин возникновения боли и тяжести в правом подреберье. Также брюшиной покрыты и желчный пузырь, и петли кишок.
Разновидности боли или тяжести в правом подреберье
Боль в области правого подреберья может быть острой, изредка «кинжальной», что заставляет задуматься о серьезном заболевании. Такая боль характерна для печеночной колики и часто сопровождается тошнотой, рвотой, повышенным потоотделением, учащением пульса и падением артериального давления.
При хронических болезнях и постепенном развитии острых заболеваний боль чаще носит тупой, распирающий характер или описывается пациентом как «тяжесть, дискомфорт» в области правого подреберья.
Болевой синдром может быть спонтанным, а может провоцироваться приемом пищи, алкоголя, физической нагрузкой, сменой положения тела и т.д.
Возможные причины боли или тяжести в правом подреберье
Механизм развития болевого синдрома один: возбуждение болевых рецепторов. Как было упомянуто выше, брюшина имеет хорошую иннервацию. Также большое количество нервных окончаний локализовано в стенке полых органов (кишечника, желчного пузыря). Поэтому воспалительные процессы в этих органах закономерно проявляются болью.
Боль возникает также при растяжении капсулы печени. Это может произойти из-за увеличения объема органа (что в большинстве случаев связано с отеком ткани), по причине накопления какой-либо жидкости (чаще всего крови) под капсулой (при травматическом разрыве печени), при повреждении капсулы.
Неприятные ощущения в области правого подреберья вызывает чрезмерное растяжение петель кишок кишечным содержимым или газами. Кроме того, поскольку органы грудной клетки расположены близко к области правого подреберья, в случае развития плеврита (воспаления плевры) болевой синдром может локализоваться также в области правого подреберья и имитировать заболевания органов брюшной полости.
Заболевания, при которых появляются боль или тяжесть в правом подреберье
Среди острых заболеваний, сопровождающихся болью в правом подреберье, стоит назвать в первую очередь те, которые требуют неотложного хирургического вмешательства.
К ним относится
острый калькулезный холецистит
и
почечная колика
. И то, и другое состояние являются следствием
желчнокаменной болезни
. Воспаление желчного пузыря (холецистит) развивается на фоне уже запущенного процесса камнеобразования или, наоборот, является причиной образования камней. При почечной колике происходит вклинение конкремента (камня) в узкие сегменты желчевыводящих путей, что сопровождается резкой болью, нарушением оттока желчи, в более тяжелых случаях – желтухой (пожелтением склер и кожи).
Другие заболевания желчных путей, например
дискинезия желчных путей
,
хронический холецистит
, вызывают рецидивирующую боль в правом подреберье, обычно это связано с погрешностью в диете.
Еще одно заболевание, относящееся к категории «острого живота», которое может быть причиной боли в области правого подреберья, – аппендицит
(воспаление червеобразного отростка).
Несмотря на то, что классическое положение червеобразного отростка соответствует правой подвздошной области, достаточно часто встречается аномальное положение отростка в области правого подреберья, особенно у детей.
Перерастяжение петель кишок может развиваться в рамках
кишечной непроходимости
.
Отек ткани печени характерен для гепатитов (воспаления печеночной паренхимы). Гепатит может иметь самое различное происхождение: вирусный гепатит А, В, С и т.д., аутоиммунный, токсический, в т.ч. алкогольный. Эти заболевания, как правило, сопровождаются болевым синдромом, а также слабостью, тошнотой и рвотой, пожелтением кожи и склер, изменением цвета мочи и кала.
Подкапсульные гематомы печени (накопление крови между тканью печени и ее капсулой), равно как и разрывы печеночной капсулы, носят, как правило, травматический характер.
Среди заболеваний грудной клетки, которые могут вызвать боль в правом подреберье, стоит сказать о плевропневмонии (воспалении легочной ткани и плевры), сердечной недостаточности, межреберной невралгии и опоясывающем лишае. Последний характеризуется появлением кожных высыпаний по типу пузырьков, которым предшествует выраженный болевой синдром.
К каким врачам обращаться при появлении боли или тяжести в правом подреберье
При появлении внезапной, прогрессивно нарастающей боли в области правого подреберья нужно обратиться к для исключения острой хирургической патологии. Если боль не носит острый характер, обследование можно начать у или . При необходимости пациент может получить консультацию , гепатолога (специалиста по болезням печени) и других узких специалистов.
Диагностика и обследования при боли или тяжести в правом подреберье
После подробного опроса и всестороннего клинического исследования врачу, как правило, необходимо лабораторно-инструментальное подтверждение поставленного диагноза. С этой целью применяются следующие исследования:
- Клинический анализ крови с определением лейкоцитарной формулы, по результатам которого можно заподозрить наличие воспалительного процесса в организме и определить его остроту.