Мидриазом называется расширение зрачка. Зрачок реагирует на уровень освещенности тем, что расширяется (если света недостаточно) или сужается (при ярком свете) – это физиологический процесс. Зрачки могут реагировать увеличением размера не только на внешние, но и на внутренние изменения, например, они расширяются, когда человек испытывает стресс. После расширения зрачок возвращается к нормальному состоянию. Но мидриаз бывает и патологическим, когда последующего сужения не происходит, в этом случае он выступает симптомом заболевания.
При мидриазе зрачок увеличивается до 7-10 мм
Причины
Физиологическое расширение зрачка происходит при недостаточном освещении и при взгляде вдаль. Когда человек испытывает сильный стресс, под действием симпатической нервной системы возникает мидриаз, глаза (зрачки) расширяются – поговорка «у страха глаза велики» именно об этом. Такая реакция нормальна, ее целью является улучшение зрения.
Физиологический мидриаз всегда временный, он длится столько, сколько длится действие раздражителя, а когда условия меняются (проходит страх, включается свет), зрачки возвращаются к норме.
Физиологическое расширение зрачка вызывается следующими факторами:
- недостаток освещения;
- эмоциональное возбуждение (как позитивное, так и негативное);
- сильное удивление; повышенное внимание к чему-либо;
- взгляд вдаль;
- реакция на неожиданность, например, резкий громкий звук;
- глубокий вдох.
Мидриаз может быть лекарственным, или медикаментозным. В этом случае он вызывается специально, для того, чтобы офтальмолог мог провести исследование глазного дна или произвести хирургическое вмешательство. Расширения зрачков добиваются путем инстилляции (закапывания) в глаз препарата, вызывающего временный паралич сфинктера зрачка – круговой мышцы, сужающей зрачок. К таким препаратам относятся Мидриацил, Ирифрин, Тропикамид. Аналогичное действие оказывает и Атропин, но применяется реже, так как его эффект длится намного дольше, до двух недель, что может привести к значительным неудобствам для пациента. Иногда лекарственный мидриаз может быть побочным действием терапии, например, при лечении спазма аккомодации.
Причин патологического мидриаза множество, в том числе:
- интоксикация химическими веществами, угарным газом;
- передозировка (интоксикация) некоторыми лекарственными препаратами (Атропин, Скополамин, Платифиллин, Эфедрин);
- употребление наркотических веществ (галлюциногены, кокаин, экстази, метамфитамины, каннабис);
- заболевания центральной нервной системы (опухоли головного мозга, дислокационный синдром, инсульт);
- переломы основания черепа или орбиты;
- травмы спинного мозга;
- травма глазного яблока;
- острая кислородная недостаточность;
- аневризма задней соединительной артерии;
- предсмертное состояние, кома;
- преэклампсия (осложнение беременности);
- врожденные патологии (гидроцефалия);
- офтальмологические заболевания (глаукома, близорукость, иридоплегия, воспаление зрительного нерва, иридоциклит, синдром Бумке, синдром Пурфюр дю Пти, слепота разной этиологии, паралич ресничной мышцы);
- инфекционные болезни (туберкулез, нейросифилис, ботулизм, дифтерия, вирусные инфекции);
- патологии нервной системы (синдром Ади, эпилепсия, болезнь Паркинсона, симпатикотония, энцефалопатия, мигрень, невропатии черепных нервов);
- системные заболевания (рассеянный склероз);
- заболевания внутренних органов (почечная и печеночная недостаточность, болезни сердца и легких, некоторые патологии пищеварительной системы);
- обменные расстройства (патологии щитовидной железы, сахарный диабет).
Классификация
Состояние делится на две основные категории:
- физиологическое, возникающее при нормальной деятельности организма, для адаптации органов зрения;
- патологическое, образующееся при возникновении нарушений и заболеваний.
В свою очередь, патологическое состояние делится на следующие категории:
- медикаментозное – воздействие лекарственных средств, изменяющих состояние головного мозга или органов зрения;
- травматическое – возникающее вследствие механических повреждений;
- спастическое – возникающее вследствие увеличения гормонов или при стимуляции нервных окончаний, что вызывает спазм дилататора зрачка;
- паралитическое – образуется при нарушениях в глазодвигательном нерве, что приводит к параличу сфинктера зрачка;
- произвольное – встречается крайне редко, формируется по воле самого человека.
Состояние делится на несколько типов по степени воздействия на глазные яблоки:
- одностороннее – развитие состояния только на 1 глазу;
- двустороннее – развитие состояния на обоих глазах.
Главным отличием физиологического от патологического состояния является реакция зрачка на воздействия яркого света. Если мидриаз физиологический, он будет сужаться, если патологический – реакции не будет.
Формы
Выше описывался мидриаз физиологический, лекарственный, патологический. Кроме того, он бывает односторонним и двусторонним, асимметричным и симметричным, преходящим или постоянным.
По механизму развития выделяют следующие типы мидриаза;
| Тип | Характеристика |
| Физиологический | Всегда двусторонний, симметричный и временный. |
| Медикаментозный | Ятрогенного происхождения, опасности не представляет, прекращается после действия препарата. |
| Паралитический | Вызван параличом сфинктера зрачка. Может возникать при поражении глазодвигательного нерва, вызванного, как правило, патологиями центральной нервной системы (нейросифилис, эпилепсия, болезнь Паркинсона, гидроцефалия и др.). |
| Спастический | Вызывается спазмом мышцы-дилататора зрачка (мышцы, расширяющей зрачок), который возникает в ответ на раздражение шейного отдела симпатического ствола, также может быть следствием тяжелой интоксикации или заболевания внутренних органов. При этом виде мидриаза сохраняется реакция на свет и расстояние. |
| Травматический | Может быть вызван, в том числе, операционной травмой. Послеоперационный мидриаз может сохраняться годами, в этом случае для его устранения проводится пластика радужки. |
| Синдром Ади | Его причиной служит поражение цилиарного ганглия при ряде заболеваний. Расширение зрачка одностороннее. Восстановление длительное, иногда на него требуется несколько лет. |
Отличительной чертой жизни современного человека является гипокинезия. Уменьшение мышечных нагрузок, длительное вынужденное положение тела и головы приводят к детренированности мышц, ослаблению их рессорной функции, усилению нагрузки на межпозвоночные диски, суставы и связки. Заболевания центральной нервной системы вертеброгенного характера по распространенности среди населения в настоящее время уступают лишь острым респираторным заболеваниям. Болезни позвоночника встречаются у 60-90% населения старше 50 лет. Постоянно увеличивается число людей молодого возраста, страдающих данной патологией [9, 25, 30].
Нормально функционирующий позвоночник — естественная кинематическая цепь, состоящая из семи отдельных позвонков, сочленяющихся между собой с помощью межпозвоночных дисков, парных истинных суставов и связок. Возникновению глазной симптоматики способствуют анатомические особенности цервикального отдела. Это самая подвижная и наиболее уязвимая часть позвоночника, в норме описывает правильную дугу выпуклостью вперед — лордоз. Два верхних (вращательных) позвонка существенно отличаются от остальных (сгибательных).
I шейный позвонок — атлант — соединен с затылочной костью двумя суставами и удерживает на себе череп. II шейный позвонок имеет зубовидный отросток, направленный вверх, на него как бы «нанизан» атлант. Благодаря этому непарному суставу между атлантом и зубом II позвонка голова поворачивается в стороны. Остальные 5 шейных позвонков соединены между собой дисками и отростками. В обеспечении двигательной функции этой части позвоночника огромную роль играет также мышечный аппарат [10, 11, 20, 24, 44, 47, 48].
Все шейные позвонки (кроме VII) имеют в поперечных отростках отверстия, через которые проходят позвоночные артерии, сопровождающие их вены и нервы. А.а. vertebralis
, являясь первой ветвью подключичных артерий, формируют основную артерию. Она составляет вертебрально-базилярную систему, питающую затылочные доли с центральным звеном зрительного анализатора, ствола головного мозга, ядрами и проводниками глазодвигательных, блоковидных, отводящих нервов и системой заднего продольного пучка, волокна которого обеспечивают совместную и одновременную работу глазодвигательных мышц [35, 37, 43].
Симпатический нервный ствол простирается от основания черепа до шейки I ребра, располагаясь позади сонных артерий на глубоких мышцах шеи. Это три симпатических ганглия: верхний шейный, средний шейный и нижний — шейно-грудной (звездчатый узел). От верхнего шейного ганглия отходит внутренний сонный нерв n. сaroticus internus
, нижний шейный узел отдает позвоночный нерв
n. vertebralis
. Эти нервы сопровождают одноименные артерии, образуя вокруг них сплетения, поднимаются в полость черепа, где анастомозируют между собой и дают ветви к сосудам мозга. От ответвлений симпатического сплетения сонной артерии, верхнего шейного узла идут вазоконстрикторы к железам головы, в том числе и к слезной железе [8, 13, 24, 33, 36, 46].
Центр расширения зрачка (центр Будге, или centrum ciliospinale
) находится в передних рогах спинного мозга на уровне от 8-го шейного до 2-го грудного сегмента. Иннервация мышцы, расширяющей зрачок, обеспечивается
n. sympaticus
. Передние корешки этих отделов спинного мозга проходят через все три шейных симпатических узла. В
ganglion cervicale
заканчивается преганглионарный неврон и начинается новый постганглионарный, который достигает сплетения внутренней сонной артерии [1, 3, 21, 42].
В глазницу симпатические волокна попадают в виде периартериального сплетения глазной артерии, отдают корешок к ресничному узлу и в составе коротких ресничных нервов достигают глазного яблока. Шейные симпатические нервы связаны с гладкой мускулатурой орбиты, суживают просвет глазных артериол и расширяют зрачок. Периферический отдел парасимпатического пупилломоторного пути тянется от ядра n. ocolomotorius
до сфинктера [1, 19, 41, 43].
Отверстия в поперечных отростках шейных позвонков достаточно узкие, сосудисто-нервный пучок тесно прилежит к костным стенкам. Поэтому при вращении головой, напряжении мышц шеи, органических изменениях в позвоночнике нервно-сосудистые образования могут подвергаться травматизации и деформации. Малейшее смещение шейного позвонка вызывает рефлекторный спазм позвоночной артерии, в дальнейшем и ее сдавливание. В процесс вовлекаются местные (шейные симпатические узлы и волокна) и общие (по типу рефлекторного вовлечения гипоталамических вегетативных центров) вегетативные образования. Патологическая афферентация, возникающая в области позвоночного нерва, по большому количеству анастомозов может распространяться и на периартериальные сплетения сонной и глазничной артерий, что приводит к появлению болей в орбите, глазных яблоках, снижению кровообращения в органе зрения [8, 10, 13, 22, 32].
Взаимосвязь между изменениями цервикального отдела и некоторой глазной патологией установлена при проведении экспериментальных и клинических исследований. В 1866 г. появилась печатная работа проф. Е.В. Адамюка «О влиянии симпатического нерва на внутриглазное давление», в которой глаукома рассматривалась как секреторный невроз, вызванный раздражением шейных симпатических узлов [1].
При изучении регуляторной роли центральной нервной системы и отдельных нервов, влияющих на глаз, советскими учеными было получено много ценных данных. В 20-х годах прошлого столетия В.П. Рощин подтвердил роль симпатической нервной системы в происхождении глаукомы [17]. Дальнейшие экспериментальные исследования, проведенные Л.С. Левиной (1941), А.Б. Десятниковым (1953), И.Ф. Синициным (1971), показали, что раздражение или экстирпация верхнего шейного симпатического ганглия приводит к колебаниям внутриглазного давления [2]. И.Б. Каплан и А.Т. Гуднева (1980) у 32% больных с внутриглазным давлением 27-33 мм рт.ст., путем лечения шейного отдела позвоночника добились его снижения до нормальных показателей [30]. А.М. Гринштейн (1957), Г.Н. Григорьев (1969), а также Д.И. Антонов (1970) указывали на встречающиеся иногда приступы одностороннего выпадения поля зрения или его части, сочетающиеся со спазмом артерии сетчатки при поражении шейных симпатических структур [2].
В середине прошлого столетия в зарубежной литературе также появились работы, посвященные клинике зрительных нарушений при окклюзиях интра- и экстракраниальных отделов позвоночных артерий Synonds, Mackenzie (1957), Hoyt (1959), Minoretal (1959), Kearns (1960). Зрительные расстройства связывались с ишемией коры затылочных долей, особенно их полюсов и областей, прилегающих к шпорной борозде [2, 40].
О зависимости зрительных нарушений от состояния позвоночника говорят изменения глазного дна, появляющиеся после воздействия на мышцы и связки шейного отдела. Во время растяжения по Бертши или при разгибании шеи у некоторых обследуемых отмечались изменения на глазном дне: расширение крупных вен, сужение артериальных стволиков или расширение артерий при неизмененном диаметре вен [30].
Г.П. Смолякова и соавт. (1988) установили, что при раздражении верхних шейных симпатических узлов появляются изменения, характерные для возрастной макулярной дегенерации. Э.С. Абдулаева (2002) зарегистрировала у пациентов при неэкссудативных формах макулодистрофии изменения кровотока в сифоне внутренней сонной и позвоночной артерий [14].
Швейцарский офтальмолог Иоганн Фридрих Горнер в 1869 г. описал передний шейный симпатический синдром как изменения лица на той стороне, где имеется недостаточность симпатической иннервации, вызванная патологическим процессом в области шеи или грудной клетки. Во Франции и Италии имя физиолога Клода Бернарда также связывают с данной патологией [1, 39].
Синдром Бернарда-Горнера бывает врожденным, приобретенным или ятрогенным. Причины развития такого симптомокомплекса многочисленны: оперативные манипуляции на симпатических узлах, опухолевые и воспалительные процессы шейного отдела позвоночника, спинного мозга, верхних сегментов грудной клетки, сирингомиелия, множественный склероз. Описаны случаи появления синдрома Горнера у лиц, ослабленных после острых инфекций, герпетических заболеваний, склеродермии; с улучшением общего состояния передний шейный симпатический синдром у этих пациентов полностью исчезал [1, 21, 27].
Триада Бернарда-Горнера — это совокупность симптоматики: птоз, миоз, энофтальм. Миоз образуется в связи с выключением m. dilatator pupillae
, узкая глазная щель связана с симпатическим птозом, выключением мышцы Мюллера, а энофтальм — следствие выключения орбитальной мышцы Ландштрема. Из трех основных симптомов наиболее отчетливыми всегда являются миоз и птоз [1].
Синдром Горнера нередко осложняется рядом других болезненных состояний: гипотонией, обесцвечиванием радужки, катарактой, слезотечением, расширением конъюнктивальных и ретинальных сосудов. Иногда ко всему этому присоединяется потливость и гиперемия кожных покровов соответствующей половины лица [1, 22]. У детей отсутствие симпатической иннервации препятствует пигментации меланоцитов, находящихся в строме радужки, поэтому синдром Горнера может привести к гетерохромии [1, 38].
При переднем шейном симпатическом синдроме зрачковые реакции на свет и реакции на установку вблизи протекают так же, как и в норме, или могут быть даже несколько живее, но в меньшем объеме. Возвращение к исходному состоянию при этом происходит более замедленно [1, 18, 42].
Болевая зрачковая реакция в противоположность световой реакции и реакции на установку вблизи при синдроме Горнера уменьшается значительно, становится заметной только при сильном болевом раздражении [1, 8].
Опущение верхнего века может быть связано также с поражением n. оculomotorius
. В таких случаях недостаточность иннервации сфинктера вызывает расширение зрачка. В реальной клинической работе такой птоз довольно легко отличить. Дополнительно к мидриазу при повреждении глазодвигательного нерва птоз более выраженный, может полностью закрывать весь глаз [1, 40, 42].
Задний шейный симпатический синдром описан французским невропатологом J. Barre в 1925 г., позднее более детально дополнен китайским врачом J. Lieo в 1928 г. Синонимами симптомокомплекса Баре-Льеу являются: синдром позвоночной артерии, шейная мигрень, синдром позвоночного нерва, неврит симпатического позвоночного нерва [5, 11, 15, 32].
Заболевание возникает, если происходит сдавление позвоночной артерии, ее симпатического сплетения при остеохондрозе, травме или опухоли в области шеи. Но первое место в патогенезе развития синдрома позвоночной артерии принадлежит разрастанию крючковидных отростков в направлении межпозвоночных отверстий и сужение последних. Другой причиной являются поражения и изменения самих позвоночных артерий: окклюзии, деформации, аномалии отхождения, расположения и вхождения. Задний шейный симпатический синдром приводит к различным проявлениям вертебробазилярной недостаточности. Выделяют функциональную и органическую стадии [2, 9, 15, 16, 45].
Функциональная стадия синдрома позвоночной артерии характеризуется тремя группами симптомов: головная боль, кохлеовестибулярные и зрительные расстройства [5, 19, 21, 23].
У большинства пациентов боль, начинаясь в шейно-затылочном отделе, распространяется кпереди до сосцевидно-височной, теменной и лобной областей с иррадиацией в глаз, сопровождается вестибулярными (головокружение, потеря равновесия), слуховыми (снижение слуха и шум в ушах), вегетативными (потливость, чувство жара, приливы, ознобы) нарушениями. Могут присоединяться гортанные и глоточные симптомы (дисфония, дисфагия, глоточные парестезии) [5, 7, 12, 25, 27].
Болевые ощущения появляются в результате раздражения рецепторов болевой чувствительности в фиброзной и мышечной тканях позвоночника, в капсуле межпозвоночных суставов, связках, сухожилиях мышц шеи. При пальпации нередко определяется болезненность в области паравертебральных точек, остистых отростков, по ходу сосудов цервикального отдела. При прощупывании мышц можно найти узелки Корнелиуса и Мюллера, болезненность и напряжение передней лестничной мышцы. Боль может распространяться на плечевой пояс и грудную клетку, иррадировать в область сердца [5, 8, 10, 12, 44].
Зрительные нарушения были включены J. Barre (1926) в описание заднего шейного симпатического синдрома как облигатный признак. При тщательном расспросе они выявляются почти у всех больных с вертебробазилярной недостаточностью любой этиологии. Офтальмологические симптомы при синдроме позвоночной артерии различными авторами описываются несколько по-разному. В этой работе мы попытались суммировать найденные в различных источниках литературы описания. Глазные симптомы могут быть преходящими и стойкими [5, 7, 25, 27].
К преходящим относятся фотопсии. Больные жалуются на появление перед глазами «черных мушек», «копоти», «искр», «молний», разноцветных и золотых точек, которые кажутся мелькающими и колеблющимися. Фотопсии в случаях расстройств мозгового кровообращения точечные, возникновение их не связано с источником света, они продолжаются даже при закрытых глазах [2, 12, 28, 29].
Могут появляться и более сложные фотопсии, например в форме «белых блестящих колец», часто блестящих зигзагообразных линий, в виде движущегося потока разноцветных (красных, желтых и зеленых) кубиков. Во всех случаях зрительные нарушения являются кратковременными и длятся всего несколько секунд [2, 11, 13, 21].
Неясность видения предметов, ощущение «пелены» или «тумана» перед глазами отмечается, по данным литературы, примерно у половины больных с синдромом позвоночной артерии. При заднем шейном симпатическом синдроме описаны нарушения зрения, появляющиеся вместе с болями в шейно-затылочной области: мерцающие скотомы, туман и потемнение перед глазами, светобоязнь, слезотечение, ощущение песка за веками, нистагм, изменения давления в артериях сетчатки или тонуса сосудов глазного дна. Иногда отмечается покраснение конъюнктивы и развитие нейродистрофического кератита [1, 5, 29, 31].
Такие больные обращаются к офтальмологу с жалобами на неприятные ощущения в глазах, особенно при длительной работе на близком расстоянии. Возможно появление чувства «распирания» в глазнице, «выкручивания» глазных яблок, усиливающегося при напряжении зрения, во время чтения, движения глаз. Больные с задним шейным симпатическим синдромом могут сообщить окулисту о беспокоящем их двоении предметов. При обследовании выявляются уменьшение остроты и сужение поля зрения [6, 13, 30, 31, 34].
У пациентов с заболеваниями шейного отдела позвоночника нередко «затуманивание» зрения и нечеткость изображения усиливаются от резкого изменения положения головы. При этом может ухудшиться и общее состояние: появиться или усилиться головная боль, головокружение, повыситься артериальное давление [4, 6, 7, 11, 35, 45, 48].
Иногда глазные симптомы и головокружение провоцируются запрокидыванием головы назад, а в ряде случаев появляются после чрезмерной физической или эмоциональной нагрузки. Они также нередко возникают на фоне утомления: при длительной ходьбе по пересеченной местности, физической работе, ситуациях, связанных с задержкой дыхания, или развиваются после обмороков. По окончании такого приступа зрение может полностью восстановиться [6, 13, 30, 31, 34].
При вертебробазилярной недостаточности возможны кратковременные нарушения высших корковых функций, такие как различные виды зрительных агнозий с нарушением оптико-пространственного восприятия. Они появляются в результате ишемии в дистальных корковых ветвях задней мозговой артерии [2, 4, 7].
Появление билатерально перемежающихся симптомов: потемнения в глазах, сужения полей зрения, дизартрии, дисфагии или головокружения — подтверждает наличие вертебробазилярной недостаточности. Человек может потерять зрение на несколько минут или сообщить о кратковременном выпадении периферического зрения на фоне головокружения. В такой ситуации возможно присоединение рвоты и неустойчивости при ходьбе [4, 6, 10, 12, 22].
Органическая стадия характеризуется преходящими и стойкими нарушениями кровообращения в головном и спинном мозге. При этом к зрительным симптомам присоединяются: снижение зрения, двоение в глазах, птоз. Глазные яблоки могут быть полностью неподвижны или совершать плавающие движения, появляются косоглазие, анизокория. При геморрагическом инсульте односторонний мидриаз определяется на стороне кровоизлияния, вместе с отведением глаз в сторону очага поражения — «больной смотрит на парализованные конечности» [4, 6, 8-10, 12, 22].
Вертеброгенные патологические состояния — проблема, решением которой занимаются неврологи, ортопеды, нейрохирурги и др. Тесная связь патологии мозга и глаза обусловлена анатомо-функциональным единством их кровообращения. Поэтому возможны ситуации, когда глазная симптоматика становится одной из самых ранних церебральных проявлений заболевания шейного отдела позвоночника. Глазные изменения могут возникать задолго до развития других симптомов вертебробазилярной недостаточности [4, 7, 13].
В случаях, когда патологию органа зрения пациенты не связывают с неудобной позой во время сна или на рабочем месте, поворотами и наклонами головы, им кажется, что она возникает как бы «сама по себе», именно на нее офтальмолог и направляет свое основное внимание, в то время как первопричина заболевания может остаться незамеченной [4, 7, 11, 13, 26, 42].
В заключение авторы статьи выражают надежду, что представленный материал окажет помощь практикующим офтальмологам в правильной постановке диагноза, назначении адекватного обследования и лечения.
Признаки
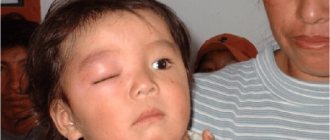
Главный признак мидриаза – расширение зрачка до 7-10 мм (в норме его диаметр составляет от 2 до 5 мм). Если последующего сокращения зрачка не происходит, такое состояние сопровождается симптомами со стороны органа зрения и общими.
Зрительные симптомы:
- повышенная фоточувствительность, непереносимость яркого света;
- отсутствие реакции на свет;
- отсутствие реакции на надвигающийся на глаз предмет;
- снижение остроты зрения;
- жжение, боль в глазу (или обоих глазах, если мидриаз двусторонний);
- быстрая утомляемость глаз;
- слезотечение;
- нарушение движения глаз в одной или нескольких плоскостях;
- дискомфорт, болезненность при чтении, просмотре телевизора, работе за компьютером.
При длительном мидриазе могут появляться:
- деформация зрачка, он приобретает грушевидную, каплевидную или резко овальную форму (слегка овальными зрачки могут быть в норме);
- птоз (опущение века);
- косоглазие.
Деформация зрачка при мидриазе
Общие симптомы, сопровождающие патологическое расширение зрачков:
- головная боль;
- головокружение;
- расстройства сна;
- эмоциональная нестабильность, тревожность.
Мидриаз, вызванный определенным заболеванием, сопровождается симптоматикой, этому заболеванию свойственной.
У детей патология проявляется так же, как и у взрослых.
Диагностика
Сам по себе мидриаз не требует специальных методов диагностики, так как обнаруживается визуально. Однако тщательное обследование необходимо для выявления его причины, без чего невозможно лечение.
Первичная диагностика заключается в сборе анамнеза, выяснении сопутствующих симптомов, предшествующих мидриазу событий, а также офтальмологическом обследовании с обязательной офтальмоскопией.
Пациенту назначаются лабораторные анализы:
- клинический (общий) анализ крови;
- клинический анализ мочи;
- биохимический анализ крови;
- исследование крови на гормоны, в первую очередь, гормоны щитовидной железы.
Инструментальная диагностика включает:
- КТ (компьютерная томография) и/или МРТ (магниторезонансная томография) головы;
- УЗИ (ультразвуковое исследование) органов брюшной полости;
- ЭКГ (электрокардиография);
- рентгенография грудной клетки.
Дальнейшая диагностика зависит от того, что будет обнаружено по результатам обследования. В зависимости от характера выявленной патологии может понадобиться консультация смежных специалистов: невролога, нейрохирурга, эндокринолога, травматолога и т. д.
Диагностика мидриаза глаз
Первое, в чем убеждается офтальмолог, — что расширение зрачка не является физиологическим. Дальнейшие обследования включают:
- проверку зрительных органов с помощью офтальмоскопа;
- проведение КТ или МРТ головного мозга;
- нейросонографию;
- УЗИ церебральных сосудов;
- люмбальную пункцию;
- общий анализ крови и мочи и др.
Если проблема не только офтальмологического, но и неврологического характера, пациент обязательно отправляется на прием к неврологу.
Лечение
Физиологический и медикаментозный мидриаз лечения не требуют, в этом случае расширение зрачков проходит самостоятельно после прекращения действия этиологического фактора.
Патологический мидриаз – не самостоятельная болезнь, а симптом какой-либо патологии, поэтому этиотропное лечение заключается в мерах, направленных на основное заболевание.
Медикаментозная терапия
Для устранения мидриаза в некоторых случаях может быть показано применение лекарственных средств, ослабляющих действие дилататора и стимулирующих сфинктер зрачка. С этой целью могут назначаться препараты следующих групп:
- альфа-адреноблокаторы (Тропафен, Празозин, Фентоламин);
- М-холиномиметики (Пилокарпин, Ацеклидин);
- Н-холиномиметики (Цититон, Лобелин).
Пилокарпин — препарат, который в некоторых случаях применяется для устранения мидриаза
В зависимости от основного заболевания, также могут назначаться:
- мочегонные средства;
- препараты ноотропного действия;
- антиагреганты; и др.
Общие рекомендации
При патологическом расширении зрачков необходимо соблюдать следующие ограничения:
- Избегать слишком яркого освещения, пребывания на открытом солнце;
- На улице носить темные очки;
- Отказаться от вождения автомобиля на время лечения, чтения длинных текстов, работы за компьютером.
- Отказаться от курения, употребления алкоголя и психоактивных веществ.
- Отказаться от самолечения, злоупотребления медикаментозными препаратами. Любые лекарства принимать только по назначению врача, строго соблюдая предписанную дозировку.
Хирургическое лечение
Хирургическое лечение показано в тех случаях, когда этого требует причинное заболевание, в основном это:
- опухоли или кисты головного мозга;
- гематомы или абсцессы мозга;
- аневризма задней соединительной артерии.
Диагностика и лечение мидриаза
Кратковременное расширение зрачков не нуждается в лечении, а вот стойкий мидриаз может быть симптомом серьезных заболеваний, поэтому консультация врача крайне необходима.
Главное в устранении мидриаза — лечение основного заболевания, которое вызвало этот симптом. Чаще всего лечащий врач назначает Пациенту препараты, которые усиливают работу сфинктера зрачка и ослабляют функции дилататора.
Как правило, в таком состоянии Пациента беспокоит фотофобия (чувствительность к свету), поэтому стоит избегать яркого освещения и носить солнцезащитные очки.
При подозрении на мидриаз вы можете обратиться в Глазную клинику доктора Беликовой. У нас работают только опытные врачи-офтальмологи, и используется только качественная современная аппаратура. Мы проведем полное обследование органов зрения для выявления причин расширения зрачков и подберем наиболее подходящее именно вам лечение, исходя из особенностей вашего организма.
Профилактика
С целью профилактики мидриаза рекомендуется:
- Отказ от употребления спиртных напитков, психоактивных веществ, курения.
- Применение любых медикаментозных препаратов по назначению врача с соблюдением назначенной дозировки.
- Избегание травм глаз (защита специальными очками на производстве и т. д.) и головы.
- Раннее выявление и лечение заболеваний, способных привести к патологическому расширению зрачков.
- Прохождение профилактических осмотров у офтальмолога, при наличии неприятных симптомов, связанных с глазами, незамедлительное обращение к специалисту.
Основные причины мидриаза
- травмы глаза (преимущественно тупые непроникающие, которые не приводят к серьезным нарушениям, но вызывают контузию глаза);
- повреждения и сдавливание глазодвигательных нервов;
- черепно-мозговые травмы с поражением нервных окончаний;
- новообразования в голове;
- гипоксия;
- отравление барбитуратами;
- инфекционные болезни, при которых поражаются внутричерепные и глазные нервные узлы.
Иногда мидриаз является одним из симптомов сахарного диабета.
Состояние расширенных зрачков может быть вызвано искусственным путем с помощью глазных капель. К этому прибегают офтальмологи при обследовании органов зрения, а также перед проведением ряда операций на глазах. В остальных случаях необходимо устанавливать причины и купировать сам симптом.