Пятнадцатая диета – это сбалансированный, здоровый, полноценный рацион. Диета относится к ряду лечебных систем питания, разработанных советским ученым Мануилом Певзнером. С помощью простых правил и требований эта методика ускоряет восстановление после болезней, повышает иммунитет у взрослых и детей, нормализует вес. Периодически ее рекомендуют даже здоровым людям для профилактики заболеваний ЖКТ, печени, почек, сердца.
Применение лечебной программы
Диета (стол) №15 составлена Певзнером, как общая методика для больных в период реабилитации и выздоровления. Кроме этой методики ученый составил еще четырнадцать других, более строгих диет, каждая из которых применяется при той или иной патологии[1]. Стол №15 применяют перед переходом на обычное питание после более строгих ограничений в еде.
В санаториях, больницах и курортах людям, не требующим особого меню, показана эта диета. Сбалансированный и питательный рацион восполняет нехватку полезных компонентов, снимает нагрузку с органов пищеварения и сердечно-сосудистой системы.
Содержание:
- Применение лечебной программы
- Правила лечебной программы
- Продукты для диеты
- Запрещенные продукты
- Меню для оздоровления
- Диета 15г
- Результаты лечебной диеты
Диета №15 используется для профилактики различных заболеваний. Правильный рацион укрепляет и улучшает иммунитет, повышает сопротивляемость к вирусам, инфекционным и грибковым заболеваниям, поэтому организм лучше противостоит болезнетворным микроорганизмам.
Калорийность питания обычная, поэтому лечебный стол может быть прописан людям, которые склонны к перееданию и набору веса. За счет этой методики происходит плавное снижение массы без потерь полезных компонентов и голодания.
Кроме этого диета номер 15 назначается после перенесенных стрессов, в период депрессивных состояний, неврозов. Список рекомендуемых продуктов содержит наименования, которые не раздражают ЦНС и укрепляют нервную систему за счет магния, фолиевой кислоты, тиамина.
Показания и противопоказания
Стол 15 по Певзнеру предназначен для людей следующих категорий:
- перенесших заболевание ЖКТ, оперативное вмешательство (диету соблюдают весь реабилитационный период);
- нуждающихся в усилении защитной функции организма;
- выходящих из строгой лечебной диеты (в таком случае стол №15 – промежуточный этап на пути к обычному питанию);
- имеющих необходимость в корректировке веса.
Кроме того, стол №15 можно соблюдать для профилактики заболеваний внутренних органов, в особенности, печени и ЖКТ.
Противопоказания к соблюдению такого питания отсутствуют.
Правила лечебной программы
Принципы лечебной программы рассчитаны на восстановление пациента после заболеваний и операций. Основной целью диеты является восполнение рациона ослабленного организма пациента необходимыми питательными веществами, витаминами и минералами. В него обязательно включаются продукты с минимальным содержанием консервантов, красителей и усилителей вкуса, но в то же время богатых клетчаткой, витаминами, минералами и аминокислотами.
Также питание должно быть сбалансированным по основным компонентам пищи – белкам, жирам и углеводам. В сутки рекомендовано употреблять:
- 100 г белка;
- до 400 г углеводов, предпочтительно медленных (сложных);
- 90 г жира – в большем проценте растительного.
Если пациент страдает лишним весом, количество жиров и углеводов уменьшают. Калорийность питания должна составлять примерно 2500 ккал.
Пищевой рацион нужно выстраивать так, чтобы в день приходилось по 4-5 трапез. Самыми питательными и сытными должны быть завтраки и ланчи, на обед нужно съедать до 35% от суточной нормы, а на ужин оставить только 15%. Последний прием еды должен происходить не позже 2 часов до сна. Рекомендуется объем блюд не более 200-250 мл, для наглядности – пища должна помещаться в двух ладонях.
Привычное количество соли нужно уменьшить до 15 г в сутки, желательно солить еду не во время приготовления, а уже готовые блюда. Из специй рекомендуют отдавать предпочтение не очень острым, чтобы не возбуждать нервную систему. От магазинных соусов и синтетических приправ нужно отказаться.
Необходимо соблюдать питьевой режим для обеспечения детоксикации и регидратации организма. Средняя норма – 1,5 литра воды в сутки. Если диета используется после перенесенных болезней почек или сердечно-сосудистой системы, норму соли и воды должен установить доктор.
Для утоления жажды можно использовать только чистую воду. Из газированных напитков допускается периодическое употребление столовых вод с полезными минералами. Пакетированные соки, сладкие газировки, энергетики нужно исключить.
Важно питаться только свежими блюдами. Лучше всего, если пища будет приготовлена перед самой трапезой. Разогрев еды допускается только один раз, даже если она находилась в холодильнике.
Для укрепления иммунной системы можно сопровождать диету приемом витаминных комплексов, пивных дрожжей, травяных отваров. Применять пищевые добавки желательно только после одобрения врача.
Факты и мифы
Об углеводах
Первый миф, в который верят многие, заключается в том, что углеводы при высоком содержании в рационе способствуют увеличению веса. В какой-то степени – это верно. Однако, речь идет только о тех элементах, которые содержатся в сдобе, сахаре, конфетах. Наоборот, полезны углеводы, содержащиеся в овощах и фруктах, цельнозерновых злаках, зелени. Именно последние включены в диету №15.
Про еду после 18 вечера
Второй миф – нельзя кушать после 6. В идеале перерыв между последним приемом пищи в вечернее время и первым после пробуждения утром должен быть равен 10-12 часам. Если приходится вставать в 6 утра, последнее нахождение за столом действительно должно быть не позднее 6 вечера. Если же не нужно рано идти на работу, а утренний сон длится до 9-10 утра, разрешается кушать после 18.00.
Про периоды голодания
Третий миф – периодическое голодание. Конечно, это запускает в действие «процессы омоложения» и снижает риск появления возрастных изменений, однако после перенесенных заболеваний или оперативного вмешательства злоупотреблять голоданием не стоит. В реабилитационный период организму требуется калорийный рацион.
Продукты для диеты
Пищевой рацион должен быть богат натуральной, здоровой пищей. Следует отказаться от всей синтетической пищи, вкусовых добавок, красителей, фастфуда. Обязательно один-два раза в день нужно есть овощные блюда, фрукты, зелень, ягоды. Мясные и рыбные продукты нужно выбирать нежирных видов и сортов, употреблять их нужно без кожи, фасций, сухожилий.
Рекомендуют включить в питание:
- Отрубной, овсяный, ржаной хлеб. Белый хлеб можно использовать, но в небольших количествах. Лучше употреблять выпечку вчерашнего приготовления, сухие печенья, галеты, пряники, подсушенный хлеб, тосты.
- Нежирное мясо и субпродукты. Рекомендуется мясо кролика, индейки, цыплят, чистое филе говядины и телятины. Субпродукты можно использовать два-три раза в неделю.
- Нежирную рыбу и морепродукты. Подходят все виды моллюсков, речная и морская рыба. Важно внимательно выбирать эти продукты и избегать испорченных ингредиентов, рыбы из загрязненных водоемов, консервов с поврежденной упаковкой.
- Овощи и зелень. Их можно есть сырыми в виде салатов или нарезок, поддавать термической обработке. Зелень нужно использовать свежую, с плотными листьями.
- Фрукты и ягоды. Их рекомендуют употреблять до обеда, а на вторую половину дня оставить овощи и белковую пищу. Лучше выбирать кисло-сладкие сорта и виды: груши, виноград, яблоки, малину, смородину. Ягоды и фрукты можно есть целиком или готовить из них напитки и десерты.
- Каши и макаронные изделия. Разрешаются любые виды круп. Макароны и бобовые можно вводить в рацион до 3 раз в неделю.
- Молочную продукцию. Лучше выбирать нежирные продукты, без вкусовых добавок и красителей. Можно использовать творог, твердый неострый сыр, кисломолочные напитки. Количество цельного молока нужно уменьшить, в день допускается выпивать не более стакана, можно добавлять его в блюда или напитки.
- Растительные масла. Подходят любые виды масел холодного отжима: льняное, оливковое, подсолнечное, кунжутное. К заправкам для салатов можно добавлять сок цитрусовых, яблочный уксус. К гарнирам разрешается использовать небольшое количество сливочного масла.
- Нежареные орехи, семена.
- Натуральные десерты. Допускаются только домашние сладости из проверенных компонентов: желе, кисель, патока, нуга, мармелад, выпечка, безе, меренги. Разрешается до 20 г черного шоколада. Чистый сахар ограничивается до 2 чайных ложек в день.
- Полезные напитки. Вместо покупных соков нужно использовать домашний компот или морс, полезно иногда готовить отвары шиповника, ромашки, липы, барбариса. Разрешается одна порция кофе с молоком или сливками, лучше перейти на безкофеиновые аналоги.
Учитывая широкий список продуктов и блюд, рекомендуемых диетой, спланировать меню будет несложно. Все натуральные компоненты несут ту или иную пользу для восстановления жизненных сил. Здоровый разнообразный рацион в сочетании с достаточным питьевым режимом помогут ускорить восстановление организма и предотвратят переход заболевания в хроническую форму.
Отзывы
На соответствующих форумах, где люди, перенесшие то или иное заболевание, делятся о способах восстановления организма питанием, можно найти множество отзывов о столе №15 по Певзнеру. Некоторые из них:
Перенесла операцию на желудке по удалению эрозии. Долгое время находилась в больничных условиях, где назначили соблюдение диеты по Певзнеру 15. Особые ограничения в питании я не ощутила. В рацион не входили все вредные продукты, например, жирное, жареное, слишком соленое, что, в принципе, я ограничивала и до болезни. С помощью диеты удалось восстановить работу ЖКТ.
Елизавета, г. Москва
Для профилактики заболеваний желудочно-кишечного тракта придерживаюсь стола №15. Мне нравится, что можно питаться дробно на протяжении дня, исключая переедание. Я доволен.
Александр, г. Воронеж
После острой стадии гастрита всегда перехожу на стол 15 по Певзнеру. Кроме того, что удается восстановить работу ЖКТ, уходят и лишние килограммы. За неделю мне удалось похудеть на 2 кг. Останавливаться на достигнутом не собираюсь.
Маргарита, г. Калининград
Запрещенные продукты
Список запрещенных продуктов для диеты №15 не так велик. Исключаются только консерванты, красители, усилители вкуса и аромата, продукты, которые возбуждают ЦНС (кофе, крепкий зеленый чай, наваристые мясные и грибные бульоны, жирные гарниры, острое, слишком соленое и кислое).
Чтобы не перегружать желудок, нужно избавиться от тяжелых животных жиров: смальца, сала, копченостей, говяжьего и бараньего жира. Постное мясо лучше отваривать или запекать, готовить на пару. Жареное – нужно свести к минимуму.
Для исключения токсического воздействия на организм следует полностью отказаться от покупных сухариков, снеков, чипсов, арахиса с добавками. Исключаются сладкие газировки, пакетированные соки, квас, растворимый кофе.
На срок диеты нужно отказаться от магазинных соусов и острых пряностей. Сюда входят: горчица, кетчуп, майонез, хрен, табаско, куркума, анис и т. д. Не допускается, также, использование трансжиров, самым распространенным из которых является маргарин. Следует избегать продуктов, в которые входят опасные кулинарные жиры и добавки.
Обязательным требованием к диете является отказ от спиртных напитков. Токсичное и разрушающее действие алкоголя может полностью нейтрализовать лечебное действие диеты.
Принципы диетического питания при ГД
Кроме этого, дробное питание практически не вызывает чувство голода. Суммарный суточный объем калорий должен быть около 2500 Ккал в сутки. Уменьшать его не рекомендуется, это может привести к упадку сил.
Рассчитать правильно энергетическую ценность продуктов может врач-диетолог с учетом индекса массы тела беременной женщины, ее телосложения и других особенностей. Суть диетического питания при гестационном диабете состоит в том, чтобы пациентка получала достаточно энергии из потребляемой пищи. Также необходимо:
- исключить полуфабрикаты;
- оставить в рационе только сложные углеводы (каши, зеленые овощи и свежие фрукты);
- контролировать концентрацию глюкозы в крови, измеряя ее уровень через час после приема еды с помощью специального прибора (глюкометр), данные обязательно должны записываться.
Диета ассоциируются у многих женщин с большим количеством ограничений и постоянным чувством голода. Несмотря на то, что диета № 9 накладывает ограничения на многие продукты питания, беременная не будет голодать. Перечень разрешенных продуктов включает:
- индюшатину и куриное мясо;
- мясо кролика, нежирную говядину;
- овощной бульон;
- 2-й мясной бульон;
- кисломолочные продукты (жирность не более 10%);
- овощи и фрукты с низким ГИ;
- крупы;
- яйца;
- фундук, грецкий орех;
- тыквенные и подсолнечные семечки;
- белую морскую рыбу;
- красную рыбу, морепродукты;
- шампиньоны.
Женщинам в положении нельзя пропускать приемы пищи, поэтому поездки по городу беременная должна заранее продумать. Для утоления голода можно взять с собой орехи или фрукты.
Строгое соблюдение стола № 9 является залогом нормального внутриутробного развития малыша. Диета при гестационном сахарном диабете беременных исключает следующие продукты питания из ежедневного меню:
- сладкую выпечку;
- хлеб из пшеничной муки;
- жирные сорта мяса;
- соления, маринады;
- копченые продукты;
- орехи кешью и арахис;
- заменители сахара, мед;
- овощи и фрукты с высоким ГИ;
- бобовые;
- ферментированные молочные продукты;
- магазинные соусы.
Пациенткам в положении можно включить в меню следующие продукты питания (не чаще нескольких раз в неделю):
- натуральный йогурт;
- морковь, буряк, репчатый лук;
- продукты на основе сои.
Схема приема пищи
Эффективность диетического питания при ГД зависит также от схемы приема пищи. Диетологи рекомендуют беременной разделить суточное количество калорий следующим образом:
- 1/4 — завтрак;
- 1/20- первый перекус;
- 1/3 — обед;
- 1/10- второй перекус;
- 1/5 — ужин;
- 1/20- третий перекус.
Диета при ГСД не должна истощать организм и одновременно препятствовать набору лишних килограммов. В первом триместре полнота более чем на 1 кг в месяц считается ненормальным. Во втором и третьем триместре – более чем на 2 кг в месяц. Избыточный вес создает нагрузку на организм, повышает риск отеков, увеличения АД и осложнений со стороны плода. Старайтесь не переедать и не пропускать приемы пищи. Оптимальный интервал между ними – не более 2–3 часов.
Рацион диеты при гестационном диабете должен состоять из белковой пищи (30–60%), полезных жиров (до 30%) и углеводов (40%). Отдавайте предпочтение сложным углеводам. Они долго расходуются и не вызывают резких изменений показателей глюкозы в крови. Также в рационе обязательны овощи и фрукты с минимальным гликемическим индексом.
Через час после каждого приема пищи измеряйте показания глюкометра. Полученные результаты вносите в дневник самоконтроля.
Меню для оздоровления
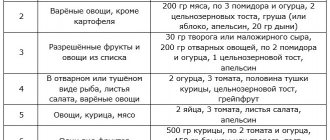
Очень важно, чтобы питание было разнообразным. Широкий список разрешенных продуктов позволяет проявлять фантазию в приготовлении блюд. Восстановление после болезни и операции пройдет быстрее, если в рационе будут присутствовать витаминизированные компоненты, растительная клетчатка, белок. Пример такого меню на неделю можно взять из медицинских сайтов или составить самостоятельно.
Понедельник
Завтрак: каша перловая с тыквой, чай с молоком.
Обед: суп с чечевицей и кроликом, ржаной тост, компот.
Полдник: стакан ряженки.
Ужин: тушеная брюссельская капуста, паровая котлета, отвар липы.
Вторник
Завтрак: манка на молоке, кусочки свежего абрикоса, чай.
Обед: вегетарианский борщ, гречка с отварными грибами, хлеб.
Полдник: запеченная груша.
Ужин: фаршированная рыба, микс из листьев салата и огурца, компот.
Среда
Завтрак: оладьи с медом, слабый черный чай.
Обед: гороховый суп, хлебные сухари, плов с мясом.
Полдник: компот с сушками.
Ужин: курица в сметане, кабачковая икра, чай из шиповника.
Четверг
Завтрак: омлет с томатами, тосты из отрубного хлеба, кофе с молоком.
Обед: бульон с лапшой и телятиной, пшенная каша с курагой.
Полдник: яблочный сок, нежареные орехи.
Ужин: фаршированный перец, немного сметаны, ромашковый чай.
Пятница
Завтрак: творожная запеканка с изюмом, чай.
Обед: свекольник, рис с овощами, овсяный хлеб.
Полдник: йогурт со свежей малиной.
Ужин: картофельное пюре с тефтелями, салат из свежих овощей.
Суббота
Завтрак: перловая каша с яблоком, хлеб с сыром, чай.
Обед: суп с фрикадельками и овощами, тушеная капуста.
Полдник: компот, галеты с семенами.
Ужин: отварной рис, рыба с овощами, фреш из груши и яблок.
Воскресенье
Завтрак: яйца всмятку, салат из свежих овощей с зеленью, тост, чай.
Обед: грибной крем-суп, паровые котлеты с гречкой, хлеб.
Полдник: стакан кефира.
Ужин: телятина, тушеная со спаржевой фасолью, кисель.
По рецептуре и способу приготовления диетические блюда мало чем отличаются от обычных. Пациенты, которым приходилось соблюдать такую методику в домашних условиях, отмечают легкость в ее соблюдении. Диетическое меню можно свободно применять в семье.
Стол 15 для детей ничем не отличается от взрослого питания. Растущему организму нужно потреблять больше растительной пищи и молочной продукции. Важно следить за тем, чтобы ребенок ел все необходимые компоненты: рыбу, мясо, каши. Необязательно заставлять его съедать всю порцию, достаточно и небольшого количества. Если малыш не любит каши, можно делать их сладкими, мясо и рыбу «замаскировать» под интересную подачу.
Основные правила
Диета №3 направлена на коррекцию имеющихся в организме нарушений, связанных со сниженной функцией кишечника. Она достаточно сбалансирована по всем необходимым питательным веществам.
К основным принципам диеты относятся:
Соотношение питательных веществ: 40% — белковые продукты, 45% — углеводы, 15% — полезные жиры. Среди белковых продуктов следует выделить нежирные сорта мяса, птицы или рыбы. Все они являются качественными источниками хорошего животного белка. Из растительного белка следует выбирать те продукты, которые могут вызвать меньшее газообразование (например, фасоль). Ее можно отваривать и использовать в качестве гарнира к мясу или добавлять в суп.
Основу углеводов должны составлять разнообразные каши. Отличным послабляющим действием обладает овсянка. В своем составе она содержит большое количество растительной клетчатки, которая заставляет работать кишечник намного быстрее.
Нужно исключить все виды рафинированной пищи. Чем больше в еде клетчатки, тем лучше для моторики кишечника. Клетчатка является природным катализатором работы кишечника. Она способствует мягкому очищению, выгоняя все переработанные остатки пищи. Если в рационе присутствует много жареной пищи и мало овощей, кишечник начинает работать медленнее. У ребенка появляются запоры.
Достаточный питьевой режим. Маленькому ребенку требуется воды столько, сколько необходимо для компенсации всей жидкости, которую он тратит во время потоотделения или дыхания. В летний период воды организму требуется гораздо больше. Нельзя однозначно сказать о том, какой объем должен выпивать ребенок. Это зависит от его возраста, времени года, а также от региона, где он проживает. Семилетнему ребенку потребуется воды гораздо больше, чем малышу трех лет
Обращайте внимание, если ваш ребенок просит пить или испытывает жажду. Обязательно давайте ему чистую воду комнатной температуры.
Что стоит добавить в рацион?
Стоит употреблять продукты и блюда:
- хлеб из муки грубого помола вчерашней выпечки;
- супы преимущественно овощные;
- нежирные сорта мяса, рыбы, птицы;
- кисломолочные напитки;
- крупы гречневая, пшённая, ячневая в виде рассыпчатых каш;
- свёкла, морковь, томаты, огурцы, кабачки, тыква, цветная капуста;
- сырые свежие сладкие фрукты и ягоды в повышенном количестве;
- мёд, варенье, мармелад;
- размоченные сухофрукты (чернослив, урюк, инжир);
- отвар шиповника и пшеничных отрубей, фруктовые и овощные соки.
Что необходимо исключить из меню?
Исключите из рациона следующие продукты и блюда:
- хлеб из муки высших сортов, сдобные булочные изделия;
- жирные сорта мяса, рыбы, птицы;
- копчёности, консервы;
- рис, манная крупа, вермишель, бобовые;
- редька, редис, чеснок, лук, грибы;
- кисель;
- черника, айва;
- шоколад;
- изделия из крема, острые и жирные соусы;
- хрен, горчица, перец;
- какао, крепкий чай;
- животные и кулинарные жиры.
Диета 15г
Стол 15г – гипонатриевый рацион. Он применяется для пациентов с гипертонической болезнью в стадиях I и IIА. В этом случае все правила диеты и списки продуктов остаются такими же, как в №15, но уменьшается количество соли (натрий хлорид). Дополнительно рекомендуют отказаться от консервов, соленых сыров, колбасных изделий, икры рыб, соленой рыбы.
Все блюда во время приготовления не солятся, хлеб и другая выпечка должна быть бессолевая. Оптимальная норма соли при гипертонии таких стадий – максимум 7 грамм. Пациент получает на руки положенное количество натрия хлорида и солит пищу по необходимости.
Общие рекомендации к рациону
Рацион для стола номер 15 должен быть составлен так, чтобы суточная калорийность достигала 2600-3100 ккал. Этого объема достаточно, чтобы удовлетворить энергетические потребности взрослого человека. Снижают или повышают объем калорий в случае составления питания для ребенка, пожилого человека, а также при повышении физической активности.
Суточный объем БЖУ должен быть следующим:
- для белка – 80-100 г, из которых на животный белок отводится 55-60%;
- для жиров – 85-100 г, из которых на растительный жир отводится 25%;
- для углеводов – 450-500 г, из которых на сахар в чистом виде отводится 70-100 г;
- на поваренную соль – 12-15 г.
Если диагностировали гипертоническую болезнь, суточный объем потребляемой соли снижают до 5-7 г. В процессе приготовления пищи соль не добавляют, а добавляют в порции.