Сердечно-легочная недостаточность – декомпенсированная стадия легочного сердца, которая протекает с острой или хронической правожелудочковой сердечной недостаточностью. Возникновение патологии связано с нарушением кровообращения в сосудах легких, что сопровождается понижением насыщения крови кислородом.
Различают две основных формы сердечно легочной недостаточности – острую и хроническую. Острая форма в большинстве случаев возникает в результате астмы, эмфиземы или массивной тромбоэмболии. Клинические признаки возникают спустя несколько часов после резкого увеличения давления в артерии. Хроническая форма характеризуется медленным развитием с нарастающей клинической картиной (может формироваться несколько месяцев или лет).
Существует несколько типов сердечной легочной недостаточности, которые отличаются своими характерными признаками. Среди них: церебральный, ангинозный, респираторный, абдоминальный и коллаптоидный тип патологии. Церебральный тип характеризуется признаками энцефалопатии (к примеру, сонливость и вялость или напротив, возбудимость и агрессивность). Некоторые больные жалуются на появление головных болей и головокружения.
Ангинозный тип отличается появлением сильных болезненных ощущений в области (с отсутствием иррадиации) и ощущением нехватки кислорода. Прогрессирование респираторного типа сопровождается появлением одышки, кашля и синюшности кожных покровов. Абдоминальный тип характеризуется болезненными ощущениями, чувством тошноты. При отсутствии дальнейшего лечения может возникнуть язва желудка. Коллаптоидный тип сопровождается стойким повышением артериального давления, тахикардией и общей слабостью. При этом у больных отмечается бледность кожных покровов.
Недостаточность кровообращения зависит от двух главных факторов: понижения сократительной силы мышечной оболочки периферических сосудов и понижения сократительной способности мышечного органа. Если значительно преобладает первый фактор, то речь идет о сосудистой недостаточности кровообращения, а если преобладает второй – о хронической сердечной недостаточности.
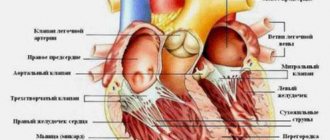
За кровообращение отвечает левый и правый отдел мышечного органа. При поражении одного из этих отделов появляются изолированные или преимущественные поражения соответственно левой или правой половины мышечного органа. Исходя из этого, выделяют левожелудочковую и правожелудочковую недостаточность.
С точки зрения анатомии и функциональности легкие и сердце имеют тесную связь. Это объясняет тот факт, что при поражении одного органа, вслед за ним негативные последствия касаются и другого. В соответствии с тем, какой из этих органов более поражен, выделяют легочно-сердечную и сердечно-легочную недостаточность.
Различают две основные фазы – компенсации и декомпенсации. В стадии компенсации мышечный орган способен справляться со своей нагрузкой и работой. Но так происходит не всегда: со временем наступает период, когда его внутренние резервы полностью исчерпываются, в результате чего появляется фаза декомпенсации. В этой фазе мышечный орган уже не в состоянии справиться с нагрузками.
Первая помощь при отеке легких
В отличие от хронической формы, острая форма патологии требует незамедлительной помощи во время приступа. Человек не в состоянии помочь себе сам, поэтому оказать помощь ему необходимо со стороны. В первую очередь, следует вызывать бригаду неотложной помощи. Во время ее ожидания человека следует посадить на стул и дать таблетку «Нитроглицерина». Если приступ случился в помещении, обязательно открыть все окна, чтобы обеспечить поток свежего воздуха.
В том случае, если человеку станет хуже, требуются способы сердечно-легочной реанимации. Для этого ритмично надавливают на области груди или делают 30 нажатий и дыхание рот в рот (с чередованием этих действий). Основные цели данных мероприятий заключаются в нормализации кровообращения и восстановлении дыхательной функции. При отсутствии навыков можно просто проводить массаж грудины.
Профилактика[править]
Нужно предотвратить или снизить риск развития заболевания лёгких. У больных на последней стадии эмфиземы легких или хронического обструктивного заболевания легких всегда развивается лёгочное сердце. В тех случаях, когда люди работают в условиях повышенной запылённости, нужно снизить концентрацию пыли до безопасной, или перевести их на другую не-пыльную работу.
Работодатель обязан проводить эффективный мониторинг степени загрязнённости воздуха с использованием персональных пробобоотборников. Для этого законодательство США обязывает все компании, проводящие подземную добычу угля, использовать (с февраля 2016г) персональные пылемеры PDM, работающие в реальном масштабе времени[4]. Это позволяет своевременно обнаружить превышение ПДК, и принять адекватные корректирующие меры.
В советской и российской литературе по профзаболеваниям, вентиляции шахт и охране труда много десятилетий рекомендовали использовать респираторы. Но многочисленные исследования их эффективности в реальных производственных условиях показали, что это не только самое последнее, но и самое ненадёжное средство защиты, и в США и ЕС работодатель обязан принять все возможные меры для снижения попадания пыли в воздух, автоматизации вредных видов работ, использовать дистанционное управление и изолированные кабины, эффективные местные вентиляционные отсосы и общеобменную вентиляцию, воздушные души[5] и др., и лишь после этого — применять достаточно эффективные СИЗОД.
Изучение заболеваемости работников, использовавших СИЗОД в разных отраслях СССР и РФ показало, что при том, как принято выбирать и применять респираторы — сбережение здоровья работников достигается крайне редко[6].
Причины сердечно легочной недостаточности
Сердечно-легочная недостаточность никогда не возникает без причин. Как правило, к ее развитию приводит сразу несколько причин. Различают три основные группы причин, способны спровоцировать патологию:
1. Бронхолегочные заболевания. Согласно статистическим данным, они выступают в роли провоцирующего фактора в более 70% всех случаев. Среди наиболее часто встречающихся заболеваний отмечают бронхиальную астму, туберкулез легких, хронический бронхит и другие тяжелые нарушения функций органов дыхания (к примеру, муковисцидоз).
2. Торакодиафрагмальные заболевания. Они напрямую связаны с ярко-выраженной деформацией грудной клетки, ограничением подвижности диафрагмы. К появлению приводят сильные искривления позвоночного столба (в частности, кифосколиоз), болезнь Бехтерева, ограничения расширения легких (плевриты).
3. Васкулярные заболевания. В эту группу входят болезни, которые затрагивает поражения легочного русла. К ним относятся серповидно-клеточная анемия, легочный васкулит, сдавливание легочных вен и артерий новообразованиями.
4. Сосудистые заболевания. Зачастую развитие сердечно-легочной недостаточности провоцируют аневризмы, атеросклероз и тромбы в артериях легких.
Примечания[править]
- H. М. Мухарлямов, В. Д. Тополянский; В. H. Галанкин (пат. ан.), И. X. Рабкин (рент.).
Лёгочное сердце / ред. Петровский Б.В. — Большая медицинскя энциклопедия. — Москва: Издательство «Советская энциклопедия», 1980. — Т. 12. — 536 с. — 150 000 экз. - ↑ 2,02,1 American Medical Network — Pulmonary Heart Disease, Retrieved on 2010-01-25.
- Pulmonary Heart Disease Information, Retrieved on 2010-01-25.
- Jon C. Volkwein, Robert P. Vinson, Steven J. Page, Linda J. McWilliams, Gerald J. Joy, Steven E. Mischler and Donald P. Tuchman
Laboratory and Field Performance of a Continuously Measuring Personal Respirable Dust Monitor. — Pittsburgh, PA: National Institute for Occupational Safety and Health, 2006. — 55 с. — (DHHS (NIOSH) Publication No. 2006-145). Есть перевод: PDF Wiki - Отчёт специалистов NIOSH о разработке воздушного душа для защиты шахтёров от пыли, 2012
- Капцов В.А., Чиркин А.В
Об эффективности средств индивидуальной защиты органов дыхания как средства профилактики заболеваний (обзор) //
ФБУЗ «Российский регистр потенциально опасных химических и биологических веществ» Роспотребнадзора
Токсикологический вестник. — Москва: 2021. — № 2 (149). — С. 2-6. — ISSN 0869-7922. - Расстройства вызванные понижением сократительной способности сердечной мышцы. Возможен летальный исход от острой сердечной недостаточности, особенно в случае неоказания медицинской помощи. Хроническая сердечная недостаточность — обычно терминальное заболевание (пограничное между жизнью и смертью
)
Диагностика патологии
Диагноз сердечно легочная недостаточность устанавливают на основании результатов комплексного обследования. На первичном осмотре врач собирает анамнез (выслушивает о симптомах, хронических патологиях у пациента и ближайших родственников), осуществляет визуальный осмотр (возможна отечность стоп и голени), проводит физикальное обследование и стандартные мероприятия (измерение артериального давления, прослушивание дыхания посредством фонендоскопа). При пальпации определяется сердечный толчок, а при перкуссии – расширение границ области мышечного органа, который частично прикрыт легкими.
Среди методов лабораторной диагностики для постановки диагноза требуется провести анализ на газовый состав артериальной крови. При наличии проблем у пациентов отмечается снижение Р02 и SАO2 Р02, повышение РС02. Дополнительно назначают общий анализ крови, чтобы обнаружить инфекционный процесс в организме (по увеличению уровня лейкоцитов). Наиболее информативными способами обнаружить сердечно легочную недостаточность являются инструментальные методы диагностики. В зависимости от симптоматики пациенту могут быть назначены:
- исследование ФВД (функции внешнего дыхания). С помощью данного обследования удается установить характер и выраженность нарушения вентиляции легких;
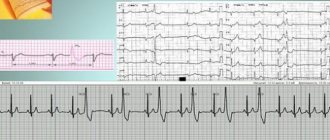
- электрокардиография (ЭКГ). Это доступный способ, не требующий от пациента дополнительной подготовки. Сущность электрокардиографии заключается в регистрации электрических потенциалов мышечного органа, что позволяет обнаружить изменение ритма и электролитную недостаточность. Если болезнь протекает в острой форме, удается обнаружить признаки перегрузки правых отделов мышечного органа. Если болезнь протекает в хронической форме, удается обнаружить маркеры (как прямые, так и косвенные) гипертрофии правого желудочка;
- эхокардиография (ЭхоКГ). Ее часто назначают в дополнение к ЭКГ, поскольку информативность данного обследования относительно сердечно легочной недостаточности очень высока. Это главный неинвазивный метод, с помощью которого удается оценить внутрисердечную гемодинамику, установить размеры полостей мышечного органа и степень легочной гипертензии. ЭхоКГ позволяет обнаружить целый ряд возможных нарушений в работе сердца, дифференцировать с пороком сердца и другими патологиями;
- рентгенография грудной клетки. Это простая методика, с помощью которой удается оценить состояние дыхательной системы (обнаружить поражение внутреннего органа и заметить признаки легочной гипертензии);
- трансбронхиальная биопсия легких. К этим методикам прибегают редко, в особо запущенных клинических случаях. Пункционную биопсию легкого осуществляют под ультразвуковым или рентгеновским контролем с применением местного обезболивающего средства.
Признаки и симптомы[править]
Симптомы лёгочного сердца зависят от стадии заболевания. На начальных стадиях симптомы могут отсутствовать совсем. Но при развитии заболевания у большинства людей может появляться симптомы:
- Одышка (сначала — при физической нагрузке, вдыхании холодного воздуха, а затем — и в состоянии покоя). По мере развития болезни характер одышки изменяется, она меньше зависит от погоды и становится более постоянной.
- Хрипы
- Хронический кашель с отхаркиванием мокроты. После кашля интенсивность и длительность одышки возрастают, и она не уменьшается после приёма бронходиалаторов (лекарства, которые лечат симптомы
болезни — расширяют бронхи
). - Снижается работоспособность.
- Скопление свободной жидкости в брюшной полости (асцит).
- Отёки лодыжек и стоп.
- Увеличение и набухание вен на шее и лице.
- Увеличение печени.
- Посинение кожи (цианоз, синюха).
- На последней стадии отмечается снижение количества выделяемой мочи, возникают нарушения со стороны нервной системы (головные боли, головокружение, шум в голове, сонливость, апатия), что связано с нарушением газового состава крови и накоплением недоокисленных продуктов.
Больные могут жаловаться на боли в сердце неопределённого характера, что может сочетаться с удушьем, и тяжестью в правом подреберье. Причинами болей в области сердца при лёгочном сердце являются обменные нарушения миокарда, а также относительная недостаточность коронарного кровообращения в увеличенном правом желудочке. Болевые ощущения в области сердца можно объяснить также наличием лёгочно-коронарного рефлекса вследствие лёгочной гипертензии и растяжения ствола лёгочной артерии.
Профилактика заболевания
С целью профилактики патологии следуют исключить все факторы риска, которые способны ее спровоцировать. При появлении любой негативной симптоматике важно обращаться к врачу, чтобы своевременно диагностировать и вылечить заболевание легких или сердца. Также, специалисты рекомендуют вести здоровый образ жизни (не курить и не употреблять спиртные напитки), подвергаться умеренной физической активности и правильно питаться. Рацион питания должен быть сбалансированным с преобладанием свежих овощей и фруктов.
С целью профилактики развития острого легочного сердца пациентам, у которых диагностировано варикозное расширение вен и мерцательная аритмия, выписывают прием непрямых антикоагулянтов. При наличии тромбов в венах зачастую устанавливают кава-фильтра. Он представляет собой небольшое устройство, которое устанавливают в просвет нижней полой вены. С его помощью оторвавшиеся тромбы не попадают в отделы сердечной мышцы и систему легочной артерии.
Лечение
Лечение легочного сердца нашими специалистами основывается, прежде всего, на диагностировании заболевания и правильной оценке тяжести ситуации. При острых формах могут понадобиться неотложные реанимационные мероприятия. Индивидуальный подход в каждом случае проявления легочного сердца и к каждому пациенту, комплексная система лечения и реабилитации, опытные врачи и современные методики – все это направляется и на основную болезнь, следствием которой становится синдром легочного сердца, и на восстановление нормальной сердечной деятельности.
Современные подходы к лечению легочного сердца
Легочное сердце (ЛС) – это гипертрофия правого желудочка, развившаяся при заболеваниях, поражающих функцию или структуру легких либо то и другое одновременно, за исключением случаев, когда изменения легких яв ляются результатом первичного поражения левых отделов сердца или врожденных пороков сердца.
Этиология
Согласно классификации ВОЗ, предложенной в 1960 г., все заболевания, приводящие к развитию ЛС, разделяют на три группы:
1. Заболевания, первично влияющие на прохождение воздуха в легких и альвеолах.
К этой группе относится 21 нозология: хронический бронхит, бронхиальная астма, эмфизема легких, туберкулез, пневмокониозы, бронхоэктатическая болезнь, саркоидоз, эозинофильная гранулема, бериллиоз, хронический диффузный интерстициальный фиброз, системная красная волчанка и др.
2. Заболевания, первично влияющие на движения грудной клетки:
кифосколиоз и другие деформации грудной клетки, плевральный фиброз, хронические нервно-мышечные заболевания (например, полиомиелит), альвеолярная гиповентиляция, в том числе идиопатическая, а также состояние после торакопластики.
3. Заболевания, первично поражающие легочные сосуды:
первичная легочная гипертензия (ПЛГ), узелковый полиартериит, другие артерииты, тромбозы и эмболии (в том числе паразитарные) сосудов легких, сдавление ствола легочной артерии и легочных вен опухолями средостения, аневризмой и др.
Патогенез
Основным звеном патогенеза ЛС является уменьшение суммарного поперечного сечения сосудов легких.
При этом у пациентов, относящихся к 1 и 2-й группе заболеваний по классификации ВОЗ, это происходит вследствие
спазма мелких легочных артерий
в ответ на альвеолярную гипоксию. Этот феномен был описан впервые в 1946 г. Von Euler и Liliestrand. У больных, относящихся к 3-й группе, сужение легочных артерий возникает не только вследствие вазоспазма, которому не предшествует альвеолярная гипоксия, но также из-за
сужения или закупорки их просвета в результате тромбозов и эмболий
, некротизирующего артериита (ПЛГ, системные васкулиты).
Уменьшение суммарного поперечного сечения сосудов легких приводит к возрастанию общего легочного сосудистого сопротивления и повышению давления в малом круге кровообращения.
В этих условиях правые отделы сердца и, в первую очередь, правый желудочек, испытывают перегрузку давлением, а в дальнейшем, при развитии недостаточности трехстворчатого клапана, и объемом. Это приводит к
гипертрофии и дилатации правого сердца
. С течением болезни может произойти срыв компенсации – развивается
правожелудочковая недостаточность
, которая является терминальной стадией данного состояния.
Диагностика
Диагностика ЛС
, как правило, не представляет трудностей и
заключается в выявлении гипертрофии и дилатации правых отделов сердца у пациентов с перечисленными заболеваниями.
Основными методами, позволяющими определить увеличение правого сердца, являются электрокардиография, рентгенография органов грудной клетки, эхокардиография (ЭхоКГ).
Лечение
Лечение пациентов с ЛС комплексное.
Оно направлено на снижение давления в легочной артерии (ЛА), устранение легочной и сердечной недостаточности, чего можно добиться своевременной и адекватной терапией заболевания, приводящего к его возникновению.
Более подробно лечение конкретных болезней, осложняющихся развитием ЛС, описано в соответствующих монографиях. В данной статье будут рассмотрены подходы к терапии собственно ЛС.
Общие рекомендации
К общим рекомендациям для больных с ЛС можно отнести соблюдение режима труда и отдыха
с исключением чрезмерных физических нагрузок, особенно у пациентов с признаками недостаточности кровообращения.
Следует избегать простудных заболеваний и, прежде всего, гриппа,
которые могут приводить к значительному ухудшению клинического состояния больных с хроническими бронхолегочными заболеваниями и ПЛГ. Пребывание в условиях высокогорья также может привести к ухудшению состояния, так как усиливает вазоконстрикцию в ответ на альвеолярную гипоксию, развивающуюся в горах. Женщинам с ПЛГ при выборе метода контрацепции следует иметь в виду, что противозачаточные таблетки могут вызвать прокоагуляционные изменения в свертывающей системе крови и вследствие этого приводить к утяжелению состояния.
Антагонисты кальция
Эта группа лекарственных средств является одной из главных в лечении пациентов с легочной гипертензией (ЛГ) и ЛС. Основной целью назначения вазодилататоров является снижение давления в малом круге кровообращения и предупреждение недостаточности кровообращения. Ранее всего у пациентов с ЛС начали применять препараты из группы a-адреноблокаторов (фентоламин, празозин), затем – гидралазин, нитропруссид натрия, нитроглицерин. Все перечисленные препараты приводили к достоверному снижению давления в ЛА и общего легочного сосудистого сопротивления, повышению сердечного выброса.
Тем не менее, ряд причин ограничил широкое применение этих препаратов у больных с ЛС. В первую очередь, это вызываемая ими системная артериальная гипотония, не позволяющая назначать высокие дозы лекарств, необходимых для адекватного снижения давления в малом круге кровообращения. Кроме того, при длительном назначении некоторых вазодилататоров (например, нитропруссида натрия) развивается толерантность, требующая постоянного увеличения их дозы.
Эта группа лекарственных средств является одной из главных в лечении пациентов с легочной гипертензией (ЛГ) и ЛС.
Очевидно, что “идеальный” для лечения ЛГ вазодилатирующий препарат должен снижать сопротивление сосудов малого круга кровообращения значительно активнее, чем большого.
Этим требованиям наиболее соответствуют
антагонисты кальция
из группы дигидропиридинов. Первый представитель этого класса препаратов
нифедипин
при сравнении с гидралазином и ингибитором фосфодиэстеразы амриноном наиболее значимо снижал давление в ЛА, не вызывая столь выраженного падения системного давления (S. Rich и соавт., 1983). Это позволило авторам предположить, что
нифедипин может вызывать селективную дилатацию легочных сосудов.
Позже проф. В.Ю. Мареев и соавт. (1990) получили аналогичные результаты. При сравнительном исследовании влияния кратковременного назначения нифедипина, нитроглицерина, простагландина Е1, каптоприла и празозина на показатели центральной гемодинамики у пациентов с ПЛГ было выявлено, что именно
нефидипин достоверно снижает давление в ЛА
, действуя на сосуды малого круга кровообращения в большей степени, чем на сосуды большого круга.
В дальнейших работах (S. Rich, 1985) было показано, что применение нифедипина эффективно не только при кратковременном назначении, но и при длительной – до 2 лет и более терапии.
Назначение нифедипина в максимально переносимых дозах (до 240 мг/сут) приводило к достоверному снижению давления в ЛА у половины пациентов с ПЛГ, которые считаются наименее перспективной в плане лечения группой.
В 1992 г. были опубликованы данные проспективного наблюдения за 64 пациентами с ПЛГ в течение 5 лет (S. Rich и соавт.): 23% больных находились на постоянной терапии большими дозами нифедипина в течение всего времени. При этом наблюдалось значительное улучшение их клинического статуса и выживаемости (94% остались живыми к концу периода наблюдения) в сравнении с “неответчиками” и теми, кто ответил на терапию нифедипином, но не лечился (только 36% больных из этой группы остались в живых к концу периода наблюдения).
Основным механизмом действия нифедипина является расслабление гладких мышц сосудов вследствие уменьшения внутриклеточного движения ионов кальция во время сокращения.
Нифедипин выпускается в различных формах. Помимо нифедипина короткого действия, который в настоящее время применяется крайне редко – для проведения острых проб, купирования гипертонических кризов, созданы его пролонгированные формы, при которых постепенное медленное высвобождение препарата происходит в течение 24 ч. Это позволяет предотвратить или, по крайней мере, значительно уменьшить выраженность таких побочных реакций, как тахикардия, системная гипотония, покраснение лица, голеней, отеки стоп, что ограничивает назначение препарата в адекватных дозах.
Помимо антагонистов кальция дигидропиридинового ряда, к которым относится нифедипин, для лечения больных с ЛС могут применяться бензотиазепины (дилтиазем). К преимуществам препаратов относится отсутствие тахикардии при их применении, к недостаткам – более слабое по сравнению с дигидропиридинами сосудорасширяющее действие.
В последние годы в клиническую практику внедрены новые антагонисты кальция – амлодипин и исрадипин. Препараты зарекомендовали себя как высокоэффективные лекарственные средства для лечения как системной гипертензии, так и ЛГ.
Следует отметить, что тактика назначения антагонистов кальция у пациентов с ЛС несколько отличается от таковой при терапии других заболеваний
и заключается в соблюдении основных четырех правил.
Правило первое:
дозу препаратов следует “титровать”, начиная с небольших дозировок и постепенно их увеличивая, доводя до максимально переносимой.
Для нифедипина начальные дозы составляют 20–40 мг/сут; каждые 3–5 дней дозу увеличивают на 20 мг/сут.
Исрадипин: начальные дозировки 2,5–5 мг/сут, каждые 3–5 дней доза повышается на 2,5–5 мг/сут.
Дилтиазем: начальная доза 30–60 мг/сут, каждые 3–5 дней дозу увеличивают на 30 мг/сут.
Правило второе:
подобрать дозу препарата с учетом уровня давления в ЛА: при систолическом давлении в легочной артерии (СДЛА), определенном при катетеризации правых отделов сердца или ЭХОКГ-иследовании менее 50 мм рт.ст.: нифедипин – 40–60 мг/сут, исрадипин – 7,5–10 мг/сут, дилтиазем – 120–180 мг/сут; при СДЛА от 50 до 100 мм рт.ст.: нифедипин – 80–120 мг/сут, исрадипин – 10–12,5 мг/сут, дилтиазем – 180–240 мг/сут; при СДЛА более 100 мм рт. ст.: нифедипин – 120–180 мг/сут, исрадипин – 12,5–15 мг/сут, дилтиазем – 240–360 мг/сут.
Правило третье:
дифференцированно подходить к возникающим побочным эффектам при назначении антагонистов кальция: в то время как системную гипотонию и выраженную тахикардию можно отнести к серьезным побочным реакциям, требующим коррекции дозы, такие побочные эффекты, как покраснение конечностей, лица, чувство жара, отеки лодыжек не должны вызывать паники у лечащих врачей.
Правило четвертое: не ожидать немедленного эффекта от антагонистов кальция, так как лишь в четверти случаев можно наблюдать быстрое, развивающееся через несколько дней от начала терапии улучшение, в остальных случаях заметное клиническое улучшение наблюдается, как правило, лишь через 3–4 нед.
Имеется ряд сообщений об эффективном назначении нитратов пролонгированного действия у пациентов с ЛС. Чаще всего это больные хроническими обструктивными заболеваниями легких и сопутствующей ИБС. К недостаткам препаратов, помимо часто возникающей головной боли, мож но отнести быстро развивающуюся к ним толерантность. Этого нежелательного эффекта лишен препарат молсидомин
, который может с успехом применяться у данной группы пациентов. Доза препарата для лечения больных с ЛС составляет 8–16 мг/сут.
Простагландины
Другой группой лекарственных препаратов, использующихся у пациентов с ЛС, являются простагландины.
Предпосылкой к их внедрению в клиническую практику послужили исследования, выполненные в 70-х годах, в которых было показано, что простагландины играют важную роль в поддержании сосудистого тонуса как в нормальных условиях, так и при различных формах ЛГ.
Первым простагландином, предложенным для лечения ЛГ, был простагландин Е1
, являющийся вазодилатирующим агентом короткого действия. Сообщения о его применении стали появляться в начале 80-х годов, при этом первоначально данный препарат использовался преимущественно для проведения “острой” пробы с целью определения возможности дальнейшей терапии вазодилататорами.
Теоретически простагландин Е1 является идеальным для этих целей лекарственным средством.
Он обладает коротким периодом полужизни – около 3 мин, что позволяет быстро титровать дозу препарата до нужной величины и, при необходимости, практически моментально прекратить проведение пробы. К сожалению, четкой зависимости между “ответом” на введение простагладина Е1 и эффектом от терапии другими вазодилатирующими препаратами (например, антагонистами кальция, гидралазином) выявлено не было. Ряд пациентов, у которых в острой пробе достоверно снизилось давление в ЛА, не “поддавались” на длительную терапию другими вазодилататорами и, наоборот, “неответчики” на применение простагландина Е1 “отвечали” на терапию другими вазодилатирующими препаратами. Это позволило авторам исследования сделать вывод, что механизм действия простагландина Е1 и других вазодилататоров несколько различается.
С середины 80-х годов простагландин Е1 стал применяться уже и для лечения пациентов с ЛГ. Положительным качеством препарата являлось то, что 70% его инактивируется в легких и при внутривенном введении препарат поступает в большой круг кровообращения в ничтожно малом количестве, не вызывая заметной системной гипотонии. Кроме того, препарат обладает выраженным антиагрегантным действием, что делает его еще более привлекательным для терапии больных с ЛС и ЛГ
, многие из которых имеют склонность к тромбозам. В то же время значительным недостатком простагландина Е1 является необходимость его постоянного внутривенного введения для поддержания вазодилатации.
Поэтому для длительной инфузии применяют специальный портативный насос, соединенный с катетером Хикмана, который находится в яремной или подключичной вене. Осложнения при длительном введении простагландина Е1 связаны, как правило, с нарушением работы инфузионной системы (например, тромбозом или инфекцией катетера), повреждением насоса или прекращением инфузии вследствие самых различных причин. Дозы препарата
, применяющиеся у больных с ЛГ, варьируют от 5 нг/кг/мин до 100 нг/кг/мин. В Российском кардиологическом научно-производственном комплексе применяется следующая схема назначения препарата:
начальная доза – 5–10 нг/кг/мин, в дальнейшем постепенно увеличивается до 30 нг/кг/мин
. При таком назначении максимальная легочная вазодилатация может быть достигнута с минимальным количеством побочных реакций, к которым относятся, системная гипотония, боли в сердце неопределенного характера, головные боли и боли в животе, покраснение лица и конечностей, тошнота.
Следует отметить, что простагландин Е1 назначается пациентам с ЛГ, как правило, лишь в качестве монотерапии.
В то же время может быть оправдано его
сочетание с другими вазодилататорами
, в частности, антагонистами кальция, учитывая разность в механизмах их вазодилатирующего эффекта. Нами была предложена
схема курсового применения простагландина Е1
, вводимого в суточной дозе 60 мкг на фоне постоянного приема антагонистов кальция. При применении этой комбинации в течение 21 дня более чем у половины пациентов отмечалось улучшение клинического статуса. При этом побочные реакции (в частности, системная гипотония) были выражены незначительно и не приводили к отмене препаратов.
В последнее время применяется и другой препарат из группы простагландинов – простациклин
. Рекомендуемые дозы составляют 2–24 нг/кг/мин. Он является несколько более активным вазодилататором, чем простагландин Е1, обладая практически теми же достоинствами и недостатками, что и последний. Но непомерная стоимость простациклина не позволяет его широко использовать. Вообще, в настоящее время
простагландины применяются у пациентов с ЛС при непереносимости кальциевых антагонистов или при их неэффективности.
Некоторые авторы называют терапию простагландинами “мостом” к трансплантации. Известны случаи, когда постоянное введение простагландинов длилось до 5 лет, хотя в среднем максимальный срок их непрерывного применения не превышает нескольких месяцев.
Оксид азота (II)
В последнее время в клиническую практику лечения ЛГ внедряется оксид азота (II) (NO). Его вазодилатирующее действие основано на активации гуанилатциклазы в гладкомышечных клетках легочных сосудов, которое приводит к повышению уровня цикло-ГМФ и снижению внутриклеточного содержания кальция.
NO применяется в виде ингаляций. При таком способе введения происходит быстрое соединение данного вещества с гемоглобином, что предотвращает попадание NO в системный кровоток и развитие артериальной гипотонии. Поэтому NO можно считать селективным вазодилататором, действующим исключительно на сосуды малого круга кровообращения.
NO является “золотым стандартом” для проведения острых проб с целью выявления “ответчиков” и “неответчиков” на вазодилатирующую терапию.
Он выгодно отличается от простагландинов более коротким периодом действия, простотой назначения (ингаляция через лицевую маску или назальный катетер), практически полным отсутствием побочных эффектов, низкой стоимостью. Для проведения острой пробы используют ингаляцию NO в возрастающей концентрации. Как правило, максимальное падение давления в ЛА отмечается уже после применения начальной дозы через 2 мин.
Внедряется в клиническую практику и длительное назначение NO
. Для этого созданы специальные портативные ингаляционные системы. Лечение проводится в течение нескольких недель, но имеются сообщения о более длительном назначении препарата – до 1–2 лет.
Следует отметить, что лишь 25–50% больных с ЛГ “отвечают” на терапию вазодилататорами, то есть у них можно добиться снижения давления в ЛА и повышения сердечного выброса без значимой системной гипотонии.
Существуют следущие критерии “ответа” на вазодилатирующую терапию во время проведения острых проб
:
• более чем 20% снижение легочного сосудистого сопротивления;
• более чем 20% снижение легочного сосудистого сопротивления, сопровождающееся падением соотношения легочного сосудистого сопротивления к общему сосудистому сопротивлению;
• повышение сердечного выброса (>10%) вместе с уменьшением среднего давления в легочной артерии;
• более чем 30% снижение легочного сосудистого сопротивления в сочетании с более чем 10% снижением давления в легочной артерии.
Безусловно, проведение острой пробы имеет некоторые ограничения, о которых уже было сказано ранее, но тем не менее с ее помощью можно достаточно точно предсказать, будет ли целесообразным назначение вазодилататоров у того или иного пациента.
Определенно сказать, чем обусловлен “неответ” на вазодилатирующую терапию у больных с ЛС, в настоящее время невозможно. Наиболее обоснованными являются две точки зрения.
Согласно первой, рефрактерность к вазодилататорам возникает в случаях, когда преобладают необратимые изменения мелких легочных сосудов, такие как фиброз интимы, плексогенные и дилатационные поражения.
Вторая точка зрения, подтвержденная данными наших исследований, – “неответ” на вазодилатирующую терапию может возникать у пациентов с выраженными нарушениями в системе гемостаза, когда на первый план выходят прокоагуляционные изменения, а вазоспазм не играет ведущей роли. Чаще всего это пациенты с тромбозами легочной артерии и ПЛГ. Таким больным, по-видимому, к базисной терапии вазодилататорами целесообразно добавить антикоагулянты.
Литература
1. Беленков Ю.Н., Чазова И.Е., Самко А.Н. и др. Применение антагониста кальция исрадипина у больных с первичной легочной гипертензией // Кардиология. – 1995; (7): 9–13.
1. Беленков Ю.Н., Чазова И.Е., Самко А.Н. и др. Применение антагониста кальция исрадипина у больных с первичной легочной гипертензией // Кардиология. – 1995; (7): 9–13.
2. Мухарлямов Н.М. Легочное сердце. – М. Медицина, 1973; 264.
3. Чазова И.Е., Жданов В.С., Веселова С.П., Мареев В.Ю. Патология первичной легочной гипертензии //Арх. патологии. 1993; (3): 77–80.
4. Чазова И.Е., Мареев В.Ю. Первичная легочная гипертензия: вопросы, требующие ответа //Тер.архив. 1994; (3): 77–80.
5. Bardsley P., Evely R., Howard P. Hypoxic cor pulmonale. A review // Herz. 1986; (11): 155–68.
6. Pulmonary circulation / Ed. A. Fishman . – USA. Philidelphia: Univ. Pensilvania press, 1990; 551.
7. Pulmonary hypertension / Eds. E.K. Weir, J.T. Reeves. – USA, NY, Futura, 1984; 442.
8. Rubin L. Primary pulmonary hypertension // Chest. 1993; (104): 236–50.
9. Vender R. Chronic hypoxic pulmonary hypertension. Cell biology to pathophysiology // Chest. 1994; (106): 236–43.
Нифедипин –
Коринфар (торговое название)
(ASTA Medica)
| Приложения к статье |
| Правила назначения антагонистов кальция у пациентов с легочным сердцем: • препараты следует назначать с небольшой дозы, постепенно ее увеличивая, доводя до максимально переносимой; • подбирать дозу препаратов с учетом уровня давления в легочной артерии; • дифференцированный подход к возникающим побочным эффектам; • не следует ожидать немедленного эффекта от антагонистов кальция. |
| Основной целью назначения вазодилататоров при легочном сердце является снижение давления в малом круге кровообращения |
| Препараты выбора для лечения легочного сердца: • антагонисты кальция; • простагландины; • оксид азота (II) (NO) в виде ингаляций. |