Возбудитель и причины развития
Филярии широко распространены во многих тропических и субтропических странах Африки, Азии, Южной Америки, Карибского бассейна и Океании. Комары, которые переносят филярии, следующие: Culex, Anopheles, Aedes, Mansonia.
В теле комара происходит ряд трансформаций, приводящих к образованию третьей личиночной стадии, которая при укусе комара переходит в организм человека. Основным переносчиком в сельской местности являются комары рода Anopheles и род Culex – в городской.
Человек является единственным естественным конечным хозяином паразитов, которые вызывают лимфатический филяриоз, хотя некоторые обезьяны могут быть заражены экспериментально. Эндемические вспышки филяриоза могут быть небольшими, и риск заражения в местах, расположенных на расстоянии нескольких километров друг от друга, может значительно различаться.
Основные факты
- Лимфатический филяриоз приводит к нарушениям в работе лимфатической системы и может вызывать аномальную гипертрофию некоторых частей тела, причиняя боль и приводя к тяжелой инвалидности и социальной стигматизации.
- Лимфатический филяриоз угрожает 859 млнчеловек в 50 странах мира, которые нуждаются в профилактической химиотерапии для предотвращения распространения этой паразитарной инвазии.
- Лимфатический филяриоз можно элиминировать путем прекращения распространения инфекции с помощью проводимых ежегодно курсов профилактической химиотерапии безопасными комбинированными препаратами. С 2000 г. для прекращения распространения инфекции было проведено более 7,7 млрд курсов терапии.
- По состоянию на 2021 г. лимфатическим филяриозом был инфицирован 51 млн человек, что на 74% меньше, чем в 2000 г., когда была начата Глобальная программа ВОЗ по элиминации лимфатического филяриоза.
- Благодаря успешному проведению стратегий ВОЗ 648 млнчеловек больше не нуждаются в профилактической химиотерапии.
- Рекомендованный пакет базовых медико-санитарных мер может способствовать облегчению страданий людей, живущих с лимфатическим филяриозом, и предотвратить дальнейшее ограничение их физических возможностей.
Лимфатический филяриоз, известный как слоновость, относится к числу забытых тропических болезней. Инвазия происходит в результате передачи паразитов человеку при укусе комара. Инфекция, обычно приобретаемая в детстве, наносит скрытый вред лимфатической системе.
Позднее в жизни проявляются болезненные и сильно обезображивающие видимые симптомы болезни, лимфатический отек, слоновость и опухание мошонки, которые могут приводить к стойкой инвалидности. Такие пациенты страдают не только от ограниченных физических возможностей, но и от психических, социальных и финансовых проблем, которые усугубляют их стигматизацию и нищету.
В 2021 г. 859 млн человек в 50 странах проживали в районах, где для предотвращения распространения инфекции требуется профилактическая терапия.
По исходным глобальным оценкам численности людей, затронутых лимфатическим филяриозом, 25 млн мужчин живут с гидроцеле и более 15 млн человек — с лимфатическим отеком. В мире остается по меньшей мере 36 млн человек с такими хроническими проявлениями болезни. Элиминация лимфатического филяриоза может предотвратить неоправданные страдания и способствовать сокращению масштабов нищеты.
Симптомы и клиническая картина
Некоторые части лимфатической системы предпочтительнее поражаются при филяриозе, а именно, лимфатические образования, прилежащие к половым органам. Если не считать этого, то паразит локализуется обычно либо в подкожной клетчатке, либо в лимфатическом сосуде, либо во влагалищной оболочке и пр., причем эти разнообразные локализации неизбежно вызывают различие в клинической картине. Последняя обнаруживается прежде всего своеобразным рожистым воспалением или слоновым перерождением, лимфангитами, расширением лимфатических сосудов, например, сосудов паховой области и особенно мошонки, наконец, водянкой влагалищной оболочки. Впоследствии поражаются паховые железы, которые обычно припухают симметрически и образуют неправильные выступы, которые могут достигнуть, в общем, объема кулака. Кожа, покрывающая эти части, имеет белый цвет, тонка, эластична и не сращена с железами; по консистенции опухоль напоминает жировик. При самом легком давлении получается ямка, так как в сдавленном месте содержимое лимфатических желез опорожняется в брюшные лимфатические сосуды подобно тому, как это бывает с некоторыми подкожными венозными опухолями, выравнивание которых никогда не бывает полным. Эти признаки придают подобным поражениям желез сходство с вправимой грыжей сальника.
Припухлость паховых желез представляет собой, если не постоянный, то, по крайней мере, весьма обычный симптом, редко наблюдающийся, однако, в других железах, что зависит, конечно, от локализации взрослых филярий преимущественно в области половых органов. Селезенка и печень, равно как грудные органы и головной мозг, остаются совершенно нетронутыми; зато не всегда можно сказать это относительно мочеточников и яичек: если эти органы пронизываются филяриями, то припухают и становятся болезненными, так что мочеиспускание часто бывает нарушено. Моча внезапно из совершенно прозрачной становится мутной, молочно-белого цвета, напоминающей жировую эмульсию, и нередко содержит во взвешенном состоянии фибринозные свертки. Число случаев, когда моча бывает просто молочного цвета, довольно ограничено, так как почти всегда к хилозной примеси присоединяется небольшое количество крови, которая, смотря по большему или меньшему обилию, придает моче различную окраску: цвет кофе с молоком, шоколада, темно-синий, розовый или вишневый оттенок. Эта окраска, однако, может изменяться ежедневно или в разные часы одного и того же дня и даже во время одного и того же мочеиспускания. Моча, кроме того, бывает всегда более измененной после утомления, чем после покоя.
Суточное количество мочи бывает нормальным, причем она имеет кислую реакцию и содержит в случаях хилурии, кроме фибринозных свертков и белка, различное количество жира, от 25 до 46% и более. Под микроскопом находят организованные элементы, более или менее измененные эритроциты, лимфатические клетки, напоминающие тельца лимфы, белые кровяные тельца и, наконец, жировые тельца, которые изменяют окраску мочи, придавая ей красный и мутный вид. Здесь встречаются, наконец, паразиты, в особенности, если существует гематурия; зародыши филярии чаще всего можно найти в крови, хотя это бывает не в любое время, а только вечером. Начиная с вечера количество их увеличивается до полуночи, после чего оно постепенно падает, а утром их уже не находят.
Общее состояние здоровья, несмотря на обильное содержание филярий в крови, чаще всего остается удовлетворительным, так что приходится даже удивляться хорошему виду больных. Последние ничего не чувствуют и почти ни на что не жалуются, если нет гематурии, или лимфорагии: в этом последнем случае они становятся бледными, печальными, разбитыми, жалуются на сердцебиение и пищеварительные расстройства, теряют свои силы и быстро утомляются.
Лихорадка, которая часто бывает интенсивной и наступает в виде приступов (по крайней мере, в начале заболевания и в теплом климате), в нашем климате встречается редко и бывает менее сильной, если при этом нет гематохилурии или же рожистых воспалений, дерматитов или воспалений серозных оболочек. Плохое питание у субъектов, страдающих филяриозом, предрасполагает к воспалительным поражениям, которые переносятся с трудом.
Согласно с теми сведениями, которые имеются относительно развития патогенного паразита, филяриоз представляет две последовательных фазы. Первая фаза характеризуется рожистой припухлостью или припуханием лимфатических сосудов, наступающим обычно раньше всего в области мошонки или половых органов, или же водянкой мошонки, ограниченным поражением лимфатических сосудов, вызванным самкой филярий.
Закончив свое развитие, этот паразит преимущественно «свивает себе прочное гнездо» в лимфатических сосудах и железах паховой области; эти сосуды расширяются и постепенно сливаются в варикозную массу, достигающую своего максимального объема только через год или несколько лет. Варикозное расширение распространяется с поверхностных паховых желез на глубокие, доходит до подвздошных и поясничных желез, затем простирается вплоть до грудного протока, так что, благодаря присутствию самки филярии в области мошонки или паха, в итоге заражаются происходящими от этой самки эмбрионами значительная часть лимфатической системы и вся кровь. В этом и заключается вторая фаза болезни.
Филяриатоз (филяриоз) у человека
В. Г. Элибеков челюстно-лицевой хирург, врач высшей квалификационной категории, заведующий челюстно-лицевым хирургическим отделением МБУ «Городская больница № 1» г. Новороссийска
А. А. Полищук челюстно-лицевой хирург, стоматолог-хирург, врач-ординатор, врач второй квалификационной категории, челюстно-лицевое хирургическое отделение МБУ «Городская больница № 1» г. Новороссийска
Е. И. Потемкин к. м. н., челюстно-лицевой хирург, врач-ординатор челюстно-лицевого хирургического отделения МБУ «Городская больница № 1» г. Новороссийска
Расширение связей Российской Федерации с развивающимися странами, увеличение потока туристов, специалистов, работающих за рубежом в зоне жаркого климата, обусловливает увеличение числа лиц, подвергающихся риску заражения тропическими паразитарными болезнями и завоза их на территорию РФ.
Филяриатозы — тропические гельминтозы, вызываемые круглыми червями — филяриями. Для филяриатозов характерны длительный инкубационный период, медленное развитие болезни и ее длительное хроническое течение. Филяриатозами заражаются через укусы кровососущих насекомых.
В последнее время на территории Краснодарского края зарегистрированы случаи филяриатоза. Возбудитель филяриатоза относится к классу круглых червей Nematoda, отряду Spirurina, подотряду Spiruromorpha, семейству Filarioidea, роду Dirofilaria. Всего описано несколько видов червей, из которых наибольшее распространение имеют D. repens, D. immitis. Именно они в большинстве случаев являются источниками заболевания. Возбудители инвазии D. repens и D. immitis являются облигатными паразитами плотоядных семейств: псовых и кошачьих. D. tenuis поражает енотов, D. ursi встречается у бурых медведей и амурского тигра, D. subdermata поражает дикобразов, D. lutrae и D. spectans — североамериканскую и бразильскую выдр, D. striata — диких кошек. Это глистное заболевание более всего распространено в странах Юго-Восточной Азии и Африки. Развитие заболевания проходит через инкубационный период, который обычно длится несколько месяцев. Клиника проявляется с образования небольшого уплотнения в области внедрения дирофилярии. Иногда развивается незначительная и малозаметная припухлость в области локализации гельминта. Одной из особенностей данного паразита является миграция по организму хозяина (носителя). За сутки дирофилярия способна мигрировать по организму до 25—30 см! Усиление миграции происходит при воздействии на кожу токами УВЧ при физиотерапии, а также после прогревания компрессами или согревающими мазями.
Расположение кожного уплотнения при миграции также меняется, а на старом месте его пребывания никаких следов не остается. Гиперемии кожных покровов, болезненности при этом обычно не наблюдается. Саму миграцию гельминта зараженный человек может ощущать, а может и вовсе не чувствовать — все зависит от места локализации паразита. Местные проявления в виде уплотнения, узелка чаще всего принимаются за новообразования: атеромы, липомы, кисты, чаще абсцесс. Пациент с филяриатозом попадает на стол к хирургу, который в ходе операции в узле обнаруживает и удаляет дирофилярию. Следует учесть, что дирофилярия часто любит поражать органы зрения, в ходе миграции попадает в область верхнего либо нижнего века.
Впервые подкожный филяриатоз у человека описан в 1867 г. в Италии. Первый случай в России диагностирован А. П. Владыченским в 1915 году. Нематода была выделена из опухоли, локализованной между внутренней стенкой орбиты и глазным яблоком. Хотя для большинства глистных инвазий характерен эозинофилез в общем анализе крови, при филяриатозе количество эозинофилов крови остается неизменным, так как дирофилярия не вызывает сенсибилизации организма, в связи с чем нельзя заподозрить наличие данного гельминтоза.
Лечение филяриатоза хирургическое. Иногда в литературе встречаются рекомендации по приему противоглистных препаратов, но эффективность такого лечения сомнительна.
Случай выявления в отделении челюстно-лицевой хирургии МБУ «Городская больница № 1» г. Новороссийска уже не первый, о чем ранее сообщалось в журнале «Дентал Юг» (№ 4 (39), 2006. Авторы: завотделением ЧЛХ Элибеков В. Г., врач-ординатор Полищук А. А.; «Редкий случай филяриатоза»).
Из стационара ГБУЗ «Инфекционная больница № 3 ДЗ КК» г. Новороссийска 09.07.2012 г. в наше отделение была доставлена пациентка Ч., 59 лет, с направительным диагнозом: флегмона правой верхнечелюстной области. В Инфекционной больнице пациентка находилась с подозрением на трихенелез. У больной были жалобы на отек правой половины лица, кожный зуд, наличие припухлости в околоушно-жевательной области справа. Пациентка пояснила в ходе опроса, что припухлость изначально появилась в правой щечной области и переместилась в скуловую область справа; на момент осмотра локализовалась в околоушно-жевательной области на уровне мочки правого уха. При осмотре определяется умеренная отечность всей правой половины лица с наличием объемного образования в тканях околоушно-жевательной области справа диаметром до 1,5—2,0 см, которое возвышается над уровнем окружающих тканей до 0,5 см. Кожа над образованием незначительно гиперемирована, пальпация слабо болезненна. В радиусе 1,5—2,0 см ткани незначительно инфильтрированы, также определяется флюктуация.
Анализ крови от 10.07.12: Эр — 4,03; Лейк. — 6,4; Тр — 225; Hb — 127 г/л; П — 1, С — 62, Л — 27, Э — 10, М — 3. Анализ мочи от 10.07.12: цвет — с/ж, уд. вес — 1010, прозрачность полная, реакция — кислая, соли — +, эпителий 2—4 в п. зр.; Лейк. — 7—8 в п. зр. (рис. 1—2).
Рис. 1
Рис. 2
Учитывая жалобы больной, данные анамнеза и клиники, был выставлен диагноз: абсцесс околоушно-жевательной области справа. Больной проведена операция: вскрытие абсцесса под местной анестезией. В ходе операции выявлен червь и гнойный экссудат. Находка была направлена в лабораторию, откуда получен ответ — микрофилярия (дирофилярия). Послеоперационный период спокойный. Больная выписана из отделения с выздоровлением. С ознакомительной целью ниже предоставляются фотофакты, позволяющие более полно получить представление о возбудителе заболевания (рис. 1, 2).
Больная П., 52 лет. Ист. б-ни № 4407. Была госпитализирована 25.03.13 по плановым показаниям с диагнозом: фиброма височной области слева. При осмотре наблюдается объемное увеличение тканей височной области слева. Пальпаторно определяется плотное, тугоподвижное, безболезненное, округлое образование в толще тканей около 2,0 см. Кожа над ним в цвете не изменена, не напряжена, не спаяна. 26.03.13 была проведена операция: удаление образования под местной анестезией. Располагалось образование в подкожно-жировой клетчатке, основанием плотно спаянное с фасцией височной мышцы. Анализы, проведенные при амбулаторном обследовании, в пределах нормы. ПГИ № 3891 от 27.03.13 — глистная инвазия. Инкапсулированные тела паразитов с перифокальной гранулематозной реакцией.
Вывод
В связи с участившимися случаями заболевания филяриатозом вашему вниманию приводится несколько примеров госпитализации больных, пораженных данным заболеванием. Целью данной статьи является ознакомление коллег с клиникой филяриатоза, а также предостережение от неправильной диагностики и лечения данной категории больных. Больные филяриатозом лечатся у различных специалистов: у дерматологов (нейродерматит, кожный зуд неясной этиологии), инфекционистов, терапевтов, офтальмологов.
В частности, упомянутая в статье пациентка неоднократно обращалась к различным специалистам, доставлялась по скорой помощи с подозрением на отек Квинке. У нее подозревали трихинеллез! Надеемся, что опыт нашего отделения будет полезен медицинским работникам для проведения правильной диагностики и лечения данного заболевания.
- Авдюхина Т. И., Постнова В. Ф., Абросимова Л. М. и др. Дирофиляриоз (D. repens) в Российской федерации и некоторых странах СНГ: ситуация и тенденция ее изменения // Мед. паразитол. — 2003. — № 4. — С. 4448.
- Руководство по медицине. Диагностика и терапия: В 2 т.: Пер. с англ. / Под ред. Р. Беркоу, Э. Флетчера. — М.: Мир, 1997. — Т. 1. — ХХХIV + 1045 с., ил. — С. 142.
- Бронштейн А. М., Супряга В. Г. и др. Дирофиляриоз человека в Московском регионе // Медицинская паразитология. — 2003. — № 4.
- Григорьева М. В. и др. Диагностика и лечение дирофиляриоза оболочек яичек у детей // Вестник инфектол. и паразитол. — 2003; www.infectology/spb/ra; ISSN 16099877.
- Григорьева М. В., Супряга В. Г. Особенности диагностики кожного дирофиляриоза // Проблема инфекции в клинической медицине. — Санкт-Петербург: Российская военномедицинская академия, 2002. — С. 342—343.
- Бронштейн А. М., Супряга В. Г. и др. Дирофиляриоз человека, вызываемый Dirofilaria (Nochtiella) repens — новая «возникающая» инфекция в Московском регионе // Сборник тезисов к конференции, посвященной 80летию кафедры тропической медицины и эпидемиологии РГМУ. — М., 2003.
- Возианова Ж. И. Инфекционные и паразитарные болезни: В 3 т. — К.: Здоров’я, 2001. — Т. 2. — С. 501—502.
- Григорьева М. В., Дворовенко Е. В. Дирофиляриоз оболочек яичка под маской синдрома отечной и гиперемированной мошонки // Детская хирургия. — 2003. — № 2. — С. 15.
- Яцкова Г. Н., Хропова М. Л., Моторина Г. А., Лосихин Е. И. О заболеваемости дирофиляриозом в Липецкой области // Гигиеническая наука и практика в решении вопросов обеспечения санэпидблагополучия населения в Центральных регионах России: Науч. труды Федерального научного центра гигиены им. Ф. Ф. Эрисмана / Под ред. акад. РАМН проф. А. И. Потапова. — Липецк, 2003. — Вып. 8. — С. 552—554.
- Авдюхина Т. И., Лысенко А. Я., Супряга В. Г. и др. // Вестник офтальмологии. 1999. № 3. С. 36—39.
- Постнова В. Ф., Абросимова Л. М., Ковтунов А. И. и др. // Медицинская паразитология. 1996. № 4.
- Эпштейн Ш. И., Лычманов Н. Г. // Медицинская паразитология. 1954. № 2. С. 175—176.
- Журнал «Медицина неотложных состояний» № 1—2 (32—33), 2011. Случай диагностики дирофиляриоза с помощью сонографии Авторы: Ефименко С. Г., Лысенко В. В., Харьковская медицинская академия последипломного образования, Харьковская городская больница скорой и неотложной медицинской помощи.
- Журнал «Дентал Юг», № 4 (39), 2006. Авторы: Завотделением ЧЛХ Элибеков В. Г., врач-ординатор Полищук А. А. Редкий случай филяриатоза.
Патологическая анатомия
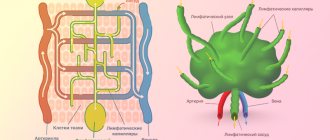
Патологоанатомические изменения при филяриозе наблюдаются различных органах, которые, тем не менее, стоят друг с другом в тесной связи, а именно, в лимфатических сосудах и железах, в серозных полостях и в крови.
Лимфатические сосуды и железы мошонки, паховой, подвздошной и поясничной областей представляют собой излюбленное место пребывания филярии. Однако филярия может встречаться еще в других областях, особенно в сосудах плеча и предплечья.
Происхождение тех изменений, которые вызываются филярией, вполне понятно: паразит, зародыши и яйца его, которые он откладывает в лимфе, засоряют лимфатические стволы и вызывают варикозное расширение их. Благодаря этому лимфа застаивается в петлях подкожной клетчатки, а затем в коже, которую она раздражает, и в результате получается утолщение и уплотнение этих частей с образованием лимфорагического выпота или без него.
Количество жидкости в этих выпотах изменяется в течение суток от нескольких граммов до нескольких сотен граммов. Она имеет белый цвет и щелочную реакцию, непрозрачна, молочновидна и свертывается при соприкосновении с воздухом. Она содержит множество желтоватых, сильно преломляющих свет телец, величиной меньше эритроцитов, более объемистые белые, ядерные и зернистые тельца, напоминающие собой белые кровяные тельца, и, наконец, множество жировых зернышек, взвешенных в прозрачной серозной жидкости. Химический состав выпота: фибрин, альбумин, жиры и различные соли.
Опухоли желез в свежем состоянии также содержат почти такую же жидкость. При определенных условиях последнюю находят, кроме того, в некоторых серозных полостях, а именно, во влагалищной оболочке, в полости брюшины и плевры. Хилозная водянка яичка, почти всегда имеющая паразитарное происхождение, обычно бывает симметрического характера и может достигать объема большой груши. При хилозном асците, который реже имеет паразитарный характер, выпот в полости брюшины состоит из жидкости, напоминающей миндальную эмульсию и происходящей из лимфатических сосудов. К брюшинному выпоту редко присоединяется плевральный выпот, который имеет тогда те же свойства. Во всех этих выпотах могут встречаться зародыши филярий. Внутренние органы, за исключением яичек и почек, чаще всего не поражаются при филяриозе.
Из всех частей организма, кровь является тем местом, где преимущественно находятся зародыши филярии. Этот зародыш, имеющий форму маленькой змеи, быстро движется. Тело его имеет цилиндрическую форму, прозрачно, причем длина (0,44 мм.) значительно превышает толщину (0,003 мм.). Головной конец его имеет продолговатую или слегка удлиненную форму и иногда снабжен блестящей точкой, которая представляет собой ротовое отверстие, хотя трудно отличить зачаток пищевода; задний или хвостовой конец, все более и более истончаясь, оканчивается остроконечно. Движения паразита в крови, выпущенной из сосуда, замедляются и постепенно прекращаются.
В крови обыкновенно содержится множество филярий, так как их находят 30-40 штук в одной капле.
Диагностика
Для диагностики филяриоза служат следующие признаки: слоновое утолщение клетчатки, главным образом на мошонке, мягкая припухлость на месте паховых желез с расширением лимфатических сосудов или без него, гемато-хилурия и присутствие филярий в крови. Первые признаки делают диагноз вероятным, тогда как последний сам по себе окончательно решает вопрос.
При существовании слонового перерождении половых частей или даже конечностей необходимо исследовать, не содержит ли кровь ночью филярий, так как присутствие паразитов может выяснить характер заболевания. То же надо сделать при эндемической гемато-хилурии, которая обусловливается двумя различными паразитами: филярией и distomum haematobium. Но если каждый из этих паразитов, локализуясь в почках или в мочевом пузыре, вызывает гематохилурию, то к припуханию желез, к расширению лимфатических стволов и к хилообразным выпотам приводит только один из них, а именно, филярия. Таким образом, сочетание этих признаков с гемато-хилурией является важным указанием, говорящим в пользу существования филяриоза.
Микроскопическое исследование крови дает возможность избежать смешения паразитарных припуханий желез с грыжами, жировиками, эректильными припуханиями паховых вен. Столь же важно исследование мочи, асцитического или другого выпота на содержание паразитов и определение вида последних.
Лечение
Диэтилкарбамазин (ДЭК) является препаратом выбора для лечения лимфатических филяриозов. Этот препарат обладает сильной паразитицидной активностью в отношении микрофилярий, иногда он также влияет на зрелые формы паразита. При использовании в дозе 6 мг/кг массы тела в день в течение 14 дней он значительно уменьшает количество микрофилярий. Лечение диэтилкарбамазином следует начинать с низкой дозы в 50 мг один раз в день, на следующий день увеличить до 150 мг в день в 3 приема, на 3-й день – 300 мг в день в 3 приема, а с 4-го дня можно использовать полную дозу. Это снижает риск повышенной аллергической реакции на распадающиеся микрофилярии.
Препарат с аналогичными эффектами, который в основном используется в массовых программах, направленных на искоренение филариоза, представляет собой ивермектин, вводимый однократно в дозе 150 мг на кг один раз в год. Также эффективен и альбендазол в дозе 2 раза по 400 мг в течение 10 дней.
Улучшение или торможение прогрессирования филяриоза может быть достигнуто путем:
• соблюдения гигиены;
• проведения антибактериального лечения суперинфекций;
• назначения физиотерапии;
• выполнения специальных упражнений для улучшения циркуляции лимфы;
• осуществления хирургического удаления гидроцеле.
Деятельность ВОЗ
В резолюции WHA50.29 Всемирная ассамблея здравоохранения призвала государства-члены к элиминации лимфатического филяриоза как проблемы общественного здравоохранения. В качестве ответной меры в 2000 г. ВОЗ приступила к осуществлению Глобальной программы по элиминации лимфатического филяриоза (ГПЭЛФ).
Стратегия ВОЗ опирается на два основных компонента:
- прекращение распространения инфекции путем ежегодного проведения широкомасштабного лечения всех людей, отвечающих критериям лечения, в областях и районах, где распространена инфекция; и
- облегчение страданий, причиняемых лимфатическим филяриозом, путем обеспечения рекомендованного пакета базовых медико-санитарных мер.
В 2021 г. в рамках ГПЭЛФ были сформулированы следующие целевые показатели, включенные в Дорожную карту по борьбе с забытыми тропическими болезнями:
- 80% эндемичных стран соответствуют критериям подтверждения элиминации лимфатического филяриоза в качестве проблемы общественного здравоохранения, как по стабильной динамике показателей инфицирования на уровне ниже целевых пороговых значений на протяжении не менее четырех лет после окончания массового применения лекарств (МПЛ), так и по обеспеченности всех районов с выявленными пациентами базовым комплексом услуг помощи;
- 100% эндемичных стран осуществляют эпиднадзор по окончании МПЛ либо после подтверждения элиминации; и
- общая численность населения, нуждающегося в МПЛ, снижена до нуля.
Широкомасштабное лечение (профилактическая химиотерапия)
Элиминация лимфатического филяриоза может быть достигнута путем прекращения распространения инфекции с помощью профилактической химиотерапии. В качестве стратегии профилактической химиотерапии для элиминации лимфатического филяриоза ВОЗ рекомендует массовое применение лекарств (МПЛ). МПЛ заключается в предоставлении ежегодной дозы лекарственных препаратов всем людям, подвергающимся риску. Применяемые препараты имеют ограниченное воздействие на взрослых паразитов, но эффективно уменьшают плотность микрофилярий в кровотоке и предотвращают передачу паразитов комарам.
Рекомендуемая схема МПЛ зависит от распространенности наряду с лимфатическим филяриозом других эндемических филяриозных инвазий. ВОЗ рекомендует следующие схемы МПЛ:
- только альбендазол (400 мг) дважды в год в районах с эндемическим лоаозом;
- ивермектин (200 мкг/кг) с альбендазолом (400 мг) в странах, где распространен онхоцеркоз;
- цитрат диэтилкарбамазина (DEC) (6 мг/кг) и альбендазол (400 мг) в странах, где онхоцеркоз отсутствует.
Полученные в последнее время данные говорят о том, что сочетание всех трех препаратов позволяет за несколько недель надежно вывести почти все микрофилярии из кровотока инфицированных людей, в то время как при использовании обычной комбинации из двух препаратов на это требуется несколько лет.
В настоящее время ВОЗ рекомендует применять следующую схему МПЛ в странах, где отсутствует онхоцеркоз:
- ивермектин (200 мкг/кг) в сочетании с цитратом диэтилкарбамазина (DEC) (6 мг/кг) и в определенных условиях – альбендазолом (400 мг).
Воздействие МПЛ зависит от эффективности схемы и уровня охвата (доли всей группы населения, получающей препараты). МПЛ по двухкомпонентной схеме прерывает цикл передачи паразита при ежегодном повторении в течение как минимум 4–6 лет и обеспечении эффективного охвата всей группы населения, подвергающейся риску. В некоторых особых обстоятельствах для прерывания цикла передачи паразита используется также соль, обогащенная DEC.
В начале осуществления ГПЭЛФ 81 страна считалась эндемичной по лимфатическому филяриозу. По пересмотренным впоследствии эпидемиологическим данным был сделан вывод о том, что 10 из этих стран профилактическая химиотерапия не требуется. За период с 2000 по 2021 г. было проведено 8,2 млрд курсов терапии среди более чем 923 млн человек по крайней мере один раз в 68 странах, что значительно сократило масштабы распространения инфекции во многих местах. Там, где распространенность инфекции стала ниже пороговых уровней, численность населения, нуждающегося в МПЛ, уменьшилась на 43% (648 млн человек). Общая экономическая выгода от осуществления программы в 2000–2007 гг., по скромным оценкам, составила 24 млрд долл. США. Подсчитано, что благодаря лечению, проведенному до 2015 г., удалось предотвратить экономические потери в размере как минимум 100,5 млрд долл. США, которые могли быть понесены на протяжении жизни групп людей, получивших лечение.
В настоящее время 17 стран и территорий (Валлис-и-Футуна, Вануату, Вьетнам, Египет, Йемен, Камбоджа, Кирибати, Малави, Мальдивские Острова, Маршалловы Острова, Ниуэ, Острова Кука, Палау, Таиланд, Того, Тонга и Шри-Ланка) признаны странами, элиминировавшими лимфатический филяриоз как проблему общественного здравоохранения. Еще пять стран успешно осуществили рекомендуемые стратегии, прекратили массовое лечение и находятся под наблюдением для подтверждения элиминации болезни. Профилактическая химиотерапия все еще требуется в 50 странах, и по состоянию на конец 2021 г. в 10 из них не все эндемичные районы были охвачены МПЛ.
Ведение пациентов
Ведение пациентов и предупреждение инвалидности имеют жизненно важное значение для улучшения состояния здоровья населения и являются основными услугами, которые должны предоставляться системой здравоохранения для обеспечения устойчивости. Хирургические вмешательства могут облегчать состояние большинства пациентов с гидроцеле. Клиническую тяжесть и прогрессирование болезни, включая приступы острого воспаления, можно облегчать и предотвращать с помощью простых мер гигиены, ухода за кожей, упражнений и приподнятия пораженных конечностей. Лицам с лимфатическим отеком нуждаются в непрерывной помощи на протяжении всей жизни, как для контроля проявлений болезни, так и для предупреждения ее прогрессирования.
ГПЭЛФ направлена на обеспечение доступа к минимальному пакету медико-санитарных мер для каждого человека с соответствующими хроническими проявлениями лимфатического филяриоза во всех районах, где распространена эта болезнь, содействуя тем самым облегчению страданий и улучшению качества жизни этих людей.
Цели, намеченные на 2030 г., будут успешно достигнуты в том случае, если пациенты получат доступ к следующему минимальному пакету медико-санитарных мер:
- лечение приступов аденолимфангита (АДЛ);
- руководство по применению простых мер для ведения лимфатического отека в целях предотвращения прогрессирования болезни и изнурительных воспалительных приступов АДЛ;
- хирургические операции при гидроцеле;
- лечение инфицированных людей антифилярийными препаратами.
Борьба с переносчиками инфекции
Борьба с комарами является еще одной дополнительной стратегией, поддерживаемой ВОЗ. Она используется для снижения уровней передачи лимфатического филяриоза и других инфекций, переносимых комарами. В зависимости от вида переносчика паразита такие меры, как использование обработанных инсектицидами надкроватных сеток, распыление внутри помещений инсектицидов остаточного действия или принятие мер индивидуальной защиты, могут помочь людям защититься от инфекции. Использование обработанных инсектицидом сеток в районах, где основным переносчиком филяриоза является Anopheles, усиливает воздействие на передачу инфекции во время и после МПЛ. Как показал опыт, борьба с переносчиками инфекции в некоторых районах способствовала элиминации лимфатического филяриоза при отсутствии широкомасштабной профилактической химиотерапии.
Прогноз
Прогноз при филяриозе менее неблагоприятен, чем это можно было бы думать, судя по значительному количеству филярий в крови: эти паразиты мало изменяют кровь и не влияют на важные органы, от правильной деятельности которых зависит жизнедеятельность организма. Эмбриональное состояние паразитов и неспособность их достигать полного развития в человеческом организме делают их относительно мало опасными, тем более что некоторые из них погибают, если не будут выделены из организма через определенное время. Серьезность и исход филяриоза обусловливается, следовательно, исключительно числом взрослых филярий, содержащихся в лимфатической системе, и предрасположением последней к воспалительным поражениям. Беспрерывно наводняя кровь своими зародышами, взрослые филярии поддерживают заболевание, так что усилия терапии должны быть направлены к устранению именно этих взрослых особей.
Смерть на самом деле редко является прямым последствием филяриоза, а большей частью бывает результатом воспалительных поражений желез, лимфатических сосудов или подкожной клетчатки.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
Симптомы
Инвазия лимфатического филяриоза вызывает бессимптомные, острые и хронические состояния. Большинство инвазий бессимптомны и протекают без внешних признаков, способствуя при этом передаче паразита. Такие бессимптомные инвазии все равно причиняют вред лимфатической системе и почкам и оказывают воздействие на иммунную систему организма.
Когда лимфатический филяриоз переходит в хроническое состояние, развивается лимфатический отек (опухание тканей) или слоновость (утолщение кожи/тканей) конечностей и гидроцеле (отек мошонки). Нередко поражаются молочные железы и гениталии. Такие деформации тела часто вызывают социальную стигматизацию, ухудшают психическое здоровье, а также приводят к потере возможностей для заработка и повышают медицинские расходы пациентов и ухаживающих за ними лиц. Социально-экономическое бремя изоляции и нищеты очень велико.
На фоне хронического лимфатического отека или слоновости часто возникают острые приступы локальных воспалений кожных покровов, лимфатических узлов и лимфатических сосудов. Некоторые из этих приступов обусловлены иммунной реакцией организма на паразита. Большинство из них вызваны вторичной бактериальной кожной инфекцией, развивающейся из-за частичной утраты защитных способностей организма в результате нарушений в работе лимфатической системы. Такие острые приступы подрывают силы и здоровье, могут длиться неделями и являются основной причиной утраты дохода лиц, страдающих лимфатическим филяриозом.