Синдром «красного глаза»
— состояние, которое характеризуется покраснением глазной поверхности и сигнализирует о воспалении переднего отрезка глаза.
Красный глаз является симптомом различных инфекционных и неинфекционных офтальмологических заболеваний. Возникает синдром из-за излишнего расширения и наполнения кровью мелких кровеносных сосудов, которые находятся в конъюнктиве или склере глаза, и отвечают за его питание. Покраснение проявляется усилением сосудистого рисунка на глазной поверхности.
При этом такое состояние может сопровождаться:
- желтыми, зелеными, белыми или коричневыми выделениям из глаза;
- повышенной чувствительностью к свету;
- отеком века;
- обильным слезотечением;
- болью в глазу или вокруг него и т. д.
Симптомы синдрома «красного глаза»
Кроме основного симптома – гиперемии кожи или слизистой глаза, могут быть такие симптомы как: боль в глазах (ноющего или режущего характера), отечность тканей глаза, зуд, «чувство песка» в глазах, слезотечение, светобоязнь, ухудшение зрения. Отделяемое из глаз при синдроме «красного глаза» является одним из важнейших критериев в правильной диагностике заболеваний. Характер отделяемого – слизистое, гнойное, пенистое, обильное, цвет – желтый, зеленый, белесоватый, помогает установить причину болезни.
Самыми частыми факторами нарушения слёзной плёнки являются:
- климакс,
- эндокринная офтальмопатия,
- беременность,
- патология почек,
- истощение организма,
- синдром хронической усталости,
- инфекционные заболевания,
- кожные заболевания,
- прочие системные и хронические заболевания.
Также глазные заболевания:
- лагофтальм,
- хронические заболевания конъюнктивы / век / роговицы,
- дисфункции слёзной железы.
К усугублению / проявлению ССГ может привести ношение мягких контактных линз и проведение лазерной коррекции зрения.
Важно
Отдельно стоит упомянуть течение заболевания при Рубцующем Пемфигоиде и синдроме Сьёгрена (Шегрена), при которых ССГ протекает особенно выраженно и приводит к серьёзным осложнениям. ССГ подвержена большая часть населения в различной степени. Кому-то ССГ доставляет дискомфорт, кому-то нет. Бывают случаи, когда пациент не отмечает дискомфорта, хотя проявления ССГ в глазу есть. Синдром Сухого Глаза протекает с усугублениями в осенне-зимний период.
Методы профилактики
- Профилактика ССГ сводится к увлажнению воздуха в помещении, где приходится находиться большую часть времени, правильной коррекции зрения, рабочим перерывам во время длительной зрительной нагрузки и лечению хронических воспалительных заболеваний, если таковые имеются.
- В лечении применяются заменяющие слезу препараты, которые ведут к стабилизации слёзной плёнки.
- Жалобы при ССГ очень похожи на жалобы при хронических конъюнктивитах, блефаритах и аметропиях (недостаточной коррекции зрения), но препараты назначают разные.
Заболевания, проявляющиеся синдромом «красного глаза»
- Острые воспалительные заболевания век, слезных органов и тканей орбиты (отек век, блефарит, ячмень, халязион, абсцесс века, острый дакриоаденит, острый дакриоцистит, флегмона орбиты, флегмона слезного мешка) .
- Воспаление слизистой оболочки глаза и роговицы (конъюнктивит, кератит).
- Воспаление собственно оболочек глаза (склерит, эписклерит, иридоциклит).
- Травмы глаза (контузии, проникающие и непроникающие ранения и ожоги глаз).
Для правильной и точной диагностики причины синдрома «красного глаза» и успешного лечения, необходимо своевременно обратиться к врачу-офтальмологу и точно следовать рекомендациям врача специалиста, не занимаясь самолечением.
Причины покраснений
С самого начала необходимо провести дифференциальную диагностику с другими серьезными заболеваниями, сопровождающимися покраснением глаза, среди которых следует выделить:
- Острый ирит;
- Приступ глаукомы;
- Язву роговицы;
- Травму роговицы;
- Склерит;
- Эписклерит.
Бактериальное воспаление конъюнктивы может вызвать любой из широко распространенных возбудителей гнойной инфекции. Кокки, прежде всего стафилококки, — наиболее частая причина развития инфекционного поражения конъюнктивы (протекает благоприятно). Наиболее опасные возбудители – синегнойная палочка и гонококк, вызывающие тяжелый острый конъюнктивит, при котором нередко возникает поражение роговицы.
Почему глаза краснеют: распространенные причины
Покраснение глаз — неприятный симптом, который достаточно часто возникает при несоблюдении режима сна, а также при повышении артериального давления, появлении вирусной инфекции или сезонной аллергической реакции. Кроме того, данная ситуация может возникнуть при чрезмерном физическом перенапряжении. В этом случае наблюдается не только покраснение белков, но и мелкие кровоизлияния в области склеры. Как правило, они не представляют опасности и самостоятельно проходят в течение 2-3 недель.
Причиной изменения цвета белковой оболочки также могут стать травматические повреждения органов зрения, например, при попадании в них инородных тел. Кроме того, часто краснеют глаза после чрезмерных зрительных нагрузок: длительная работа за компьютером, вождение автомобиля в ночное время суток и прочие ситуации. При использовании средств контактной коррекции зрения также возможно покраснение склеры при несоблюдении правил ухода, режима ношения и графика замены.
Обычно в вышеописанных ситуациях белковая оболочка возвращает свой привычный цвет после устранения основной причины появления раздражения (вируса, аллергена, инородного тела в глазу).
Если изменение цвета белковой оболочки возникает систематически, необходимо обязательно обратиться к офтальмологу и пройти обследование органов зрения, чтобы исключить или подтвердить наличие воспалительных процессов.
Почему краснеют белки глаз:
- Несоблюдение режима сна и хроническая усталость.
- Появление вирусных заболеваний (грипп, ОРЗ).
- Механические повреждения роговицы, вызванные попаданием инородного тела в глаз.
- Сезонная аллергическая реакция.
- Повышенные зрительные нагрузки.
- Прием лекарственных препаратов, уменьшающих свертываемость крови.
- Несоблюдение правил ухода, режима ношения и графика замены средств контактной коррекции.
- Воспалительные процессы в глазах, вызванные различными инфекциями.
Диагностика при покраснении глаз
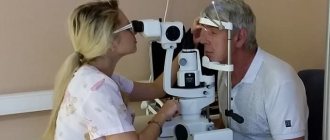
Чтобы установить точный диагноз, требуется пройти полное обследование. После сбора анамнеза проводится первичный офтальмологический осмотр, включающий в себя:
- проверку остроты зрения;
- оценку глазодвигательной системы;
- осмотр щелевой лампой;
- исследование давления в глазу;
- осмотр глазного дна.
Бактериологический анализ проводится при подозрении на заболевание инфекционного характера. Состав слезной пленки определяется при помощи пробы Ширмера — это проверка с применением специальных бумажных полосок. Могут потребоваться и другие методы диагностики: гониоскопия, УЗИ глаза.
Лечение
Неинфекционные и инфекционные формы кератита требуют длительного стационарного лечения. В среднем на полное восстановление роговицы и устранение причин заболевания уходит от 2 до 4 недель. Основу терапии составляют консервативные методы, преимущественно медикаментозное лечение. Препараты назначает офтальмолог, при необходимости к процессу привлекаются специалисты других медицинских направлений: фтизиатры при туберкулезном происхождении кератита, аллергологи и иммунологи при неинфекционных формах заболевания, венерологи при обнаружении специфических микроорганизмов и т.д.
Какими группами препаратов лечат воспаление роговицы:
при вирусной форме кератита — препараты интерферона и ацикловир в форме местных инстилляций, закладывание мазей с ацикловиром под веко, пероральный прием иммуномодуляторов (Левамизол и его аналоги);
- при бактериальных формах кератита — закапывание в глаз капель, внутриглазные инъекции и антибиотиков из групп пенициллинов, цефалоспоринов, фторхинолонов и т. д., а при тяжелом течении — внутривенное вливание антибиотиков;
- при туберкулезных формах кератита — перорально и внутримышечно противотуберкулезные химические лекарства, терапия проводится под контролем фтизиатра;
- при аллергической форме воспаления — местные и системные антигистаминные препараты, инстилляции гормональных средств;
- при специфических бактериальных воспалениях роговицы (если обнаружены возбудители сифилиса, гонореи) — специфические антибиотики, подобранные с учетом чувствительности микрофлоры к ним в форме местных средств, внутривенных и внутримышечных инъекций.
Независимо от происхождения воспаления терапию дополняют препаратами для ускорения эпителизации и профилактики осложнений:
- мидриатики (атропин и его производные, скополамин) в форме капель и мазей;
- препараты с таурином для ускорения регенерации роговицы;
- местные ферментные препараты при снижении остроты зрения.
Хирургические вмешательства при неосложненных формах воспаления роговой оболочки не проводятся. К ним прибегают в случае углубления патологического процесса и появления на поверхности роговицы язвочек и глубоких эрозий. Такие новообразования угрожают не только ухудшением остроты зрения, но и повреждением наружной оболочки глаза с последующим вытеканием стекловидного тела, помутнением хрусталика.
Если после устранения острого воспалительного процесса обнаруживаются глубокие язвы, проводят следующие виды операций:
- Микродиатермокоагуляция
— микрохирургическое вмешательство с использованием высокочастотных токов. Метод позволяет удалить рубцовые и некротические ткани в области наиболее сильного помутнения роговицы. Спустя 5 суток струп отторгается, на его месте появляется просветленный участок роговой оболочки. Полное заживление происходит спустя 2 недели после операции. - Лазерная коагуляция
— микрохирургическое воздействие на дефект роговицы, который позволяет послойно «выпарить» его и одновременно санировать ткани. Такое вмешательство позволяет еще и простимулировать регенеративные процессы: на месте дефекта формируются полноценные прозрачные роговые оболочки, а не рубец. - Криоаппликация
— локализованное малотравматичное воздействие на язвенный дефект сверхнизкими температурами. Методика по эффективности сравнима с термокоагуляцией электрическими волнами, но имеет менее выраженный коагулирующий эффект. - Лазерное лечение
— малотравматичная процедура при возникновении глаукомы и других заболеваний, связанных со снижением зрения из-за помутнения хрусталика. - Кератопластика
— восстановление роговицы донорскими или искусственными материалами.
Удаление (энуклеация) глазного яблока проводится при осложненных и тяжелых формах кератита, когда инфекционный процесс распространяется на все оболочки глаза, стекловидное тело и внутриглазные структуры. Такое осложнение может угрожать проникновением инфекции на глазницу, а затем головной мозг, поэтому единственным верным решением становится радикальное устранение проблемы.
Почему глаза краснеют после использования контактных линз?
Многие люди с аномалиями рефракции (дальнозоркость, близорукость и пр.) отдают предпочтение контактным линзам. Данные оптические изделия обеспечивают высокое качество не только центрального, но и бокового зрения, что позволяет обеспечить максимально широкий угол обзора. Кроме того, они не сковывают свободу движений и не сдавливают переносицу, в отличие от очков.
Часто пациенты интересуются, почему краснеют глаза к вечеру при эксплуатации линз. Это может быть связано с несколькими факторами. Один из них — несоблюдения режима ношения оптических изделий.
К примеру, непрерывное использование цветных линз более 4-5 часов становится причиной кислородного голодания роговицы. Если спать в линзах с дневным режимом ношения, утром возникает сухость и покраснение. При длительной эксплуатации средств коррекции в помещениях с чрезмерно горячим и сухим воздухом также наблюдается изменение цвета склеры из-за пересыхания роговицы. Чтобы исключить это дискомфортное явление, необходимо дополнительно использовать увлажняющие капли.
Некоторые считают, что глаза к вечеру краснеют из-за появления аллергии на контактные линзы. Однако это встречается достаточно редко. Как правило, ее путают с индивидуальной непереносимостью компонентов многофункционального раствора. В данном случае следует заменить средство по уходу. Также аллергическая реакция может появиться на белковые и липидные отложения, которые с течением времени накапливаются на поверхности оптических изделий с длительным периодом использования. Чтобы этого избежать, необходимо своевременно проводить ферментную (энзимную) очистку с помощью специальных средств. Кроме того, важно соблюдать график замены оптических изделий. По истечении срока годности их необходимо утилизировать и заменить на новую пару.
Покраснение глаз также наблюдается при повреждении роговой оболочки, которые связаны с нарушением правил ношения линз. К примеру, это может возникнуть, если Вы надели оптику с трещинами.
В данном случае, как правило, сильно краснеет глаз, а также наблюдаются болезненные ощущения и слезоточивость. Это свидетельствует о том, что нужно немедленно снять линзы и обратиться за помощью к офтальмологу.
Кроме того, покраснение возникает при неправильном подборе параметров оптических изделий (диоптрии, кривизна и пр.). Возможно, Вам требуются средства контактной коррекции с более высоким уровнем кислородопроницаемости и содержания влаги. Пациентам с повышенной чувствительностью глаз рекомендуется купить однодневные линзы. Они являются наиболее безопасными и простыми в эксплуатации.
Причины, по которым краснет белок глаз при ношении линз:
- Неправильный подбор средств контактной коррекции.
- Нарушение режима ношения или графика замены оптических изделий.
- Отсутствие профессионального и систематического ухода за контактными линзами.
- Индивидуальная непереносимость компонентов, входящих в состав раствора по уходу за оптикой.
- Аллергическая реакция на отложения, которые с течением времени накапливаются на линзах с длительным периодом эксплуатации.
- Механические повреждения роговицы из-за нарушения правил использования оптических изделий.