ТЕСТОСТЕРОН
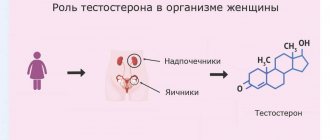
Основная часть тестостерона (мужской половой гормон) вырабатывается семенниками; меньшее количество — клетками сетчатого слоя коры надпочечников и при трансформации из предшественников в периферических тканях. У женщин тестостерон образуется в процессе периферической трансформации, а также при синтезе в клетках внутренней оболочки фолликула яичников и сетчатого слоя коры надпочечников. Тестостерон обеспечивает у мужчин формирование половой системы по мужскому типу, развитие мужских вторичных половых признаков в период полового созревания, отвечает за поддержание половой функции (либидо и потенция), созревание сперматозоидов, развитие скелета и мышечной массы, стимулирует костный мозг, деятельность сальных желез, модулирует синтез b-эндорфинов («гормонов радости»), инсулина. У женщин участвует в механизме регрессии фолликула в яичниках и в регуляции уровня гонадотропных гормонов гипофиза. Биологически активен только свободный тестостерон, растворенный в плазме, который в организме человека играет роль белкового анаболика, то есть стимулирует синтез белка. Именно по этой причине мужчины, как правило, крупнее женщин и более мускулистые. Во многих структурах, локализованных (находящихся) в коже, поступающий с кровью тестостерон определяет мужской тип волосяного покрова (рост бороды и т.п.) и избыточные сальные выделения (себорею). Уровень тестостерона у мужчин повышается в период полового созревания и сохраняется на высоком уровне в среднем до 60 лет. В течение суток концентрация гормона в плазме крови колеблется (max. – в утренние часы, min. – в вечерние). У женщин максимальная концентрация тестостерона определяется в лютеиновой фазе и в период овуляции. У беременных женщин нарастает к III триместру, превышая почти в 3 раза концентрацию у небеременных женщин. Показания к назначению анализа: У обоих полов: бесплодие, облысение, угревая сыпь, жирная себорея, опухоли надпочечников. У женщин: гирсутизм, ановуляция, аменорея, олигоменорея, дисфункциональные маточные кровотечения, невынашивание беременности, синдром поликистозных яичников, миома матки, эндометриоз, новообразования молочной железы, гипоплазия (недоразвитие) матки и молочных желез. У мужчин: нарушение потенции, снижение либидо, мужской климакс, первичный и вторичный гипогонадизм, хронический простатит, остеопороз. Повышение уровня тестостерона в крови может говорить о преждевременном половом созревании (у мальчиков), гиперплазии коры надпочечников, опухолях, продуцирующих половые гормоны. Уровень тестостерона обычно снижен при синдроме Дауна, почечной, печеночной недостаточности, недостаточности половых желез. Подготовка к исследованию: накануне исследования необходимо исключить физические нагрузки (спортивные тренировки) и курение. У женщин анализ производится на 6-7 день менструального цикла, если другие сроки не указаны лечащим врачом.
Профилактика
Основные условия для стабильного гормонального фона – это здоровый образ жизни, полный отказ от спиртного и от сигарет. Не менее важно правильное и полноценное питание, частое употребление свежих овощей и фруктов, регулярный прием в пищу мясных и молочных продуктов, рыбы. Рекомендованы спортивные тренировки, физическая активность, избегание стрессов.
Напишите в комментариях показатели своего анализа и наши специалисты прокомментируют их. Как вы лечите превышенный эстрадиол? Не забывайте ставить оценку звездами. Делитесь этой статьей со своими друзьями в социальных сетях. Спасибо за посещение. Крепкого вам здоровья!
ГСПГ (ГЛОБУЛИН, СВЯЗЫВАЮЩИЙ ПОЛОВЫЕ ГОРМОНЫ)
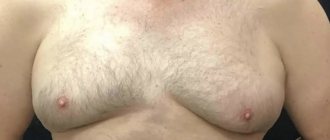
Большая часть тестостерона, поступающего в кровь, связывается со специфическим транспортным белком — ГСПГ. Снижение синтеза ГСПГ приводит к нарушению доставки гормонов к органам-«мишеням» и выполнению их физиологических функций. У мужчин с возрастом происходит повышение секреции ГСПГ. Это может приводить к снижению активного тестостерона и к усилению эффектов эстрогенов, что проявляется гинекомастией (увеличение грудных желез у мужчин) и перераспределением жировой клетчатки по женскому типу. У женщин содержание ГСПГ почти вдвое выше, чем у мужчин, поскольку эстрогены увеличивают уровень синтеза ГСПГ в печени, а андрогены, напротив, снижают его продукцию. Показания к назначению анализа: У обоих полов: клинические признаки увеличения или снижения уровня андрогенов при нормальном уровне тестостерона, облысение, угревая сыпь, жирная себорея. У женщин: гирсутизм, ановуляция, аменорея, синдром поликистозных яичников, прогнозирование развития гестоза (ГСПГ снижен). У мужчин: мужской климакс, хронический простатит, нарушение потенции, снижение либидо. Повышение уровня ГСПГ может наблюдаться при тиреотоксикозе, циррозе печени, приеме эстрогенов и пероральных контрацептивов. Снижение уровня ГСПГ может быть при гипотиреозе, ожирении, акромегалии, синдроме Кушинга, гиперпролактинемии, синдроме поликистозных яичников, после приема андрогенов. Подготовка к исследованию: натощак.
К чему приводит сбой гормонального фона у мужчин?
При своевременно начатом лечении прогноз благоприятный. В противном случае раннее снижение уровня андрогенов может спровоцировать:
- нарушение работы сердечно-сосудистой системы – скачки давления, тахикардию, сердечные боли, инфаркты, инсульты;
- нарушение липидного обмена – высокий холестерин, ожирение;
- деминерализацию костной ткани – кости становятся хрупкими;
- импотенцию и бесплодие.
Если дефицит мужских гормонов проявился в детском и подростковом возрасте следствием патологии может стать задержка полового развития с формированием евнухоидного строения тела.
ПРОЛАКТИН
Пролактин – гормон, вырабатываемый в передней доле гипофиза, небольшое количество синтезируется периферическими тканями, а при беременности производится и в эндометрии. Этот гормон играет исключительно важную роль во многих процессах, происходящих в организме, в частности, в обеспечении нормальной работы репродуктивной системы. Пролактин способствует также формированию полового поведения. Он регулирует водно-солевой обмен, задерживая выделение воды и натрия почками, стимулирует всасывание кальция, оказывает модулирующее воздействие на иммунную систему. В целом пролактин активирует анаболические процессы в организме. Суточная секреция пролактина имеет пульсирующий характер. Во время сна его уровень растет. После пробуждения концентрация пролактина резко уменьшается, достигая минимума в поздние утренние часы. После полудня уровень гормона нарастает. В отсутствие стресса, суточные колебания уровня находятся в пределах нормальных значений. Во время менструального цикла в лютеиновую фазу уровень пролактина выше, чем в фолликулиновую. С 8-й недели беременности уровень пролактина повышается, достигая пика к 20-25 неделе, затем снижается непосредственно перед родами и вновь увеличивается в период лактации. Во время беременности пролактин поддерживает существование желтого тела и выработку прогестерона, стимулирует рост и развитие молочных желез и образование молока. Повышение уровня пролактина является одной из частых причин бесплодия. Показания к назначению анализа: галакторея, цикличные боли в молочной железе, мастопатия, ановуляция, олигоменорея, аменорея, дисфункциональные маточные кровотечения, бесплодие, диагностика полового инфантилизма, хронического воспаления внутренних половых органов, тяжело протекающий климакс, ожирение, снижение либидо и потенции (мужчины), гинекомастия (мужчины), остеопороз. Анализ показывает повышение уровня пролактина при заболеваниях гипоталамуса, гипофиза, первичном гипотиреозе, синдроме поликистозных яичников, хронической почечной недостаточности, циррозе печени, недостаточности коры надпочечников и врожденной дисфункции коры надпочечников; опухолях, продуцирующих эстрогены и других состояниях. Уровень пролактина в крови обычно снижен при гипофизарной недостаточности, истинном перенашивании беременности. Подготовка к исследованию: За 1 день исключить половое сношение и тепловые воздействия (сауну), за 1 час — курение. Так как на уровень пролактина большое влияние оказывают стрессовые ситуации, желательно исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение. Поэтому перед процедурой следует отдохнуть 10-15 минут, успокоиться.
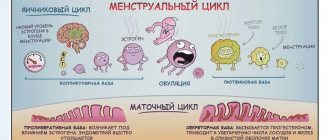
ФСГ (фолликулостимулирующий гормон)
ФСГ — гормон гипофиза, регулирующий работу половых желез. У мужчин выделяется постоянно равномерно, у женщин — циклически, повышаясь в первую фазу менструального цикла. ФСГ способствует образованию и созреванию половых клеток: яйцеклеток и сперматозоидов. Яйцеклетка в яичнике растет в составе фолликула, состоящего из фолликулярных клеток. Эти клетки при росте фолликула, под влиянием ФСГ, синтезируют женские половые гормоны — эстрогены, которые, в свою очередь, подавляют выделение ФСГ (принцип отрицательной обратной связи). Показания к назначению анализа: снижение либидо и потенции, бесплодие, ановуляция, олигоменорея, аменорея, дисфункциональные маточные кровотечения, невынашивание беременности, преждевременное половое развитие или его задержка, синдром поликистозных яичников, эндометриоз, задержка роста, синдром хронического воспаления внутренних половых органов. Повышение уровня ФСГ может свидетельствовать о недостаточности функции половых желез, опухоли гипофиза, первичном гипогонадизме (у мужчин), синдроме истощения яичников (у женщин), почечной недостаточности, дисфункциональных маточных кровотечениях и других состояниях. Анализ покажет снижение уровня ФСГ при гипофункции гипофиза или гипоталамуса, беременности, вторичной аменорее, синдроме поликистозных яичников, гиперпролактинемии. Подготовка к исследованию: Анализ делается на 6-7 день менструального цикла, если другие сроки не указаны лечащим врачом. За 3 дней до взятия крови необходимо исключить спортивные тренировки. За 1 час до взятия крови — курение. Непосредственно перед забором крови необходимо успокоиться. Взятие крови из вены производится натощак, лежа.
Норма эстрадиола у здорового мужчины
В здоровом мужском организме эстрадиола должно быть от 16 до 72 пг/мл.
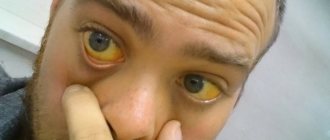
Данные показатели были утверждены после множества клинических исследований и считаются нормой. Но следует учитывать, что в некоторых лабораториях указывают более низкие значения. Повышенное содержание женских гормонов медики называют гиперэстрогенемией. Развивается обычно на фоне каких-либо заболеваний, либо в результате медикаментозного поступления эстрогенов в организм.
Чтобы результаты анализа были максимально достоверными, необходимо тщательно подготовиться к предстоящему исследованию. За несколько дней (минимум за 3 часа) до сдачи крови нужно прекратить курить, исключить чрезмерные физические нагрузки. Желательно не вступать в половую связь. Недопустимо употребление алкогольных напитков. Даже газированная вода не допускается в день анализа. Обычную воду пить можно.
Обязательно нужно прекратить (после разрешения врача) прием стероидных и тиреоидных гормонов за 48 часов до анализа.
ЛГ (лютеотропный гормон)
У женщин лютеотропный гормон стимулирует синтез эстрогенов; регулирует секрецию прогестерона и формирование желтого тела. У мужчин, стимулируя образование глобулина, связывающего половые гормоны (ГСПГ), повышает проницаемость семенных канальцев для тестостерона. Тем самым увеличивается концентрация тестостерона в плазме крови, что способствует созреванию сперматозоидов. В свою очередь, тестостерон повторно сдерживает выделение ЛГ. Выделение гормона носит пульсирующий характер и зависит у женщин от фазы овуляционного цикла. В период полового созревания уровень ЛГ повышается, приближаясь к значениям, характерным для взрослых. В менструальном цикле у женщин пик концентрации ЛГ приходится на овуляцию, после которой уровень гормона падает и держится всю лютеиновую фазу на более низких, чем в фолликулярной фазе, значениях. Во время беременности концентрация снижается. В период постменопаузы происходит повышение концентрации ЛГ, как и ФСГ (фолликулостимулирующего гормона). У женщин концентрация ЛГ в крови максимальна в промежуток от 12 до 24 часов перед овуляцией и удерживается в течение всего дня, достигая концентрации в 10 раз большей по сравнению с неовуляционным периодом. У мужчин уровень ЛГ увеличивается к 60-65 годам. Показания к назначению анализа: гирсутизм, снижение либидо и потенции, ановуляция, олигоменорея, аменорея, бесплодие, дисфункциональные маточные кровотечения, невынашивание беременности, преждевременное половое развитие или его задержка, половой инфантилизм, эндометриоз, контроль эффективности гормонотерапии. Повышение уровня ЛГ наблюдается при недостаточности функции половых желез, синдроме поликистозных яичников, опухоли гипофиза, почечной недостаточности, атрофии гонад у мужчин после воспаления яичек. Снижение уровня ЛГ происходит при вторичной аменорее; гипофункции гипофиза и гипоталамуса, генетических синдромах, нервной анорексии, синдроме поликистозных яичников, недостаточности лютеиновой фазы, хирургических вмешательствах. Подготовка к исследованию: за 3 дня до взятия крови необходимо исключить спортивные тренировки. За 1 час до взятия крови — курение. Непосредственно перед забором крови необходимо успокоиться. Забор крови производится натощак, лежа. Анализ делается на 6-7 день менструального цикла, если другие сроки не указаны лечащим врачом.
Диагностика гормональных сбоев
Основной метод диагностики – гормональные тесты. Они определяют полный спектр гормонов, участвующих в формировании мужского гормонального статуса. Среди них:
- общий тестостерон
- гонадотропный, лютеинизирующий гормон (ЛГ);
- глобулин-связывающий белок (ГСПГ)
- эстрадиол;
- пролактин;
- фолликулостимулирующий гормон (ФСГ).
Дополнительно делают анализ на гормоны щитовидной железы (ТТГ), после чего получают полную картину гормонального фона для подтверждения или опровержения факта эндокринных нарушений. Если эндокринный сбой присутствует, дальнейшая стратегия включает:
- выявление причины дисбаланса;
- определение степени нарушения;
- выяснение индивидуальных особенностей пациента;
- диагностику сопутствующих хронических патологий.
На основании этого врач ставит заключительный диагноз и назначает курс лечения для восстановления гормональной активности и половой состоятельности мужчины, а также принимает меры по устранению симптомов заболевания и улучшению общего самочувствия.
ЭСТРАДИОЛ
У женщин эстрадиол вырабатывается в яичниках, в плаценте и в сетчатой зоне коры надпочечников под влиянием ФСГ, ЛГ и пролактина. В небольших количествах эстрадиол образуется в ходе периферического преобразования тестостерона. У мужчин эстрадиол образуется в семенниках, в коре надпочечников, но большая часть — в периферических тканях за счет преобразования тестостерона. Эстрадиол обеспечивает у женщин формирование половой системы по женскому типу, развитие женских вторичных половых признаков в период полового созревания, становление и регуляцию менструальной функции, развитие яйцеклетки, рост и развитие матки в течение беременности. Он также отвечает за психофизиологические особенности полового поведения и обеспечивает формирование подкожной жировой клетчатки по женскому типу. Необходимым условием осуществления эффектов эстрадиола является правильное соотношение с уровнем тестостерона. Эстрадиол обладает анаболическим действием, усиливает обмен костной ткани и ускоряет созревание костей скелета; способствует задержке натрия и воды в организме, снижает уровень холестерина и повышает свертывающую активность крови. Суточные колебания концентрации эстрадиола в сыворотке связаны с ритмом секреции ЛГ (лютеинизирующего гормона): максимум приходится на период с 15 до 18 часов, а минимум — между 24 и 2 ч. У женщин детородного возраста уровень эстрадиола в сыворотке крови и плазме зависит от фазы менструального цикла. Наиболее высокий уровень эстрадиола отмечается в позднюю фолликулярную фазу. Во время беременности концентрация эстрадиола в сыворотке и плазме нарастает к моменту родов, а после родов она возвращается к норме на 4-й день. С возрастом у женщин наблюдается снижение концентрации эстрадиола. В постменопаузу концентрация эстрадиола снижается до уровня, наблюдаемого у мужчин. Показания к назначению анализа: диагностика нарушений менструального цикла и фертильности (способности производить потомство) женщин, аменорея, олигоменорея, ановуляция, гипогонадизм, нарушение полового созревания, остеопороз (у женщин), гирсутизм, бесплодие, предменструальный синдром, признаки феминизации у мужчин. Повышение уровня эстрадиола наблюдается при гиперэстрогении; эндометриоидных кистах яичников; опухолях яичников, яичек, циррозе печени, беременности, приеме гормональных препаратов. Уровень эстрадиола снижен при интенсивной физической нагрузке у нетренированных женщин, при значительной потере веса, диете с высоким содержанием углеводов и низким содержанием жиров, у вегетарианцев, у курящих беременных в ранние сроки; при хроническом воспалении внутренних половых органов, хроническом простатите, недостаточности функции половых желез и других состояниях. Подготовка к исследованию: накануне исследования исключить физические нагрузки (спортивные тренировки) и курение. У женщин анализ производится на 6-7 день менструального цикла, если другие сроки не указаны лечащим врачом.
Норма
Уровень эстрадиола у мужчин варьируется в зависимости от возраста. Нормальные показатели находится в диапазоне 7.63 — 42.6 пг/м. В некоторых лабораториях данные могут немного изменяться, поскольку используются разные методики. Интерпретировать результаты должен врач.
Норма эстрадиола у мужчин мальчики от года до 10 лет – до 20 пг/мл, взрослые – 7.63 — 42.6 пг/м.
Таблица 1 — Норма эстрадиола у мужчин по возрасту. Фото: medikalka.ru
ПРОГЕСТЕРОН
Прогестерон – женский половой гормон, вырабатывается в желтом теле яичников и в надпочечниках. Вне беременности секреция прогестерона начинает возрастать в предовуляторном периоде, достигая максимума в середине лютеиновой фазы, возвращаясь к исходному уровню в конце цикла. Содержание прогестерона в крови беременной женщины увеличивается, повышаясь в 2 раза к 7-8 неделе, а затем возрастая постепенно до 37-38 недель. После овуляции — выхода яйцеклетки из фолликула — на его месте в яичнике образуется желтое тело — железа, секретирующая прогестерон. Она существует и выделяет этот гормон в течение 12-16 недель беременности до того момента, когда полностью сформируется плацента и возьмет на себя функцию синтеза гормонов. Если зачатия не наступает, желтое тело гибнет через 12-14 дней, и начинается менструация. Прогестерон определяют для оценки овуляции и состоятельности желтого тела. При регулярном цикле — за неделю до менструации, при измерении ректальной температуры — на 5-7 день ее подъема; при нерегулярном цикле — несколько раз. Признаком овуляции и образования полноценного желтого тела является десятикратное повышение уровня прогестерона. Показания к назначению анализа: выявление причин нарушений менструального цикла, бесплодия, дисфункциональных маточных кровотечений, оценка состояния плаценты во второй половине беременности, дифференциальная диагностика истинного перенашивания беременности. Повышение уровня прогестерона наблюдается при гиперплазии коры надпочечников, кисте желтого тела, беременности, замедленном созревании плаценты. Анализ покажет снижение уровня прогестерона при отсутствии овуляции, недостаточности желтого тела, истинном перенашивании, плацентарной недостаточности, задержке внутриутробного развития плода, угрожающем аборте. Подготовка к исследованию: анализ проводится на 22-23 день менструального цикла, если другие сроки не указаны лечащим врачом. Взятие крови производится утром натощак, т. е. тогда, когда между последним приемом пищи и взятием крови проходит 8-12 часов. Можно пить воду.
ДЭА-SO4 (Дегидроэпиандростерона сульфат)
ДЭА-SO4 вырабатывается в коре надпочечников. Его уровень является адекватным показателем андроген-синтетической активности надпочечников. Гормон обладает лишь слабым андрогенным действием, однако в процессе его метаболизма в периферических тканях образуются тестостерон и дигидротестостерон. Во время беременности ДЭА-SO4 вырабатывается корой надпочечников матери и плода и служит предшественником для синтеза эстрогенов плаценты. К периоду полового созревания уровень этого гормона повышается, а затем плавно снижается по мере выхода человека из репродуктивного возраста. Снижается уровень ДЭА-SO4 и во время беременности. Показания к назначению анализа: адреногенитальный синдром, опухоли коры надпочечников, эктопические АКТГ-продуцирующие опухоли, привычное невынашивание, гипотрофия плода, диагностика состояния фето-плацентарного комплекса с 12-15 недели беременности. Повышение уровня ДЭА-SO4 наблюдается при адреногенитальном синдроме; опухолях коры надпочечников; эктопических АКТГ-продуцирующих опухолях; болезни Кушинга; фето-плацентарной недостаточности; гирсутизме женщин; угрозе внутриутробной гибели плода. Уровень ДЭА-SO4 снижен при гипоплазии надпочечников плода (концентрация в крови беременной женщины); внутриутробной инфекции; при приеме гестагенов.
17-ОН-ПРОГЕСТЕРОН
17-ОН-прогестерон – гормон, отвечающий за репродуктивную (детородную) функцию человека. Продуцируется в надпочечниках, половых железах и плаценте. Показания к назначению анализа: диагностика и мониторинг пациентов с врожденной гиперплазией надпочечников, гирсутизм, нарушения цикла и бесплодие у женщин; опухоли надпочечников. Наиболее часто повышение уровня 17-ОН-прогестерона наблюдается при врожденной гиперплазии надпочечников, опухолях надпочечников или яичников. Уровень 17-ОН-прогестерона снижен обычно при болезни Аддисона, псевдогермафродитизме у мужчин. Подготовка к исследованию: по указаниям лечащего врача (у женщин обычно кровь для исследования берут на 3-5 день цикла), натощак. Наш словарь Галакторея — выделение молока, молозива или молокоподобной жидкости из грудных желез. Аменорея — отсутствие менструаций в течение 6 месяцев и более. Олигоменорея — нарушение менструального цикла, характеризующееся малым сроком менструаций Гипогонадизм — патологическое состояние, характеризующееся недоразвитием внутренних и наружных половых органов и нечеткой выраженностью вторичных половых признаков. Болезнь Аддисона — характеризуется недостаточной секрецией кортикостероидных гормонов надпочечниками. Симптомы заболевания: слабость, вялость, гипотония, появление на коже темных пятен. Гирсутизм — усиленный рост волос у женщин по мужскому типу вдоль срединной линии живота, на лице, груди и внутренней поверхности бедер. Адреногенитальный синдром (псевдогермафродитизм) характеризуется гиперфункцией коры надпочечников и повышенным содержанием андрогенов в организме. Ановуляция — изменение менструального цикла, характеризующееся отсутствием выхода яйцеклетки из яичника. Лютеиновая фаза – вторая фаза менструального цикла, начинается с момента овуляции и образования желтого тела. Продолжительность – 12-16 дней. Гестоз — это осложнение беременности, при котором происходит расстройство функции жизненно важных органов, особенно сосудистой системы и кровотока. Синдром Кушинга. Термин используется для описания комплекса симптомов (круглое, лунообразное лицо, приобретающее красноватый цвет, отложение жира на шее).