Марк Анатольевич, в чем может быть причина увеличения печени?
— Вообще, само по себе увеличение печени это всего лишь симптом заболевания. Необходимо в первую очередь выяснять причину заболевания, а потом устранять ее.
Болезни, способствующие увеличению печени — это цирроз и жировой гепатоз (ожирение печени).
Эти болезни являются хроническими, вызываются разными факторами, в том числе нарушением питания, злоупотреблением алкоголя либо инфекционными вирусными гепатитами.
Общие сведения
Патологическое увеличение размеров печени в медицине называют гепатомегалией. Такое состояние развивается при многих заболеваниях печени, а также при болезнях других органов и систем, хронических инфекциях, заражении паразитами, опухолевой инфильтрации и др. При болезнях печени этот признак отмечается чаще всего. В некоторых случаях печень может достигать очень больших размеров и весить более 10 кг. Однако, говоря о том, что такое гепатомегалия, следует учесть, что увеличение печени может свидетельствовать о многих патологических процессах. Соответственно, диагноз гепатомегалия означает, что врач должен определить первоначальные причины такого состояния и обеспечить адекватное лечение. МКБ заболевания — K76 (другие болезни печени).
Почему у человека развивается гепатомегалия, как лечат такое состояние, и что делать, чтобы его предупредить, пойдет речь в этой статье.
Патогенез
Говоря о патогенезе такого состояния, специалисты рассматривают несколько возможных вариантов его развития. При этом может происходить как истинное увеличение печени ввиду поражения сосудистого русла, неопластического или инфекционного процесса, так и других изменений – интоксикационных, дегенеративных, травматических, эндокринных, аутоиммунных. Также изменения могут происходить на анатомическом уровне.
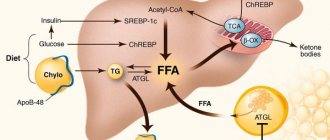
При развитии патологических процессов печень увеличивается в размере, становится более плотной ее структура. При гепатозах процесс обусловлен дистрофическими изменениями печеночных клеток, при остром гепатите — лимфомакрофагальной инфильтрацией. Если развивается цирроз, в печени формируются узлы, происходит фиброзирование. Если поражаются вены печени или отмечается сердечная недостаточность, увеличение органа связано с застоем крови. При опухолях, абсцессах происходят очаговые изменения.
Доброкачественные и злокачественные опухоли
Чаще всего рак печени диагностируется у мужчин в возрасте старше 40 лет и реже у женщин старше 55 лет. Самым распространённым является вторичный рак печени как следствие проникновения метастаз в органе. Риск развития первичного рака печени увеличивается у курящих и употребляющих алкоголь людей, а также работающих на вредном производстве, страдающих сахарным диабетом и ожирением.
Гемангиома представляет собой опухоль из сплетения кровеносных сосудов, которая имеет склонность к увеличению в размерах без склонности к перерастанию в злокачественное новообразование. Она встречается у женщин в 5 раз чаще, чем у мужчин. Считается, что закладка опухоли происходит ещё во внутриутробный период развития, когда на мать малыша оказывается неблагоприятное воздействие.
Пуском к росту опухоли служит гормональная перестройка, связанная с беременностью, климаксом, приёмом противозачаточных препаратов. Опухоль развивается бессимптомно и даёт о себе знать только по достижении 4 см, когда пациента беспокоят боли в правом боку. Однако в большинстве случаев гемангиома никак себя не проявляет и обнаруживается случайно во время медицинского осмотра.
Биохимический и общий анализы крови не выявляют нарушений, только при очень больших размерах опухоли увеличивается билирубин. Гемангиома сама по себе не опасна, но по мере роста опухоли перекрываются печёночные протоки, затрудняя выведение желчи.
Также высока вероятность перекрытия главной питающей артерии, что провоцирует инфаркт печени и нарушение в работе соседних органов. Осложнения гемангиомы встречаются у 15% пациентов, при разрыве опухоли в 85% возникает внутреннее кровотечение, приводящая к смерти пациента.
Классификация
При установлении диагноза состояние классифицируется с анатомо-морфологической точки зрения. Выделяют такие типы поражения:
- желчных протоков;
- паренхимы;
- соединительной ткани;
- сосудистой сети.
Кроме того, в процессе диагностики отмечается, сочетается ли гепатомегалия с желтухой, увеличением селезенки или асцитом.
Гепатоспленомегалия — увеличение печени и селезенки. Такое состояние может отмечаться при целом ряде болезней и состояний. Это болезни печени, инфекционные и паразитарные заболевания, болезни обмена веществ и др. Поскольку увеличение печени и селезенки является типичным проявлением многих болезней, очень важно своевременно определить такое состояние и провести дополнительные обследования.
С учетом степени увеличения печени выделяют такие разновидности гепатомегалии:
- Умеренная – размеры и структура изменены незначительно. Умеренная гепатомегалия легче всего поддается лечению.
- Выраженная – орган увеличен на 10 см по отношению к норме.
- Диффузная – увеличение более чем на 10 см.
Отдельно выделяется парциальная гепатомегалия, для которой характерно неравномерное увеличение – процесс затрагивает только часть или одну долю.
В зависимости от причин развития такого патологического процесса выделяют такие его формы:
- Лекарственное поражение – развивается как побочное явление при применении некоторых лекарств.
- Токсическое поражение – происходит как следствие влияния на организм токсинов – бытовых (загрязненный воздух), природных (потребление ядовитых грибов), производственных (работа на вредных предприятиях).
- Алкогольное поражение – очень распространенная форма. При такой форме может развиваться ожирение печени, алкогольный гепатит, фиброз, цирроз.
- Вирусное поражение – происходит вследствие заражения гепатитами В и С.
- Инфекционное поражение – характерны для мононуклеоза, гепатита А.
- Иммунное поражение – следствие сбоев в иммунной системе, когда антитела «ошибочно» воздействуют на печень.
- Раковое поражение – следствие онкологических процессов. Может развиваться при неэффективном лечении гепатита, цирроза.
- Дистрофическое поражение – следствие изменения объема клеток печени и накопления в них жира. Такое поражение называют печеночной комой, оно способно привести к летальному исходу.
В чем заключается лечение?
— Одна из самых частых причин болезней печени — это вирусные гепатиты. В этом случае назначается противовирусная терапия.
Если это токсический, алкогольный гепатит, то нужен отказ от алкоголя, медикаментозная поддержка и диета.
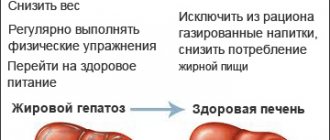
При жировом гепатозе, связанном с избытком массы тела, назначаются меры, направленные на снижение избытка массы тела, диета, медикаментозное лечение, хирургическое вмешательство в случае необходимости.
В случае циррозов, то есть уже более тяжелого поражения печени, лечение проходит более трудно, но оно возможно. В первую очередь, терапия направлена на устранение причин цирроза.
Следующим этапом будет лечение различными медикаментозными средствами, которые позволяют печени более оптимально функционировать. Ну и крайним методом лечения цирроза является трансплантация (пересадка) печени.
Причины увеличения печени
Увеличение печени могут спровоцировать разные причины. У взрослых и детей этот орган может увеличиваться вследствие воздействия одного или нескольких факторов.
Чаще всего причины увеличения левой доли печени или правой доли связаны со следующими болезнями и состояниями:
- Неопластические процессы – развитие опухолей, преимущественно метастатических, а также гемангиомы или аденомы.
- Нарушения в сосудистом русле – печеночная и воротная вены могут поражаться ввиду образования тромба. Также такие нарушения могут быть следствием патологии печеночной артерии, синдрома Бадда-Киари.
- Дегенеративные поражения — неалкогольный стеатогепатит, стеатогепатоз.
- Влияние веществ, токсических для печени – злоупотребление алкоголем, прием медикаментов.
- Инфекционно-вирусные процессы — инфекционный мононуклеоз, вирусный гепатит, неспецифический холангит и др.
- Аутоиммунные заболевания.
- Амилоидоз.
- Эндокринные нарушения.
- Врожденные патологии.
- Травмы.
Кроме того, специалисты выделяют некоторые факторы, увеличивающие вероятность развития гепатомегалии:
- Регулярное злоупотребление алкоголем.
- Длительное применение высоких доз лекарств, витаминов, биологических добавок.
- Лишний вес, неправильное и нерациональное питание.
Симптомы увеличения печени
Признаки гепатомегалии связаны, прежде всего, с истинным увеличением печени. Ее диагностируют, если размер органа по правой среднеключичной линии составляет больше 12 см, либо левую его долю пальпируют в эпигастральной области. При нормальном состоянии печень мягкая, ее легко прощупать под ребрами.
Важно учесть и тот факт, что в печени нет нервных окончаний, поэтому даже при развитии патологических процессов симптомы могут не проявляться. Нередко у взрослых на начальных стадиях периодически проявляется только незначительный дискомфорт или боли в месте расположения органа. Только во время ультразвукового обследования можно определить характерные эхопризнаки.
Симптомы увеличения печени
Следовательно, признаки увеличения печени у взрослых, а иногда и у детей часто диагностируются уже на поздних стадиях, когда патологический процесс уже активно развивается. Тогда наблюдается уже более выраженная клиническая картина. Если печень увеличена на 2 см и больше, по мере развития патологического процесса могут наблюдаться следующие признаки:
- Дискомфортные ощущения в области правого подреберья. Они могут усиливаться после приема пищи и физических усилий.
- Появления чувства тяжести после потребления небольшого количества воды или пищи.
- Периодическая изжога.
- Отрыжка с неприятным запахом.
- Нарушения работы пищеварительной системы – запоры, диарея, тошнота, периодическая рвота. Возможна рвота желчью.
- Обесцвеченный кал, который моет содержать частицы непереваренной пищи.
- Желтизна кожи и слизистых оболочек, желтушность склер глаз. Кожа также может приобретать землистый оттенок.
- Зуд кожи.
- Резкая смена настроения, раздражительность.
- Сонливость или бессонница.
- Тахикардия.
- Сильное потоотделение.
- Повышенное артериальное давление.
- Болевые ощущения в области грудной клетки, чувство сдавленности.
- При пальпации печени на приеме у врача человек может чувствовать боль.
Гемангиома печени на УЗИ
Гемангиома – это сосудистое образование внутри печени, состоящее из сплетения кровеносных сосудов. Оно носит доброкачественный характер, но имеют склонность к увеличению в размерах. Кавернозная опухоль достигает в диаметре до 20 см, и при отсутствии лечения превращается в атипичную гемангиому, покрытую ороговевшей тканью.
Опухоль легко диагностируется на УЗИ, она имеет чёткие бугристые контуры и гиперэхогенность. Повышенный кровоток подтверждается при помощи допплеровского сканирования. Однако УЗИ только подтверждает сам факт наличия опухоли, но более достоверные сведения даёт МРТ.
Анализы и диагностика
Чтобы определить наличие гепатомегалии и причины таких проявлений, обследование проводится по следующей схеме:
- Врач проводит детальный опрос пациента по поводу жалоб, изучает анамнез.
- Далее проводится пальпация с целью определения размера, границ и плотности печени.
- Важно определить результаты общего и биохимического анализа крови. С помощью полученных данных можно определить наличие инфекционных и воспалительных процессов, оценить уровень печеночных ферментов. Также проводится общий анализ мочи.
- Определяются маркеры вирусных гепатитов.
- Проводится УЗИ печени. Это достаточно информативный метод, позволяющий определить состояние печени, воротной вены, печеночной артерии.
- Информативными исследованиями являются КТ и МРТ.
- При необходимости врач назначает проведение лапараскопического обследования.
- По показаниям проводят пункцию и совершают забор материала для биопсии.
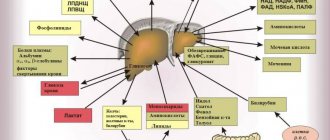
При нормальном состоянии органа его длина 14-20 см, размер в поперечном сечении – 20-22,5 см, в сагиттальной плоскости – 9-12 см. Длина правой доли — 11-15 см, толщина левой доли – примерно 6 см, а ее высота – меньше 10 см. Отклонения могут составлять не больше 1,5 см.
Гепатомегалия диагностируется, если размер органа превышает 12 см либо отмечено увеличение левой доли печени (в таком случае она пальпируется в эпигастральной области). В процессе диагностики также исключается опущение печени, расположение других тканей в правом верхнем квадранте (это могут быть опухоли, увеличенный желчный пузырь).
Цирроз печени ‒ симптомы, признаки, лечение, причины, питание и стадии
Оглавление
- Классификация
- Причины возникновения
- Первые признаки и степени цирроза у взрослых
- Симптомы цирроза печени
- Осложнения
- Диагностика
- Лечение цирроза печени
- Питание и диета при циррозе
- Преимущества проведения процедуры в МЕДСИ
Цирроз печени – серьезное хроническое заболевание.
По статистике, в развитых странах оно является
одной из шести ведущих причин смерти
людей в возрасте от 35 до 60 лет. В США от него каждый год умирает около 50 000 человек. В России, где население вдвое меньше, смертность от цирроза сравнима с американскими показателями.*
Это заболевание представляет собой обширное поражение печени, при котором ткани органа гибнут и постепенно замещаются фиброзными (соединительными) волокнами. В процессе замещения структура органа радикально меняется. Нарушение нормального строения печени ведет к тому, что она уже не может выполнять свои функции. Это называют печеночной недостаточностью.
Классификация
Специалисты выделяют несколько разновидностей цирроза печени.
По причинам, которые привели к развитию заболевания, можно определить следующие его варианты:
- Вирусный
– его вызывают, например, гепатит C и различные инфекции желчных путей - Токсический
– вызванный употреблением алкоголя, некоторых медицинских препаратов, пищевых ядов и прочих веществ, оказывающих на организм токсическое воздействие - Врожденный
– представляет собой последствия некоторых заболеваний, которыми страдали родители пациента, например, гемохроматоза или тирозиноза - Застойный
– его происхождение связано с недостаточностью кровообращения - Обменно-алиментарный
– развивается из-за ожирения, а также при тяжелых формах сахарного диабета
Отдельно следует упомянуть группу циррозов печени неясной этиологии. Речь идет о тех случаях, когда не удается четко определить причину возникновения болезни.
Причины возникновения
Из сказанного выше видно, что возникновение и развитие цирроза печени обусловлено множеством причин. Чаще всего люди заболевают из-за злоупотребления алкоголем.
На эту причину по разным оценкам приходится от 40-50 до 70-80% случаев.*
Следующий по распространенности фактор, влияющий на возникновение и развитие цирроза, – воздействие вирусов. В большинстве случаев это гепатит C, а также гепатит B.
Помимо этого, цирроз вызывают:
- Болезни желчных путей
- Различные интоксикации – например, химические или лекарственные
- Неправильное питание – в первую очередь, хронический дефицит витаминов и белков в рационе
Циррозы, вызванные наследственными заболеваниями, встречаются сравнительно редко. То же можно сказать про упоминавшуюся выше болезнь неясной этиологии, когда определить причины ее появления не удается.
Примерно у 50% больных проблемы с печенью вызваны комбинацией разных факторов. Например, врачи часто обнаруживают цирроз, вызванный одновременно неумеренным употреблением алкоголя и гепатитом B.
Основной пик заболеваемости приходится на возрастную группу старше 40 лет. Примерно 70-75% тех, кто страдает от цирроза печени, – мужчины.
Первые признаки и степени цирроза у взрослых
Первый признак
того, что у человека не все в порядке с печенью – астеновегетативный синдром. При этом пациент постоянно чувствует себя усталым, хотя на это нет причин. Он ощущает слабость, становится раздражительным и резко реагирует на вполне невинные слова или поступки. У него часто болит голова.
Далее наблюдается т. н. диспептический комплекс синдромов. В его состав входят:
- Тошнота, которая порой перерастает в рвоту
- Отрыжка
- Чередование поносов и запоров
- Боли в животе, усиливающиеся при употреблении жареной, маринованной и жирной пищи, а также при употреблении алкоголя
- Нежелание есть, вплоть до полного отсутствия аппетита в течение длительного времени
- Тяжесть в желудке
- Вздутие живота
Все перечисленное может свидетельствовать и о других заболеваниях. Поэтому на данной стадии далеко не всегда удается четко диагностировать цирроз печени. Более того, примерно у 20% людей, страдавших от него, определить истинную причину проблемы удается только после смерти.
По степени тяжести различают три стадии болезни
- Начальная
– симптомы либо вовсе не проявляются, либо минимальны - Клиническая
– симптомы ярко выражены, и врач при осмотре пациента наблюдает типичную картину заболевания - Терминальная
– обнаруживаются необратимые изменения, что ведет к смертельному исходу
Симптомы цирроза печени
Примерно у 60% пациентов
симптомы цирроза печени проявляются довольно заметно. Конкретная картина во многом зависит от того, на какой стадии находится заболевание. Но есть признаки, которые встречаются особенно часто.
Начальная стадия в большинстве случаев не сопровождается биохимическими нарушениями. Но болезнь прогрессирует, и на втором этапе часто наблюдается т. н. геморрагический синдром.
Основные признаки геморрагического синдрома
– это:
- Кровотечение из десен и носа
- У женщин – маточное кровотечение
- Гематомы (синяки) на теле, появляющиеся по непонятным причинам
- Желудочные и кишечные кровотечения
- Экхимозы – точечные подкожные кровоизлияния, которые выглядят как сыпь
При этом больной все чаще чувствует слабость. Раздражительность постепенно сменяется апатией и безразличием, появляются нарушения памяти и внимания. Возможны проблемы со сном: пациент ночью страдает от бессонницы, а днем ощущает сонливость. Со временем нарушается координация движений, больной испытывает проблемы с письмом, его речь становится все менее и менее разборчивой.
При обследовании пациента
врач может визуально обнаружить следующие симптомы:
- Печень и селезенка увеличились в размерах
- На передней стенке брюшной полости имеются расширенные вены и сосудистые звездочки
- Кожа, слизистые оболочки и белки глаз пожелтели
Осложнения
Цирроз печени может привести к различным осложнениям.
Это могут быть, например, кровотечение из варикозно-расширенных вен пищевода или пневмония, перитонит и прочие осложнения, вызванные инфекциями. Часто возникают следующие негативные последствия:
- Печеночная кома
– расстройство функций центральной нервной системы, которое проявляется в резком уменьшении размеров печени, усиливающейся сонливости, нарушении ориентации, замедлении мыслительных процессов и, в конечном счете, в том, что пациент впадает в ступор, а затем в коматозное состояние - Тромбоз в системе воротной вены
– тромбы (свертки крови) препятствуют свободному кровотоку в печени, что влечет за собой смерть клеток - Гепаторенальный синдром
– ведет к нарушению функции почек, особенно часто возникает у тех, кто страдает от острой печеночной недостаточности или алкогольного цирроза печени - Рак печени или гепатоцеллюлярная карцинома
– образование быстро развивающейся злокачественной опухоли, которое зачастую связано с гепатитом C и гепатитом D
Цирроз печени и сам по себе является опасным заболеванием. Но при возникновении осложнений риск смертельного исхода существенно увеличивается. Так, при гепаторенальном синдроме, если не начать лечить его вовремя, смерть наступает через 10-14 суток после развития этого осложнения.
Диагностика
Специалисты рекомендуют
обращаться к врачу-терапевту, как только вам покажется, что у вас имеются признаки цирроза печени. Врач направит пациента на лабораторные исследования. Когда у него на руках будут результаты анализов, он отправит больного к гастроэнтерологу либо сразу к врачу, специализирующемуся на болезнях печени – гепатологу. В некоторых случаях, например, если выявлены признаки печеночной энцефалопатии, потребуется посетить невролога. Также при постановке диагноза учитываются данные:
- Анамнеза
- Визуального осмотра
- Инструментальной диагностики
Основные лабораторные исследования
, которые проводятся при подозрении на цирроз печени – это:
- Печеночный комплекс биохимических исследований
– он показывает, насколько хорошо печень выполняет свои функции, и помогает выяснить, не нарушена ли ее деятельность - Общий анализ крови
– его делают потому, что признаками цирроза может быть уменьшение числа лейкоцитов и эритроцитов, а также заметное снижение уровня гемоглобина - Коагулограмма
– ее нужно сделать, чтобы выяснить, есть ли проблемы со свертываемостью крови - Анализ кала на скрытую кровь
помогает выявить скрытые кровотечения в желудке и/или кишечнике - Серологические маркеры вирусных гепатитов
используются для уточнения факторов, которые могли привести к развитию заболевания - Исследование на альфа-фетопротеин крови
нужно провести, если есть подозрение на рак печени - Уровень креатинина, электролитов
необходимо установить для определения почечной недостаточности
Лечение цирроза печени
Если у пациента диагностирован цирроз печени
, лечение может вестись разными методами. Выбор конкретной тактики во многом определяется той стадией, на которой находится болезнь, и причинами, по которым она возникла. Также специалисты учитывают индивидуальные особенности больного. Однако вылечить уже сформировавшийся цирроз невозможно. Современная медицина позволяет лишь справиться с причинами, из-за которых он возник.
Радикальный метод лечения цирроза
– трансплантация пораженного органа. К ней прибегают, если есть непосредственная угроза жизни пациента. Во всех прочих случаях используются медикаментозные методы. Как правило, пациенту при этом следует придерживаться строгой диеты, а при алкогольном циррозе нужно устранить поступление алкоголя в организм. Выбор лекарственных средств зависит от того, с какой разновидностью цирроза приходится иметь дело врачам. Например:
- При вирусном гепатите используются противовирусные средства, в частности, пегилированные интерфероны
- При билиарном циррозе, связанном с недостаточностью желчных кислот в кишечнике, применяют медикаменты, направленные на сужение желчевыводящих путей
- При аутоиммунном гепатите могут помочь препараты, которые подавляют иммунитет (иммуносупрессоры)
Питание и диета при циррозе
Диета при лечении цирроза
имеет чрезвычайно важное значение. Правильное питание – это и отличный вариант профилактики заболевания, и способ устранения причин, которые привели к его возникновению. Если осложнений нет, пациенту назначают полноценную высококалорийную диету. Она обязательно содержит белки, жиры и углеводы. Однако из рациона необходимо исключить все, что раздражает органы пищеварения. В первую очередь, это:
- Алкоголь
- Химические добавки
- Консерванты
При циррозе нужно отказаться
от употребления продуктов, которые являются:
- Острыми
- Кислыми
- Пряными
- Чересчур солеными
Диету должен назначать специалист
, который учитывает:
- Пищевые привычки пациента
- Индивидуальную переносимость продуктов
- Уже имеющиеся у него заболевания органов пищеварения
Рацион модифицируется, если есть какие-либо осложнения цирроза либо другие болезни.
Чтобы нормализовать процессы обмена веществ в клетках печени, врач может назначить витаминный комплекс. Что касается любых лекарственных средств, то применять их необходимо осторожно. Стоит пить только те таблетки, которые прописаны специалистами и к применению которых имеются четкие и однозначные показания.
Преимущества проведения процедуры в МЕДСИ
Лечение цирроза печени
– важное направление деятельности клиники МЕДСИ. Мы используем эффективные современные методики, чтобы устранить причины, повлиявшие на возникновение этого заболевания, и сделать повседневную жизнь пациента более комфортной. В нашей клинике работает команда врачей международного уровня. Она комплексно подходит к решению каждой конкретной проблемы. Любому пациенту гарантируется индивидуальный подход: врач подбирает план обследований, который основывается на генетических факторах, факторах риска, сопутствующих патологиях, принимаемых препаратах.
Общение с врачами
начинается с диагностики. Опытные специалисты, в распоряжении которых есть необходимое лабораторное оборудование, выполнят анализы и изучат их результаты. Быстрая и точная постановка диагноза обеспечивается благодаря наличию диагностического оборудования последнего поколения: магнитно-резонансного томографа, компьютерного томографа, видеоколоноскопа и т. д.
Специалисты нашей клиники
используют ультрасовременные методики – хирургию быстрого пути и малоинвазивное лечение. Мы располагаем операционными, оснащенными необходимым современным оборудованием. Также у нас есть:
- Отделение реанимации и интенсивной терапии
- Комфортный стационар с 3-разовым питанием, круглосуточным медицинским мониторингом, одно- и двухместными палатами класса «Люкс», туалетными и душевыми комнатами
Не забывайте: цирроз
– чрезвычайно опасное заболевание, и чем раньше мы приступим к лечению, тем больше вероятность того, что угрозу для организма удастся в значительной степени уменьшить. Сотрудники клиники МЕДСИ готовы ответить на ваши вопросы и предоставить необходимые консультации.
Записаться на консультацию к специалисту можно круглосуточно. Звоните нам по телефону +7 (495) 7-800-500.
* Садовникова И. И. Циррозы печени. Вопросы этиологии, патогенеза, клиники, диагностики, лечения / Приложение РМЖ «Болезни Органов Пищеварения» №2 от 04.11.2003
Лечение народными средствами
При гепатомегалии любые народные средства следует применять очень осторожно и ни в коем случае не заменять ними основное лечение. Перед тем, как использовать какой-либо народный метод, необходимо посоветоваться по поводу целесообразности его применения с врачом. К тому же у народных методов также существуют определенные противопоказания.
- Чай из расторопши. Это лекарственное растение защищает клетки печени и способствует регенерации новых. Также воздействует как противовоспалительное средство. Основной активный компонент растения – силимарин, входящий в состав ряда препаратов-гепатопротекторов. Чтобы приготовить чай из расторопши, необходимо 1 ч. л. семян растения залить 200 мл кипятка. Через полчаса процедить и выпить в теплом виде в два приема.
- Настой из бессмертника. В соцветиях этого растения содержится очень много флавоноидов, обладающих гепатозащитной активностью. Применение средств с бессмертником способствует восстановлению детоксикационной функции печени. Чтобы приготовить настой из бессмертника, следует 10 г цветков залить 250 мл воды и полчаса нагревать емкость на водяной бане. Через 10 минут процедить и отжать. Долить воды, чтобы общее количество средства составило 250 мл. Выпить в 4 приема на протяжении дня.
- Отвар шиповника. В составе плодов шиповника также содержится много флавоноидов. Шиповник способствует устранению спазмов желчных протоков, благоприятно влияет на процесс пищеварения, производит противовоспалительный эффект. Чтобы приготовить отвар, 200 г ягод нужно залить 1 л воды, довести до кипения и варить 15 минут. Процедить, пить по 150 мл 4 раза в день.
- Сбор трав. В такой сбор могут входить душица, крапива, ромашка, календула, золототысячник. Травы нужно смешивать в равных пропорциях и готовить настой, заливая 2 ч. л. смеси 250 мл воды.
- Свекла, тыква. Эти овощи следует чаще вводить в меню, готовя из них разнообразные блюда. Полезна сырая тыква, а также свежеотжатый сок из свеклы.
Препараты, применяемые для восстановления
Восстановление печени после химиотерапии ставит иногда специалистов в тупик и является предметом дискуссий. Выбирая гепатопротектор, положено придерживаться принципов доказательной медицины. Все используемые лекарства делятся на пять типов:
- Натуральные или синтетические средства с флавоноидами расторопши. Действующее вещество – силимарин, включающий компонент силибинин. Стабилизирует мембраны клеток и предотвращает их гибель, стимулирует выработку и отток желчи. В аптеках можно приобрести Карсил, нормализующий обменные процессы, Гепабене, дополненный спазмолитическим действием, Легалон, предупреждающий фиброз печени и усиливающий ее антитоксическую функцию.
- Медикаменты на основе эссенциальных фосфолипидов наделены защитными механизмами, оберегающими печень от влияния опасных токсичных факторов. Фосфолипиды, встраиваясь в стенки клеток, активируют их регенерацию. К этой группе относятся Эссенциале, Фосфоглив, Эссливер.
- Лекарства из клеток паренхимы печени животных, улучшающие состояние органа за счет схожести с человеческими гепатоцитами. В их числе – Гепатосан.
- Растительные препараты, в состав которых включены вытяжки и семена полыни, тысячелистника, паслена и т.д. Они снижают холестерин, стабилизируют синтез желчи и ферментов. Наиболее известные из них – Лив 52, Тыквеол и Хофитол.
- Мы рекомендуем принимать капсулы ВИАЛАЙФ или раствор ВИАЛАЙФ, ведь в них содержатся максимально возможная концентрация хлорофилла, который:
- укрепляет иммунную систему;
- усиливает регенерацию клеток;
- насыщает ткани кислородом;
- оказывает антиоксидантное, противовоспалительное, детоксикационное действие.
- Наиболее востребованы физиологические метаболиты. Их назначение дает возможность одновременно проводить полноценную химиотерапию, не меняя режима, не уменьшая доз. Например: Гептрал с антидепрессивным действием. Он регулирует абсорбцию и естественный метаболизм в печеночных клетках. 95% препарата, включаясь в метаболизм, снижают воспаление, нейтрализуют повреждающие источники, подавляют образование соединительной ткани, стимулируют регенерацию. Назначается парентерально (внутривенно), перорально (через рот) или комбинируются оба способа для усиления и ускорения эффекта. Предназначен для больных в критическом состоянии с полиорганной недостаточностью.
Профилактика
Суть профилактики в предупреждении заболеваний, которые приводят к увеличению печени. Для этого важно выполнять следующие рекомендации:
- Правильно питаться и не злоупотреблять вредными продуктами, контролировать потребление углеводов и жиров.
- Избавиться от вредных привычек.
- Не допускать бесконтрольного приема лекарств, проводя медикаментозное лечение только по назначению врача.
- Соблюдать все правила гигиены, чтобы избежать паразитарного или вирусного инфицирования.
- Тем, кто перенес заболевания печени, необходимо регулярно проходить профилактические осмотры у врача.
- Практиковать регулярную физическую активность, но она не должна быть чрезмерной.
Какие случаи из практики, связанные с болезнью печени, вам запомнились?
— Тяжелые поражения печени бывают при вирусном гепатите, когда человек долгое время не знал, что у него вирус, например, гепатита С. Этот гепатит долгие годы может протекать бессимптомно, в итоге приводя к циррозу печени.
То есть человек жил нормальной жизнью и вдруг у него начались проявления цирроза. При дальнейшем обследовании выяснилось, что функции печени пациента нарушены, болезнь уже на серьезной стадии, и человеку лежит дорога на операционный стол, на трансплантацию. Приходится бороться с таким циррозом, и речь уже идет о выживании, а не об излечении.
У детей
Гепатомегалия у ребенка может быть связана с желтухой новорожденного. У маленького ребенка она развивается в связи с родовыми травмами, а также нарушениями функции эндокринной системы матери. Как правило, увеличение печени у новорожденных не требует лечения и проходит в течение месяца.
Незначительная гепатомегалия, которая определяется в процессе пальпации или по УЗИ у ребенка до 7 лет, также считается физиологическим явлением. Нормально, если печень выступает за края ребер на 1-2 см. Состояние, как правило, нормализуется по мере роста ребенка. Однако если выявлено увеличение правой доли печени или ее левой доли, лучше пройти дополнительные исследования, чтобы исключить развитие болезней.
Увеличение левой или правой доли печени у детей может быть связано с такими болезнями и состояниями:
- воспалительные процессы;
- токсическое поражение;
- врожденные ТОРЧ-инфекции;
- нарушения функции желчевыводящих путей;
- нарушения обмена веществ;
- опухоли, метастазы.
Особым поводом для беспокойства является ситуация, когда гепатомегалия у детей сочетается с другими настораживающими симптомами: повышением температуры, рвотой, высыпаниями, потерей веса, плохим аппетитом, желтушностью кожи и слизистых. В таком случае необходимо немедленно проконсультироваться с врачом.
Диета
Диета при увеличенной печени (гепатомегалия)
- Эффективность: нет данных
- Сроки: постоянно
- Стоимость продуктов: 1400-1500 руб. в неделю
Диета – одно из важных составляющих комплексного лечения такого состояния. Если увеличение незначительное, иногда только коррекция питания позволяет нормализовать состояние органа.
Прежде всего, важно ограничить количество соли – до 6-7 г в день и количество сахара – до 50 г в день. Ежедневно следует пить до 2 л воды. Питаться необходимо дробно – до 6 раз в день небольшими порциями.
При гепатомегалии рекомендуется ввести в рацион следующие продукты и блюда:
- Нежирные молочные продукты.
- Овощи – свежие, а также тушеные, запеченные и вареные.
- Нежирное мясо, рыбу.
- Овощные супы.
- Растительные масла.
- Фрукты.
- Мармелад, сухофрукты, мед, галетное печенье.
- Крупы.
- Яичный белок.
Исключить из рациона следует такую пищу:
- Острые, жареные, соленые блюда.
- Копчености и консервы.
- Жирное мясо и рыбу.
- Грибы.
- Яичный желток.
- Бобовые.
- Щавель, шпинат, редис, лук.
- Жирные молочные продукты.
- Сдобу, выпечку, какао, орехи.
- Алкоголь.
- Газировку, кофе, кислые соки.
Общие рекомендации по образу жизни
Восстановление печени после химиотерапии включает целый комплекс мероприятий. Помимо лекарств, ухода со стороны медицинского персонала и родственников, важную роль в этом играют режим и диета. Привести в порядок печень помогут:
- нежирные сорта мяса – индейка, курица, телятина, крольчатина;
- кисломолочная продукция – кефир, творог, йогурт без наполнителей и добавок;
- сезонные овощи и фрукты;
- растительные масла;
- вареные и тушеные блюда;
- из сладкого – мед и сухофрукты;
- крупяные изделия.
Следует сократить употребление бобовых. Полностью исключить прием острого, копченого и жареного. Убрать из рациона колбасы, маринады, соленья. Запрещаются спиртные и газированные напитки.
Восполнению витаминов и микроэлементов способствуют БАДы. Некоторые из них содержат бактерии, необходимые для воссоздания микрофлоры кишечника. Полезны отвары и настои из кукурузных рылец, овса, расторопши. Так же наши специалисты рекомендуют принимать капсулы с хлорофиллом ВИАЛАЙФ, которые помогут в кратчайшие сроки минимизировать побочные действия токсичных химиотерапевтических препаратов, благодаря свойствам максимально возможной дозировки хлорофилла в составе. Необходимы регулярные пешие прогулки, соблюдение распорядка дня и крепкий сон, так как печень подвержена суточным ритмам.