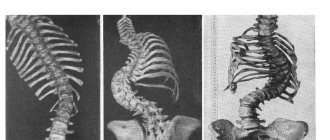
Многие пациенты, получив информацию о наличии остеофитов, начинают связывать наличие болей в спине с остеофитами в позвоночнике. Тем не менее, костные разрастания (остеофиты) сами по себе являются только признаком дегенерации в позвоночнике и наличие остеофитов не обязательно означает, что они являются фактической причиной болей в спине.
В принципе, остеофиты — это рентгенологический маркер дегенеративных изменений в позвоночнике, и их появление означает только инволюционные изменения в позвоночнике. В возрасте старше 60 лет остеофиты(костные шпоры) в позвоночнике встречаются достаточно часто.
Что такое остеофиты
«Остео» с греческого означает кость, «фито» – растение. Наросты образуются по краям костей, на участках, которые подвергаются максимальной нагрузке. В тазобедренном суставе таковым является, например, внутренняя поверхность вертлужной впадины. Истонченный хрящ не амортизирует нагрузку, поэтому кости интенсивно трутся.
Поскольку сустав не способен самостоятельно восстановить поврежденный хрящ, в организме включается компенсаторный механизм. Чтобы кости не разрушались, образуются остеофиты, которые притормаживают движение и приостанавливают разрушение суставной капсулы. Так происходит патологическое окостенение опорно-двигательного аппарата. Таким образом, остеофиты – это ответ организма на возрастающую нагрузку.
Остеофиты и отложения солей кальция – это разные по структуре образования
Артроскопические данные
При артроскопии остеофиты выглядят значительно крупнее, чем на рентгенограммах. Типичные места формирования остеофитов:
- Передний край большеберцовой кости (чаще всего).
Размеры остеофитов на переднем крае дистального сегмента большеберцовой кости варьируют от малых (несколько мм) до крупных обширных экзостозов, затрудняющих исследование таранно-большеберцового сустава.
Такие остеофиты часто вызывают реактивный синовит передней капсулы. Обычно для определения величины остеофита необходима частичная синовэктомия. Нестабильные остеофиты могут вести себя как фиксированные внутрисуставные тела, периодически вызывая блокады голеностопного сустава.
При обнаружении остеофита большеберцовой кости любой локализации необходимо осмотреть переднюю область голеностопного сустава при его максимальном тыльном сгибании. Остеофиты даже небольших размеров могут соударяться с таранной костью, вызывая появление трещин или глубоких повреждений хряща на прилегающей суставной поверхности. На поздних стадиях заболевания выявляются вторичные остеофиты таранной кости.
- Остеофиты таранной кости.
Остеофиты таранной кости чаще всего возникают на её медиальной и латеральной поверхности и обычно сопутствуют остеофитам переднего края большеберцовой кости. Их размер варьирует от нескольких миллиметров до обширных экзостозов, которые создают механическое препятствие для тыльного сгибания. Обычно для адекватной оценки этих остеофитов необходима частичная синовэктомия.
- Медиальная лодыжка.
Остеофиты медиальной лодыжки, встречающиеся реже, чем остеофиты передней поверхности голеностопного сустава, могут, тем не менее, препятствовать артроскопической визуализации переднемедиальных отделов. Для их оценки обычно необходима частичная синовэктомия.
- Латеральная лодыжка.
Остеофиты латеральной лодыжки встречаются относительно редко. В этой области значительно чаще наблюдаются рубцовые процессы.
- Задний край большеберцовой кости.
Остеофиты данной области часто сопутствуют остеофитам переднего края большеберцовой кости. Остеофиты этой локализации обычно не диагностируются вследствие того, что задние отделы большеберцовой кости во время артроскопии осматриваются редко.
При выраженном дегенеративном процессе голеностопного сустава, помимо остеофитов наблюдаются глубокие повреждения и генерализованный реактивный синовит.
Причины образования остеофитов
Костные наросты в суставах образуются:
- вследствие травм или ушибов;
- как результат воспаления костей или ближайших тканей;
- из-за врожденных или приобретенных дистрофических изменений в суставах, например на фоне эндокринных нарушений.
Чаще всего остеофиты становятся причиной возрастных изменений в суставах или следствием износа хряща. Во втором случае это происходит из-за однотипной физической активности или спортивной перегрузки. Когда гиалиновый хрящ не справляется, на его месте возникают окостеневшие участки, ограничивающие подвижность.
Остеофиты образуются у тех, кто нагружает сустав однотипной работой
Остеохондроз
За термином «остеохондроз» стоит обширная группа патологий, которые приводят к дегенеративно-дистрофическим процессам, затрагивающим межпозвонковые диски. В результате они уменьшаются, расслаиваются, теряют эластичность и в конечном счете разрываются, что приводит к образованию протрузии или межпозвонковой грыжи.
Остеохондроз принято считать начальной точкой отсчета для развития других ДДЗП, однако сам по себе он не является их причиной. Предрасположенность к остеохондрозу может быть наследственной, однако к более распространенным причинам следует отнести нарушение обмена веществ, осанки и гиподинамию (слабые мышцы спины, нарушение кровообращения и, соответственно, питания межпозвонковых дисков).
Провоцирующие факторы
Артроз прогрессирует достаточно долго. Чтобы он перешел из хронической первой в патологическую, болезненную вторую стадию, необходим толчок. Таким провоцирующим фактором выступают:
- травмы, например перелом средней части трубчатой кости (остеофиты образуются в виде костной мозоли по краям перелома);
- разрыв надкостницы (с помощью остеофитов организм пытается соединить надкостницу с костью);
- воспалительные процессы (при артрите, остеомиелите, бруцеллезе);
- злокачественные болезни суставов, например саркома.
4
Если у вас артрит, риск образования остеофитов в суставах возрастает
Симптомы остеопороза позвоночника
Остеопороз может очень долго протекать без каких-либо симптомов. На ранних стадиях определить его можно, измерив свой рост и сравнив его с тем, каким он был в 20-25 лет. Также на остеопороз грудного отдела позвоночника или шейного укажет изменение осанки.
По мере развития остеопороза позвоночника проявляются следующие признаки:
- Боль. Она возникает в основном при компрессионных нагрузках. Это может быть падение, поднятие тяжести. Остеопороз поясничного отдела позвоночника проявляется болью при резких поворотах торса. Болевой синдром может ослабевать через 4-6 недель после проявления. Если позвоночник поражен множественными микропереломами, это приводит к видоизменению позвонков и их постепенному прогибанию. Пациенты в этом случае ощущают периодическую боль, которая обостряется при смехе, чихании, кашле, смене положения тела после долгого сидения.
- Снижение роста. Разница между прежними и нынешними показателями может составлять 10-15 см.
- Остеопороз грудного отдела позвоночника проявляется уменьшением размеров грудной клетки. Из-за этого руки выглядят неестественно длинными.
- Деформация позвоночника. Происходит, когда болезнью поражены более одного позвонка. Обычно такую симптоматику дает остеопороз поясничного отдела позвоночника при поражении 1-2 позвонков. Деформация происходит и при вовлечении в процесс грудного отдела – 10-12 позвонков. Человек в результате становится сутулым, по мере прогрессирования болезни может сформироваться горб или горбы.
- Уменьшение расстояния между тазовыми костями и зоной ребер. При этом человек с остеопорозом позвоночника чувствует боль в боку.
- Болезненность позвонков при пальпации. Этот симптом проявляется при недавнем компрессионном переломе.
- В патологический процесс могут вовлекаться нервные корешки и спинной мозг. При этом возникают самые разные дисфункции: от потери чувствительности на каких-то участках тела до паралича конечностей.
- Остеопороз шейного отдела позвоночника вызывает боль после долгого сидения или стояния, слабость и болезненность в руках, дискомфорт в плечевом поясе, головные боли, скачки АД, онемение, покалывание и судороги в руках.
- Ломкость волос, ухудшение состояния зубов и ногтей.
Как сегодня борются с остеофитами
Борьба с остеофитами входит в общую схему лечения коксартроза, гонартроза или артроза другого сустава. Избавиться от костных наростов практически невозможно. Стоит задача – снизить болевые ощущения и расширить диапазон движений. С этой целью, а зависимости от стадии артроза, пациенту назначают:
- мази для уменьшения неприятной симптоматики, например гидрокортизоновую;
- нестероидные противовоспалительные средства в виде таблеток или уколов в сустав;
- физиотерапию – лазер, магниты, электрофорез, ударно-волновое лечение.
Один из физиотерапевтических методов борьбы с болью при артрозе – магнитотерапия. На чем она основана и почему помогает – рассказывает специалист:
Преимущества лечения в Топ Ихилов
- Квалифицированные врачи с большим опытом работы.
- Передовая медицинская аппаратура для диагностики и хирургического лечения заболеваний позвоночника.
- Малоинвазивные и роботизированные операции на позвоночнике, после которых пациенты восстанавливается в считанные дни.
- Лояльная ценовая политика, возможность поэтапной оплаты за каждую проделанную услугу.
- Большой опыт работы с иностранными пациентами. Наличие международного отдела и штата профессиональных переводчиков (при необходимости).
- Сопровождение иностранного пациента на всех этапах диагностики и лечения заболевания.
- Возможность сочетать лечение с отдыхом в Израиле.
- 5
- 4
- 3
- 2
- 1
(8 голосов, в среднем: 4 из 5)
Нужна ли операция
Если консервативное лечение не помогло и пациента по-прежнему мучают боли, есть два варианта. Костные образования можно удалить хирургическим путем. Правда, это придется делать регулярно, поскольку проблема не исчезнет, и остеофиты будут дальше образовываться с завидной периодичностью. Поэтому имеет смысл действовать кардинально.
С помощью внутрисуставных инъекций протеза синовиальной жидкости, например «Нолтрексин», удается раздвинуть трущиеся поверхности. Истонченный хрящ больше не трется, организм не получает сигнал о необходимости компенсации. В таких условиях, когда синовиальной жидкости достаточно, несмотря на поврежденные хрящи, остеофиты не образуются.
Прежде чем решаться на операцию, взвесьте все «за» и «против». Остеофиты в суставах сильно ограничивают подвижность. Но, чтобы вернуть ее и избавиться от боли, вовсе не обязательно идти на операцию.
Диагностика
Диагностика шейного отдела в Израиле занимает 3 суток. За это время врачи успевают установить диагноз и назначить комплекс лечебных мероприятий.
Первый день – консультация врача
Диагностика любого заболевания в Топ Ихилов начинается с консультации лечащего врача. Примечательно, что узнать второе мнение израильского специалиста вы можете, не посещая Израиль. Для этого вам потребуется прислать диагностические данные в нашу клинику, после чего вам будет назначена видеоконсультация с нашим врачом. Если после видеоконсультации вы примите решение лечиться в нашей клинике, то первичная очная консультация для вас будет бесплатной.
На первичном осмотре врач детально изучает медицинские документы, расспрашивает пациента о симптомах заболевания и осматривает больного. Затем врач направляет пациента на проведение инструментальных исследований шейного отдела.
Второй день – инструментальная диагностика
- Рентгенологические исследования шейного отдела.
- КТ и МРТ.
- Миелография.
- Электромиография.
- Электронейрография.
- Другие методы исследования.
Третий день – заключение врачей
На третий день диагностических мероприятий экспертная группа врачей Топ Ихилов детально изучает данные диагностики, устанавливает точный диагноз и определяется с тактикой лечения остеофитов шейного отдела.
Шипы пяточных костей
Остеофиты на пятке (по МБК 10 болезнь имеет номер M25) развиваются вследствие нарушения кальциевого обмена либо по причине воспалительных процессов в стопе. Пяточные наросты диагностируются у 50 % людей с тяжелыми заболеваниями позвоночника или суставов.
Симптомы и лечение остеофитов на пятке определяются степенью запущенности патологии и ее первопричиной. Терапия для таких пациентов — только комплексная.
Если остеофиты не мешают человеку ходить, не вызывают сильной боли, для облегчения состояния можно лечиться народными средствами.
При крупных остеофитах, поражающих пяточную кость и мягкие ткани, показано хирургическое лечение (можно практиковать в Израиле и других странах). Однако хирургическое лечение очень болезненное и не всегда может полностью избавить от патологии.