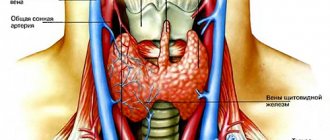
Щитовидная железа (ЩЖ) – орган небольшой, но чрезвычайно важный для гармоничного функционирования всех органов и систем. Находится она на передней поверхности шеи, спереди от щитовидного хряща гортани. Орган имеет две доли, соединенные перешейком. ЩЖ вырабатывает гормоны тироксин и трийодтиронин, контролирующие репродуктивную функцию, окислительно-восстановительные реакции организма, деятельность нервной и сердечно-сосудистой систем.
Увеличение щитовидной железы происходит за счёт равномерного разрастания собственных клеток (диффузный зоб). Неравномерная гиперплазия тканей щитовидки влечёт за собой узлообразование (уплотнение в паренхиме) – узловой зоб. Самый распространённый тип разрастания – смешанная форма (диффузно-узловой зоб).
Причины
Гиперплазия щитовидной железы обычно происходит по одной из перечисленных причин:
- йододефицит. Возникает при недостатке йода в ежедневном рационе питания. В этом случае развивается диффузная (эндемическая) гиперплазия;
- прием лекарств. Определенные группы препаратов (сульфаниламиды, резорцин, противотуберкулезные лекарства) тормозят выработку гормонов тироксина и трийодтиронина;
- хроническая бактериальная инфекция. Стимулирует рост уплотнений (узлов) в толще железы. Состояние наблюдается при тонзиллите, гайморите;
- дефицит витамина D;
- частые стрессы или повышенная физическая активность;
- опухоли головного мозга (гипоталамуса и гипофиза) регулируют работу щитовидной железы и других эндокринных желез. Гипофиз вырабатывает тиреотропный гормон (ТТГ), непосредственно влияющий на синтез гормонов щитовидки;
- отягощенная наследственность. От родителей к детям передается предрасположенность к возникновению аутоиммунных процессов.
Симптомы гиперплазии
Проявление гиперплазии находится в зависимости от степени и типа нарушения деятельности железы. Некоторые нарушения не заставляют себя проявлять клинически, лишь деформация шеи может свидетельствовать о протекающей патологии. В начальных стадиях развития многие заболевания также протекают бессимптомно. Если они не лечатся своевременно, то железа увеличивается так, что возникают трудности с дыханием и глотанием.
Ярко выражена гиперплазия
Ярко выраженные симптомы обычно проявляются у пациенток пожилого возраста с несвоевременным лечением заболевания. Вот они:
- сложности с глотанием, обусловленные сдавливанием пищевода гипертрофированной железой, из-за чего пациент с трудом проглатывает самостоятельно даже таблетку;
- сложности с дыханием, возникающие в состоянии лежа или во время физических нагрузок в связи с давлением гипертрофированной железы на трахею. У пациентов ощущается нехватка воздуха;
- меняется тембр голоса из-за сдавливания нерва, иннервирующего голосовые связки. Обычно голос понижается, иногда сипнет. Больше всего симптом проявляется у спикеров;
- кашель;
- появление нарушений кровообращения в связи со сдавливанием сосудов. Отмечается краснота шеи, лица;
- боли, связанные с кровотечением при травме кровеносных сосудов
При узловой гиперплазии щитовидной железы проявляется еще ряд симптомов: бессонница, нарушения веса тела, гипертензия, аритмия, рост паники, раздражительность, депрессии.
Определять гиперплазию щитовидной железы у детей нужно с учетом особенностей скорости роста ребенка, его возраста, взаимоотношения со сверстниками, динамика успеваемости в школе.
Уровень тиреотропина, нормальный для этого возраста, но высокий для взрослого человека, может послужить непониманиями в отношениях «отцов» и «детей».
Гипотиреоз у взрослого не означает аналогичный синдром у ребенка. В любом случае потребуется консультация эндокринолога.
Симптомы
Для каждой формы заболевания характерны свои симптомы. Общими считаются следующие особенности:
- снижение или увеличение веса без видимых на то причин;
- частые перепады настроения, раздражительность, вспышки гнева;
- повышенная утомляемость, постоянная слабость;
- расстройство сна;
- повышенная потливость;
- выпадение волос;
- сердечно-сосудистые проблемы: аритмии, одышка, дискомфорт за грудиной;
- нарушение менструального цикла у женщин и проблемы с потенцией у мужчин;
- ощущение кома в горле при глотании (при значительном увеличении органа).
При гипотиреозе добавляются: отечность, снижение аппетита, сухость кожи, снижение давления, склонность к запорам.
Ускоренные обменные процессы проявляются типичными симптомами: остеопорозом, дрожанием рук, экзофтальмом (выпячивание глаз), ломкостью ногтей и волос, повышенной физической активностью, приступами агрессии. Узлы щитовидки могут воспаляться, проявляясь болью, высокой температурой, увеличением органа в размерах.
Обсуждение
В настоящее время доминирует теория гипофизарного генеза, предполагающая, что подавляющее большинство аденом гипофиза возникают в результате генных нарушений в одной клетке. В дальнейшем происходит ее опухолевая трансформация с последующей клональной экспансией и формированием аденомы. Большинство ТТГ-АГ — это плюригормональные опухоли, берущие начало из стволовой клетки гипофиза и обладающие потенциалом к дифференцировке в различных направлениях. В 30-40% случаев ТТГ-АГ характеризуются гиперсекрецией других гипофизарных гормонов — наиболее часто СТГ и ПРЛ, реже — гонадотропинов (ЛГ/ФСГ). Даже в случае гиперсекреции только ТТГ, в большинстве ТТГ-АГ при генетическом анализе обнаруживается экспрессия генов СТГ и ПРЛ [17, 18]. Гиперсекреция ТТГ опухолевой тканью приводит к гиперстимуляции щитовидной железы и, как следствие, гиперсекреции св. Т4 и св. Т3 [11]. Это так называемый «центральный гипертиреоз». Клинически он проявляется симптомами гипертиреоза, а при значительном размере опухоли также признаками масс-эффекта опухоли: зрительными и неврологическими нарушениями.
Нарушение гипоталамической регуляции также является важным звеном в онкогенезе аденогипофиза. Так, хроническая гипофункция периферических эндокринных желез индуцирует постоянную гипоталамическую стимуляцию с последующей гиперплазией и образованием опухоли гипофиза [9, 13, 19-22]. Хорошо известно, что при манифестном ПГ концентрация в крови ТТГ повышена, а св. Т4 снижена. У таких пациентов, длительно не получающих терапию тиреоидными гормонами, может развиваться гиперплазия тиреотрофных клеток в результате отсутствия ингибирующего влияния этих гормонов на гипоталамус. Это в свою очередь приводит к повышению выработки ТРГ (тиреотропин-рилизинг-гормона), стимулирующего гипофиз, что проявляется развитием гиперплазии тиреотрофных клеток. Описаны случаи компрессии гиперплазированным гипофизом зрительных нервов и появления нейроофтальмологической симптоматики [цит. по 7].
Повышенная секреция ТРГ гипоталамусом может привести не только к гиперплазии тиреотрофных клеток и повышенной секреции ТТГ, но и к гиперплазии лактотрофных клеток и повышению синтеза и секреции ПРЛ, что сопровождается повышением уровня ПРЛ в крови и клиническими проявлениями гиперпролактинемии [23]. Гиперплазия тиреотрофных клеток в результате ПГ наиболее часто встречается у женщин и обычно обратима при использовании адекватных доз тиреоидных гормонов, что проявляется нормализацией уровней ТТГ, св. Т4 и св. Т3, а также ПРЛ.
Однако длительная стимуляция ТРГ может приводить к образованию так называемой «вторичной» ТТГ-АГ [10]. В исследовании N. Ryan [9] аутопсийного материала 64 гипофизов от пациентов с хроническим гипотиреозом тиреотрофная гиперплазия была обнаружена в большинстве случаев. В 69% образцов выявлена диффузная, а в 25% — узловая гиперплазия тиреотрофных клеток. В 12% случаев изменения были расценены как промежуточная стадия между узловой гиперплазией и микроаденомой. Выявлено 5 микроаденом гипофиза с положительной экспрессией ТТГ. В 20% образцов имелась лактотрофная гиперплазия.
Дифференциальная диагностика (в том числе МРТ-признаки) гиперплазии аденогипофиза и истинной АГ на фоне ПГ часто затруднена, а вследствие этого возникают трудности в выборе метода лечения, который принципиально различается при этих видах патологий. Так, при тиреотрофной гиперплазии на фоне ПГ эффективным методом лечения является терапия препаратами L-T4, которая приводит к нормализации уровня тиреоидных гормонов и, как следствие, снижению уровня ТТГ и регрессу тиреотрофной гиперплазии, что проявляется уменьшением объема в хиазмально-селлярной области. Длительность от начала лечения обычно составляет 1-4 мес, хотя в некоторых случаях регресс образования в хиазмально-селлярной области может наблюдаться и в течение 1-й недели терапии L-T4 [24, 25]. У пациентов с предшествующей гиперпролактинемией на фоне достижения эутиреоза отмечается нормализация уровня ПРЛ, восстановление менструального цикла. Поэтому нецелесообразно до компенсации гипотиреоза назначение агонистов дофамина. Однако, если терапия L-T4 приводит к нормализации уровней ТТГ и св. Т4, а уровень ПРЛ сохраняется высоким, с соответствующей клинической симптоматикой гиперпролактинемии и не происходит уменьшения размеров аденомы, то более вероятно наличие пролактиномы [21]. Если у пациента с ПГ через 3-4 мес терапии L-T4 в адекватной дозе отмечено лишь частичное снижение уровня ТТГ и не выявлено МРТ-признаков регресса опухоли, то надо рассматривать возможное развитие автономной продукции ТТГ опухолью — вторичной тиреотропиномой; однако терапия препаратами L-T4 в этих случаях не эффективна. Выбором метода лечения таких пациентов является хирургическая аденомэктомия с последующей постоянной заместительной терапией L-Т4 [20, 22].
Мы описали четыре различных клинических случая, сопровождающихся повышением уровня ТТГ в крови: ТТГ-АГ, вызывающая гипертиреоз, ТТГ-АГ в сочетании с ПГ (вторичная тиреотропинома), сочетание гормонально-неактивной аденомы с первичным гипотиреозом, а также случай обратимой гиперплазии гипофиза на фоне первичного гипотиреоза.
У пациента с ТТГ-АГ с клиническими проявлениями гипертиреоза ИМГ-исследование подтвердило экспрессию в опухоли ТТГ, а также СТГ и ПРЛ. В случае АГ, сопровождающейся повышением уровней ТТГ и св. Т4, диагноз тиреотропиномы обычно не оставляет сомнений. Целесообразно исследовать ПРЛ, СТГ, ИРФ-1, а также в некоторых случаях измерять уровень СТГ в ходе орального глюкозотолерантного теста для исключения смешанной гормональной секреции. В литературе [26, 27] описаны случаи успешного лечения ТТГ-АГ аналогами соматостатина, агонистами дофамина, но наиболее эффективным методом лечения остается хирургический (рис. 5).
Рис. 5. Возможные причины повышения уровня ТТГ у пациента с объемным новообразованием гипофиза и алгоритм лечения.
У пациентки с ПГ (клинический случай 4) терапия L-T4 привела к эутиреозу и регрессу образования гипофиза и была расценена как гиперплазия тиреотрофных клеток. В другом наблюдении (клинический случай 2), несмотря на снижение уровня ТТГ, значимого уменьшения опухоли отмечено не было. Нельзя исключить, вторичный генез тиреотропиномы на фоне нелеченого П.Г. Вполне возможно, что опухоль развилась на фоне гиперплазии тиреотрофных клеток гипофиза, как это описано в некоторых работах [14, 20]. Пациентке было проведено хирургическое лечение (ИМГ-исследование подтвердило экспрессию ТТГ, СТГ и ПРЛ в опухолевой ткани).
Ввиду высокой распространенности ПГ в популяции, нередки случаи выявления этого заболевания и у пациентов с АГ, преимущественно гормонально-неактивными (которые чаще встречаются в старшей возрастной группе). Мы описали пациентку (клинический случай 3) с длительным нелеченым гипотиреозом, которая была оперирована в связи с выраженной нейроофтальмологической симптоматикой. При гистологическом исследовании удаленной опухоли выявлено сочетание ТТГ-негативной АГ и тиреотрофной гиперплазии гипофиза.
Тем не менее у всех пациентов с гипотиреозом необходимо медикаментозное лечение с достижением эутиреоза при контрольном МРТ-исследовании головного мозга в динамике. Решение об операции может приниматься только при отсутствии регресса и клинических проявлениях масс-эффекта опухоли на фоне достижения эутиреоза.
Представленные клинические случаи обосновывают важность рассмотрения различных диагнозов у пациента с опухолью гипофиза, сопровождающейся повышением уровня ТТГ в крови и выявления возможных причин такого повышения.
Конфликт интересов отсутствует
.
Разновидности и стадии
Нарушение основных функций ЩЖ проявляется в нескольких клинических вариантах:
- Гипотиреоз
– увеличение щитовидки на фоне недостаточной продукции тиреоидных гормонов. Первичный процесс – патология самой железы. Причиной может стать болезнь Хашимото (аутоиммунное заболевание), новообразования ЩЖ. Вторичная гипофункция – следствие изменений в гипофизе и гипоталамусе. - Эутиреоз
– увеличение органа в объеме без нарушения секреции. Состояние наблюдается во время беременности, в период гормональной перестройки организма (у подростков или при климаксе) . - Гипертиреоз
. Другое название процесса – тиреотоксикоз. Гиперфункция железы отмечается при воспалениях ЩЖ, Базедовой болезни (зоб), опухолях гипофиза.
Опираясь на свежую классификацию, степень выраженности гипертрофии железы бывает трех видов:
- Степень 0 – размеры в норме.
- Степень 1 – зоб диагностируется только при обследовании, но не виден при нормальном положении шеи.
- Степень 2 – зоб визуально заметен и хорошо прощупывается.
Последствия
Наиболее опасным осложнением гипотиреоза является гипотиреоидная кома. Выживаемость при ее возникновении составляет от 10 до 40%. Коматозное состояние (сонливость, дезориентация, снижение давления) развивается вследствие отсутствия должного лечения, травм, операций. Другие негативные последствия гипофункции ЩЖ – проблемы с сердечно-сосудистой системой. У больного замедляется сердечный ритм (брадикардия), развивается гипертоническая болезнь, метаболическая кардиомиопатия.
У ребенка на фоне гипотиреоза нарушается как физическое развитие, так и умственное: дети с врожденной патологией вялые, амимичные, страдают отеками. Запущенные формы переходят в карликовость и кретинизм.
Осложнения гипертиреоза схожи с гипофункцией:
- нарушение сердечного ритма – мерцательная аритмия, полностью исчезающая на фоне лечения;
- из-за недостатка кальция развивается остеопороз, кости становятся хрупкими;
- снижение остроты зрения за счет отечности тканей вокруг глазных яблок;
- дермопатия Грейвса – отечность и покраснение кожи стоп и голеней;
- тиреотоксический криз. Симптомы гипертиреоза усиливаются на фоне выраженной тахикардии, потливости и спутанности сознания. Состояние требует неотложной помощи;
- онкология. Увеличение лимфоузлов при наличии узловой гиперплазии ЩЖ может означать злокачественный процесс.
Признаки заболевания
Признаки увеличения щитовидной железы в тибетской медицине – это проявления сценария «жары» или «холода».
Вариант «жары» ассоциируется с возмущением доша Желчь: происходит активация нервной системы, сердечно-сосудистой системы, ускоряется обмен веществ. К гиперфункции ЩЖ присоединяется нарушение печени, репродуктивной функции.
Признаки гиперплазии по сценарию «холод» обусловлены возмущенной доша Слизь. «Холод» тормозит все процессы в организме, развивается симптоматика гипотиреоза. Метаболизм замедляется, проявляясь сонливостью, отеками, ухудшением памяти и умственных способностей.
Решающим фактором для развития зоба является возмущение конституции Ветер, отвечающей за эмоциональную сферу. При частых обидах, тревогах, раздражительности в горле образуется эмоциональный «ком» – спазм от невысказанных эмоций. Нарушается нормальный ток крови в области щитовидной железы, что и провоцирует развитие болезни.
Диагностика
Разрастание щитовидки с диффузными изменениями определяется после плана обследований:
- анализы на гормоны щитовидной железы;
- УЗИ органа для определения узлов;
- сцинтиграфия с контрастным веществом. Необходима для выявления «холодовых» узлов;
- КТ и МРТ. Дорогостоящие методы показаны в исключительных случаях – для уточнения спорных моментов;
- Биопсия тканей узлов. Помогает подтвердить или исключить онкологию.
Тибетская традиционная медицина проводит диагностику без химии и без иньекций.
В клинике «Наран» практикуются щадящие и эффективные методы диагностики:
- Опрос. Врач выясняет эмоциональный фон пациента, расспрашивает о его взаимоотношениях с близкими и друзьями, о мировосприятии. Подобные вопросы – возможность узнать преобладающую доша пациента.
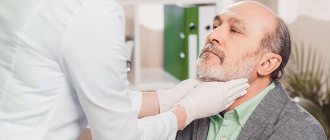
- Осмотр и пальпация. Восточный целитель прощупывает переднюю часть шеи, определяя размеры щитовидной железы. Также внимательно изучаются состояние кожи, ногтей, цвет языка и глазных яблок пациента. Все это поможет не только в правильной постановке диагноза, но и определит первопричину ухудшения здоровья.
- Пульсовая диагностика . Выявления нарушений в организме по пульсу – старинный и надежный метод восточной медицины. По характеру, амплитуде и частоте пульсовой волны врач определяет ведущую конституцию пациента и ее возмущенное состояние.
Классификация гиперплазии железы
Размеры щитовидной железы эндокринологами приводятся к 3-м степеням зоба:
- зоб отсутствует;
- гиперплазия присутствует, но визуально не отображается;
- размеры железы увеличены вплоть до изменения формы шеи.
Некоторые эндокринологи до сих пор пользуются старой системой классификации, где отмечается шесть степеней гиперплазии:
- нулевая степень, при которой ЩЖ при пальпации не прощупывается;
- первая степень, когда сама щитовидка не прощупывается, отмечается лишь при глотании гиперплазия перешейка щитовидной железы;
- вторая степень – вся щитовидка прощупывается при глотании;
- третья степень характеризуется легкой деформацией шеи из-за гиперплазии щитовидки;
- четвертая степень, при которой наблюдается сильная деформация шеи;
- последняя, пятая степень, когда разросшийся зоб сдавливает соседние органы и ткани вследствие своих огромных размеров.
Лечение
Западные врачи (аллопаты) часто начинают лечение с приема лекарств – высоких доз гормональных препаратов. Пожизненная заместительная терапия не оставляет пациенту шанса на полное выздоровление. При разрастании или воспалении узлов щитовидки показано хирургическое лечение. Терапия злокачественного процесса требует курс химиотерапии и облучения в необходимых дозах, подбираемых специалистом.
Тибетская медицина направлена на выявление основной причины. Восточные врачи в методиках лечения обходятся без таблеток и гормонов. Они подробно разбирают каждую проблему, находя решение даже для аутоиммунного тиреоидита. К хирургическим методам тибетская практика не обращается – лечение запущенных форм заболеваний проходит без операций.
Цены на услуги тибетской традиционной медицины зависят от сложности клинического случая и объема проводимых диагностических, лечебных мероприятий.
Основной (но далеко не полный) список терапевтических процедур, проводимых при гиперплазии тканей щитовидной железы:
- Коррекция питания и образа жизни. Ежедневный рацион питания подбирается в зависимости от возмущенной доша. Сценарий «жара» исключает острую, жирную, жареную пищу, приправы и соусы. Вариант «холода» связан с запретом мучного, сладкого. Тибетские врачи рекомендуют обогатить рацион клетчаткой (капуста, яблоки, морковь), морской капустой, луком, чесноком, имбирем, чтобы сбалансировать работу ЩЖ.
- Фитотерапия. Препараты подбираются индивидуально, преследуя одну цель – стабилизацию возмущенной конституции. В лечебный фитосбор входят следующие компоненты: нашатырь, мумие, корица, лечебные соли, костус, софора, имбирь, тмин, миробалан, хебула, – все они помогают нормализовать биохимические реакции организма, укрепляют иммунитет, устраняют воспалительные очаги.
- Иглорефлексотерапия – старинная методика введения игл в биоактивные точки на коже помогает устранить энергетический дисбаланс, снимает отечность и воспаление.
- Моксотерапия. Дым полынной сигары стабилизирует энергетические меридианы, борясь с болезнями «жары» и «холода».
- Точечный массаж – надавливание пальцами на биоактивные точки действуют подобно иглотерапии.
Комплексный, многоступенчатый и профессиональный подход тибетских целителей к болезни поможет справиться с проблемами щитовидной железы раз и навсегда.
Лечение гиперплазии
Назначение схемы лечения подбирается после детальной диагностики и выяснения причины заболевания. Что отличает гиперплазию щитовидной железы от других заболеваний? Прежде всего, лечение консервативными способами, без применения оперативного вмешательства. При небольших или средних увеличениях щитовидки назначают прием гормональных препаратов в форме таблеток.
Лечение гормонами при гипертрофии железы компенсирует недостаток гормонов в организме. Если удается восстановить нормальную естественную выработку гормонов щитовидки, то рост железы прекращается и постепенно объем железы приходит в норму. При невозможности достижения желаемого эффекта заместительной терапией проводят удаление щитовидки оперативным способом.
Оперативно удаляют щитовидку также в случае значительного увеличения, когда она начинает сдавливать трахею и пищевод и вызывает затруднения в дыхании и глотании. Если рентгеновские снимки и компьютерная томография отдела шеи показывают такое сдавливание органов, сомнений в оперативном вмешательстве не остается.
Следующая причина оперативного удаления щитовидки – злокачественные новообразования. Одно из двадцати новообразований щитовидки – злокачественное.
Хотя показаний к операции при косметическом дефекте нет, некоторые пациенты все же требуют тиреоидэктомии для устранения видимого эффекта гиперплазии.
Аденоматозная гиперплазия щитовидки
Иногда в качестве лечения применяется изотоп радиоактивного йода, позволяющий отслеживать ростовые процессы в щитовидке. Такой способ позволяет уменьшить объем железы. Обязательным условием после введения радиоактивного йода является прием синтетических лекарственных средств с содержанием тиреоидных гормонов.
Когда размер железы удается снизить без применения гормональной терапии и, тем более, оперативного вмешательства, ограничиваются коррекцией диеты с включением морепродуктов, йодсодержащих продуктов питания.
Отметим, что схема лечения при гиперплазии правой доли щитовидной железы не отличается увеличения во всей железе или другой доле.
Случай из практики
В клинику “Наран” в городе Москва обратилась женщина 50 лет с диффузным увеличением щитовидной железы. Ольга Сергеевна жаловалась на учащенное сердцебиение , потливость , затрудненное глотание, плохой сон. По данным ультразвукового исследования объем щитовидной железы составлял 36 см³ (при норме 18 см³), по данным анализов гормоны были в норме. Из беседы с пациенткой выяснилось, что на развитие заболевания повлиял сильный стресс. Ольга Сергеевна человек эмоциональный, легковозбудимый. Врач тибетской медицины установил у женщины расстройство конституции “Ветер” и назначил соответствующий комплекс лечения. В комплексное лечение входило прием фитопрепаратов , точечный массаж, иглорефлексотерапия, моксотерапия. На фоне лечения самочувствие женщины значительно улучшилось — восстановился сон, прошла потливость и учащенное сердцебиение, ушло ощущение кома в горле. Через три месяца после комплексного лечения ей был назначен повторный курс тибетских фитопрепаратов. После двух курсов лечения на контрольном УЗИ объем щитовидной железы уменьшился до 19 см³. Ольге Сергеевне был рекомендован курс лечения через 6 месяцев для закрепления эффекта.
Вопросы
- Может ли щитовидка уменьшится после увеличения?
Увеличение размеров щитовидной железы говорит о развитии патологических процессов в ней. При проведении адекватной терапии размеры щитовидной уменьшаются. При обнаружении в щитовидной железе любых отклонений от нормы необходима консультация специалиста. - Опасно ли увеличение щитовидной железы?
Щитовидная железа имеет ключевую роль в функционировании всего организма, так как продуцирует жизненно важные гормоны. Увеличение щитовидной железы приводит к развитию серьезных заболеваний , в тяжелых случаях может привести к летальному исходу. - Как распознать увеличение щитовидной железы?
Увеличение щитовидной железы можно распознать по характерной симптоматике, по внешнему виду, по данным диагностики ( УЗИ щитовидной железы, КТ, МРТ щитовидной железы , анализы на гормоны ЩЖ). Врачи тибетской медицины могут распознать признаки патологии щитовидной железы на этапе пульсовой диагностики.
Список литературы
- Тибетская медицина: Большая энциклопедия / Светлана Чойжинимаева. — Москва: Эксмо, 2015. — 384 с. — (Российская медицинская библиотека). ISBN 978-5-699-79532-1.
- «Выбираем витамины». — Иозефович О.В., Рулева А.А., Харит С.М. — Вопросы современной педиатрии — 2010.
- Haglund MM, Moore AJ, Marsh H, Uttley D. Outcome after repeat lumbar microdiscectomy. // Br J Neurosurg. – 1995 – V. 9 – P.487–95.
- Вкусное питание. Тибетская врачебная наука об искусстве еды / Светлана Чойжинимаева. — Москва: Аргументы недели, 2021. — 320 с. ISBN 978-5-9908777-0-2.
- Записки врача тибетской медицины / Светлана Чойжинимаева. — Москва: Аргументы недели, 2021. — 160 с. — ISBN 978-5-6040607-2-8.
- McGirt MJ, Ambrossi GL, Datoo G, Sciubba DM et al. Recurrent disc herniation and long–term back pain after primary lumbar discectomy: review of outcomes reported for limited versus aggressive disc removal. // Neurosurgery. – 2009 – V.64 – P.338–45.
- «Физиологические основы питания». Зинчук В.В. — Журнал Гродненского государственного медицинского университета — 2014.