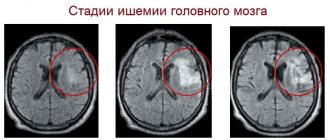
Стадии развития заболевания
Патогенез абсцесса головного мозга предусматривает четыре стадии его развития:
- Раннее воспаление мозга (1-3 сутки). У пациента наблюдается развитие энцефалита — ограниченного воспаления тканей мозга. Важно то, что на этой стадии обратить заболевание еще вполне реально. Воспалительный процесс может закончиться спонтанно или по окончанию антибактериальной терапии.
- Поздняя стадия (4-9 сутки). Эта стадия наступает в случае ослабленных защитных функций организма больного либо из-за неправильно выбранной тактики лечения. Поэтому воспаление начинает прогрессировать — полость, заполненная гноем, начинает увеличиваться в размерах.
- Ранняя инкапсуляция (10-13 сутки). Для этой стадии воспаления характерен некроз центральной части мозга, а также формирование капсулы, ограничивающей дальнейшее распространение гноя.
- Поздняя инкапсуляция (начиная с 14 дня). Начиная со второй недели после активизации воспалительного процесса у больного диагностируется четкая коллагеновая капсула, заполненная гноем и окруженная зоной глиоза. Дальнейшее развитие воспаления зависит от реактивности организма больного, вирулентности флоры, правильного лечения. Зачастую на этой стадии наблюдается увеличение в объемах гнойного содержания и образование новых очагов воспаления.
Виды заболевания
Чаще всего в клинике случаются контактные абсцессы, вызванные отитами, мастоидитами, гноением в полостях носа, оболочках мозга, глазнице или костях черепа.
- Отогенный. Возникает в большинстве случаев. Абсцессом чаще осложняются хронические гнойные отиты, нежели острый процесс. В случае отита инфекция попадает в мозг из височной кости через пещерные пазухи и крышу барабанной полости в среднюю ямку черепа, в результате чего и возникает воспаление мозга в височной доли мозга. Инфекция отогенного происхождения может проникать и в заднюю черепную ямку, проходя лабиринт, а затем сигмовидную пазуху, из-за чего и возникает абсцесс мозжечка.
- Риногенный. Зачастую сосредоточен в лобных частях мозга. Сначала он обусловлен местным пахименингитом, после чего переходит в стадию слипчивого ограниченного менингита и в конечном итоге этот процесс завершается образованием в ткани мозга ограниченного гнойного энцефалита. Очень редко случается такое, что риногенные и отогенные виды заболевания проявляются гематогенно в результате синусов, тромбоза вен или септического артериита. В этом случае абсцессы сконцентрированы глубоко в мозге.
- Травматический. Зачастую возникают в ходе открытой травмы черепа. Если повреждена твёрдая мозговая оболочка, то инфекция попадает в ткань мозга через периваскулярные щели. Если в мозг попадает инородное тело, то инфекция проникает вместе с ним. В наше время травматические абсцессы достигают 15% от всех возможных видов этого заболевания.
- Метастатический. Часто случаются в результате таких заболеваний лёгких, как эмпиема плевры, пневмония (воспаление лёгких) или бронхоэктазы. Такие абсцессы сопровождаются проникновением в мозг инфекции септической эмболией. Около 30% заболеваний метастатическим абсцессом являются множественными и образуются в глубинных отделах белого вещества головного мозга.
Общемозговые симптомы
Общемозговые симптомы возникают из-за резких скачков внутричерепного давления. Самым частым симптомом патологии считается головная боль, сопровождающаяся рвотой. У пациента могут возникнуть проблемы со зрением: нередко на фоне абсцесса развивается неврит зрительного нерва, а на глазном дне появляются застойные диски. В клинической картине болезни также присутствуют психические расстройства, заторможенность мыслительных процессов, вялость, слабость, апатичность. В случае внутричерепной гипертонии могут возникать эпилептические припадки. У большинства пациентов наблюдается также постоянная сонливость, а в наиболее тяжелых случаях может возникнуть кома.
Симптомы
Как уже было сказано выше, жалобы пациентов при данном заболевании часто соответствуют клинике любогообъемного образования. Человека может беспокоить широкий спектр симптомов, начиная от болезненных ощущений в области головы, и заканчивая судорогами. Во многом проявления болезни зависят от ее локализации.
Рассмотрим подробнее, какие жалобы возникают на различных этапах патологии.
Начало болезни обычно характеризуется общеинтоксикационным и общемозговым синдромами. У человека поднимается температура, возникает озноб, слабость и быстрая утомляемость. Пациентов беспокоят сильнейшая головная боль, головокружение, тошнота, рвота, могут случаться обмороки. На данном этапе заболевания гнойная полость еще не сформировалась, поэтому изменения являются обратимыми. Если же возбудитель обладает высокой вирулентностью, происходит расплавление ткани мозга, образование полости со скоплением гноя, которое со временем обрастает капсулой. Через 5-6 недель, когда процесс формированияабсцесса головного мозга завершится, состояние пациента нередко улучшается.
Частые головные боли
В дальнейшем постепенно нарастает очаговая неврологическая симптоматика. По жалобам, возникающим в данную стадию, можно предположить локализацию патологического процесса. Клиника бывает похожей на инсульт (если парализована левая половина тела – патологический очаг в правом полушарии и наоборот) или объемное образование затылочной доли (нарушение зрения).
Течение абсцесса головного мозга
Что касается течения заболевания, то оно зачастую имеет очень бурное и острое начало, для которого характерны очаговые и гипертензионные проявления. Воспалительный процесс практически всегда развивается на фоне повышенной температуры. В редких случаях начало заболевания может быть менее выраженным и напоминать собой клиническую картину менингита. Однако с минимальными симптомами и нормальной температурой первая стадия заболевания протекает крайне редко.
Через 5-30 дней заболевание переходит в следующую, латентную, стадию, для которой характерно или полное отсутствие каких-либо симптомов, или же минимально выраженные признаки заболевания. Больной может жаловаться на сильную и регулярную головную боль, психическую заторможенность и рвоту. Продолжительность этой стадии вариативная: у одних больных она длится пару дней, тогда как у других — несколько лет. Затем из-за влияния какого-либо фактора (например, инфекции) данная стадия заканчивается и у больного начинают активно прогрессировать симптомы заболевания. Наиболее тяжелым и опасным для жизни последствием абсцесса головного мозга считается его прорыв, который обычно приводит к смерти.
Симптоматика
Любые дегенеративные процессы в головном мозге вызывают схожие симптомы и признаки, особенно на начальных этапах возникновения. На первых стадиях больного могут беспокоить только головные боли и головокружения. Далее происходят приступы, схожие с эпилептическим синдромом. При разрастании очага появляются симптомы онкологического или доброкачественного образования. Так как сопредельные ткани подвержены смещению и сдавливанию, происходит угнетение сознания и когнитивных способностей. Со временем признаки усиливаются и дополняются все новыми и новыми симптомами.
Диагностика абсцесса головного мозга
Своевременная комплексная диагностика абсцесса головного мозга имеет важное значение в его дальнейшем лечении. Для постановки диагноза врач-невролог использует данные анамнеза и результаты осмотра пациента, а также сведения, полученные во время инструментальных и лабораторных исследований. Для диагностирования заболевания применяются следующие методики:
- Общий анализ крови. О заболевании обычно свидетельствуют такие результаты анализа, как увеличение СОЭ и выраженный лейкоцитоз. На стадии формирования капсулы вокруг абсцесса в крови пациента наблюдается нормальное или немного повышенное количество лейкоцитов.
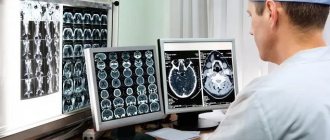
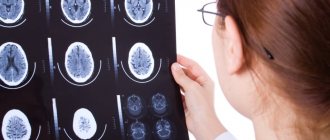
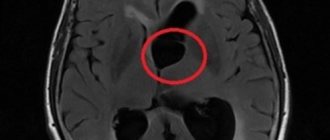
- Компьютерная томография. Точность обнаружения абсцесса с помощью этой методики зависит от стадии патологии. На ранних стадиях абсцесс обнаружить весьма сложно. На стадии энцефалита КТ может выявить зону сниженной плотности, имеющую неравномерную форму. На этой стадии контрастное вещество накапливается неравномерно — зачастую только в периферических отделах. Гораздо точнее можно диагностировать болезнь на позднем этапе развития энцефалита.
- Магнитно-резонансная томография. Это более точный и эффективный метод диагностирования абсцесса, который позволяет выявить его на ранней стадии. Поскольку методика считается наиболее информативной, по ее результатам могут назначить лечение даже без бактериологических анализов.
- Эхоэнцефалоскопия. Этот диагностический метод обычно назначают, если по каким-то причинам МРТ и КТ выполнить невозможно. С помощью данного исследования можно обнаружить смещение структур мозга, что свидетельствует о сдавливании абсцессом его тканей.
- Бактериологическое исследование. Данная методика предусматривает взятие пункции гноя из абсцесса для его исследования. Детальное исследование гноя помогает установить возбудителя воспаления, что затем позволяет подобрать наиболее подходящую тактику медикаментозной терапии.
- Рентгенография черепа. Эту методику используют для того, чтобы обнаружить очаг инфекции, который спровоцировал абсцесс.
- Краниография. Назначается для обнаружения симптомов внутричерепной гипертензии.
Причины
Данный патологический процесс всегда вторичен, т.е. является осложнением другого заболевания, а не первичным очагом. Инфекция может попасть в полость черепа несколькими способами:
- С током крови.
- В результате распространения инфекции из гайморовых пазух, внутреннего уха и т.д.
- Вследствие открытого черепно-мозгового ранения.
- Из-за заражения раны после оперативного вмешательства.
В первом случае местом развития патологии наиболее часто служат органы дыхательной системы или сердце (бактериальный эндокардит, эмпиема плевры и т.д.). Инфекция проникает в главный орган нервной системы с помощью тромба, который отрывается от стенки сосуда в месте первичного воспаления. Далее бактерии оседают в мелких сосудах мозга и начинают поражать здоровые клетки и ткани.
При фронтите, гайморите и синусите патологический процесс может распространиться двумя путями: через синусы и вены твердой оболочки мозга или же непосредственно сквозь нее. При втором варианте воспаление сначала развивается в мозговых оболочках, а потом переходит на прилегающие к ним ткани.
Абсцесс мозга при черепно-мозговой травме связан с прямым попаданием бактерий в черепную коробку в результате нарушения ее целостности. Количество таких случаев в мирное время достигает лишь 10-15% от общего числа заболеваемости данной патологией. После нейрохирургических операций очаговое скопление гноя в тканях мозга возникает только у людей с низким иммунитетом или у тяжелых пациентов.
Что касается возбудителей, которые служат причиной развития такой патологии, то наиболее часто посевы указывают на наличие следующих микроорганизмов:
- Стрептококки.
- Стафилококки.
- Протеи.
- Аспергиллы.
- Бактериоиды.
Однако выделение возбудителя не всегда является успешным. Так в 20-25% случаев содержимое абсцесса при посеве остается стерильным.
Важно! Для того, чтобы развилась такая патология всегда необходимо наличие двух факторов: высокая вирулентность (способность заражать) инфекционного агента и снижение защитных сил организма.
Дифференциальная диагностика абсцесса головного мозга
Поскольку симптомы абсцесса головного мозга в своем большинстве не являются специфическими, дифференциальная диагностика играет большую роль. Если у врача появляются сомнения во время постановки диагноза, он может назначить МР- спектроскопию. Данная методика проводится для того, чтобы дифференцировать абсцесс головного мозга от опухолей полушарий мозга. Основана она на разном содержании лактата и аминокислот в опухолях и гнойном скоплении.
Что касается других методик диагностики, то они считаются менее информативными. Например, такие признаки, как увеличение С-реактивного белка в крови, озноб, увеличение СОЭ, лейкоцитоз могут свидетельствовать о самых разных воспалительных процессах. Посевы крови при абсцессе зачастую оказываются стерильными.
Клиническая картина
Клиническая картина зависит от места локализации абсцесса и его размера, стадии развития патологического процесса, реакции окружающих тканей. В течение заболевания имеется 4 стадии: начальная, латентная, явная и терминальная.
Начальная стадия продолжается от одной до двух недель и называется энцефалической стадией абсцесса мозга. Для неё характерны такие симптомы, как вялость, высокая температура тела, головная боль, тошнота и рвота.
Продолжительность латентной стадии в среднем 2 недели. Она характеризуется 4-мя группами симптомов.
К первой группе относится проявления, которые характерны для нагноительных процессов: отсутствие аппетита, вялость, задержка стула, неприятный запах изо рта, истощение, «обложенность» языка, изменения в составе крови, характерные для воспалительного процесса.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону или воспользуйтесь формой обратной связи
Записаться
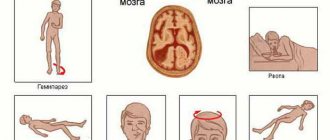
Ко второй группе относятся общемозговые симптомы: головная боль, брадикардия (снижение частоты сердечных сокращений ниже 60 ударов), ригидность затылочных мышц, положительные симптомы Кернига и Брудзинского.
В третьей группе представлены симптомы нарушения деятельности проводниковых систем и подкорковых ядер: гемипарезы (парез одной половины тела) и гемипараличи, парез лицевого нерва по центральному типу, судорожные припадки, парез глазодвигательного нерва, пирамидные симптомы (Бабинского, Оппегейма и т.д.).
Четвертая группа симптомов очень важна для определения локализации процесса и отражает гнёздную симптоматику. Если у праворуких пациентов появляется амнестическая и сенсорная афазия (расстройство речи), то это свидетельствует о том, что абсцесс локализуется в области левой височной доли мозга. Если у больных отмечается атаксия (нарушение координации движений) и головокружения, то вероятнее всего абсцесс располагается в правой височной доле и распространяется на проводящий путь, который связывает правую височную долю и левый мозжечок. Также могут отмечаться психические расстройства эмоционального и личностного характера, которые проявляются эйфорией или депрессивным состоянием, отсутствием критического отношения к своей болезни, психомоторным возбуждением, негативизмом (противостояние и противоречие другим людям). При поражении правой височной доли важным признаком является нарушение полей зрения – гемианосмия, с выпадением одноименных половин зрения каждого глаза.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
При абсцессе мозжечка наблюдается снижение тонуса мышц с пораженной стороны. Основным признаком является атаксия, которую обычно обнаруживают при ходьбе и выполнении координационных проб (пальце-пальцевая, пальценосовая, адиадохокинез (неспособность выполнять быстрые, чередующиеся движения), исследование в позе Ромберга). Характерными являются падения и промахивания со стороны пораженного мозжечка. Очень показательным является нистагм (непроизвольное движение глазных яблок), направленный вверх и в обе стороны, нередко множественный.
При исследовании крови выявляется умеренный нейтрофильный лейкоцитоз, увеличенное СОЭ. При неосложненном абсцессе цереброспинальная жидкость вытекает под большим давлением. Чаще всего она бывает светлой и имеет умеренный сдвиг: незначительный плеоцитоз (увеличение числа клеток) до уровня 100-200 клеток в 1 мкл. и умеренное повышение белка. В случае прорыва абсцесса в субарахноидальное пространство спинномозговая жидкость становится гнойной. При абсцессе мозжечка при взятии спинномозговой пункции жидкость нужно выпускать медленно и небольшими порциями, чтобы избежать вклинивания ствола мозга в затылочное отверстие.
На терминальной стадии развития заболевания проявляют себя дислокационные симптомы: анизокория (неравные размеры зрачков), ограничение взора, нарушение ритмичности дыхания, потеря сознания. Продолжительность этой стадии абсцесса мозга и мозжечка составляет несколько дней и заканчивается смертью пациента. При этом наблюдается нарастающий отёк мозга, паралич центров, имеющих жизненно важное значение, или прорыв абсцесса в желудочки мозга. Довольно редко прорыв абсцесса в желудочки мозга и гнойный вентрикулит (воспаление желудочков мозга) заканчиваются благоприятным исходом.
Лечение абсцесса головного мозга
Лечение абсцесса головного мозга обычно предусматривает как медикаментозную терапию, так и оперативное вмешательство. Выбор наиболее оптимальной тактики лечения врачи производят на основании результатов диагностики болезни, а также общего состояния здоровья больного. Учитывают также стадию заболевания. Например, на ранних стадиях образования абсцесса можно обойтись консервативным лечением. Если же абсцесс уже сформировался, а вокруг него образовалась плотная капсула, без нейрохирургического вмешательства не обойтись.
- Медикаментозное лечение
- Хирургическое лечение
Медикаментозное лечение абсцесса головного мозга предусматривает назначение антибиотиков, противоотечных и противосудорожных препаратов. Поскольку воспалительный процесс провоцируют бактерии, терапия заболевания обязательно предусматривает их уничтожение. Наиболее стандартной и часто используемой схемой лечения абсцесса головного мозга в течение десятилетий считалось сочетание пенициллина и хлорамфеникола.
Пенициллин назначали для лечения заболевания, поскольку он способен уничтожать стрептококки и большинство других бактерий, которые могут спровоцировать абсцесс головного мозга. Хлорамфеникол применяли из-за его способности легко растворяться в жировой ткани и уничтожать анаэробные бактерии.
Сегодня данную схему врачи немного корректируют. Например, вместо пенициллина назначают цефотаксим, а вместо хлорамфеникола — метронидазол. Обычно антибактериальную терапию врач назначает за несколько недель до проведения операции. Длительность приема антибиотиков может составлять около 6-8 недель.
Пациентам, у которых абсцесс головного мозга возникает на фоне иммунодефицита, назначают также амфоретицин. Если абсцесс исчез, пациент должен будет пройти курс флуконазола в течение десяти недель. В схеме лечения пациентов с ВИЧ обычно присутствуют такие препараты, как сульфадиазин и пириметамин.
Большое значение в лечении заболевания имеет корректное определение возбудителя инфекции с помощью антибиотикограммы. Однако бывают случаи, когда посев оказывается совершенно стерильным. Поэтому в таких ситуациях назначается эмпирическая антибактериальная терапия.
Помимо антибиотиков назначаются также препараты, которые помогают уменьшить отек. Например, с этой целью применяются глюкокортикоиды. Однако назначение этих препаратов показано только в случае положительного результата от антибактериальной терапии. Они могут уменьшить выраженность абсцесса головного мозга и обратить развитие вокруг него капсулы. Однако возможен и обратный эффект, когда глюкокортикоиды активизируют распространение воспаления за границы очага. Для устранения судорожных проявлений назначают обычно фенитоин.
Если абсцесс головного мозга диагностирован на поздних стадиях, а вокруг него уже успела сформироваться плотная капсула, обойтись без операции невозможно. Для лечения заболевания чаще всего применяют пункционную аспирацию и удаление абсцесса.
Что касается пункционной аспирации, то ее целесообразно назначать на ранних стадиях патологии. При этом одновременно должна проводиться антибактериальная терапия. Показаниями для этой процедуры могут стать также множественные абсцессы, глубокое расположение абсцесса, стадия церебрита и стабильное неврологическое состояние пациента. Для того, чтобы процедура была выполнена максимально точно, врач прибегает к стереотаксической биопсии и интраоперационному УЗИ.
У пункционной аспирации есть один важный недостаток — в большинстве случаев после ее проведения может потребоваться повторная процедура. В сложных случаях назначается полное удаление абсцесса. Эту методику также назначают, если хотят избежать возможного рецидива заболевания. Удалять абсцесс целесообразно при следующих показаниях: если антибактериальная терапия или пункционная аспирации не оказались эффективными, при поверхностном абсцессе и хорошо сформированной вокруг него капсуле.
Если у больного во время диагностики были обнаружены множественные абсцессы, в таком случае для начала нужно дренировать очаг воспаления, чтобы исключить прорыв гноя в желудочковую систему мозга. В случае нарастания неврологических расстройств или отсутствии положительной динамики при МРТ и КТ, может быть назначена повторная операция.
Лечебные мероприятия
На предкапсульной стадии, а также при небольшом диаметре внутримозгового «пузыря» (до трех сантиметров) проводится традиционное лечение, основанное на приеме антибиотических средств. Когда определить характер микроорганизмов затруднительно, рекомендуется пройти забор гнойной субстанции на биофизическое исследование. Далее назначаются специфические антибактериальные лекарственные препараты.
Глубинные поражения, разрастающиеся, а также расположенные в непосредственной близости от желудочков мозга – прямое показание к экстренному хирургическому вмешательству. Пораженные участки подлежат немедленному изъятию, так как попадание гнойной жидкости в желудочки чревато последующим смертельным исходом для пациента. Если причиной болезни выступают грибки, также рекомендуется хирургическое лечение.
Оперативное лечение полностью противопоказано в случаях, когда новообразование расположено в жизненно-важных отделах органа:
- участок, отвечающий за зрительную функцию;
- мозговой ствол;
- ядра под корковой оболочкой.
В данном случае проводится малотравматичное пункционное проникновение, когда полость вскрывается, содержимое опорожняется, внутренняя область очищается стерилизующими растворами, заполняется антибактериальными средствами. Данная процедура может быть проведена неоднократно через установленный катетер. Частичная операция не требует введения пациента в медикаментозный сон, достаточно местного обезболивания. Противопоказанием к любому оперативному лечению выступает крайне тяжелое состояние человека, шок или коматозная потеря сознания. Если заболевание имеет масштабные размеры и множественные очаги воспаления, дренирование необходимо начать с самых опасных участков, которые грозят последующими критическими осложнениями, а также с самых крупных капсул.
Прогноз при абсцессе головного мозга
Исход заболевания зависит от того, удалось ли врачу выявить возбудитель абсцесса из посева. Сделать это крайне важно, поскольку тогда можно будет определить чувствительность бактерий к антибиотикам и подобрать наиболее подходящую схему терапии. Прогноз для здоровья больного при абсцессе головного мозга зависит также и от количества гнойных скоплений, состояния здоровья пациента, правильно подобранной тактики лечения.
Риск различных осложнений при абсцессе головного мозга очень высокий. А именно, около 10% всех случаев заболевания заканчиваются смертью, а 50% — инвалидностью. К тому же, у большинства пациентов после окончания лечения может появиться эпилептический синдром — состояние, для которого характерно возникновение эпилептических приступов.
Менее благоприятные прогнозы врачи дают пациентам, у которых была обнаружена субдуральная эмпиема. В этом случае у больного отсутствует четкая граница гнойного очага из-за высокой активности возбудителя инфекции или недостаточной сопротивляемости ему организма. Летальные случаи при субдуральных эмпиемах достигают 50%.
Наиболее опасной формой абсцесса головного мозга считается грибковая эмпиема, которая сопровождается иммунодефицитом. Такое заболевание практически не лечится, а количество смертельных исходов при нем составляет около 95%. В свою очередь эпидуральные эмпиемы имеют более благоприятный прогноз и практически никогда не сопровождаются осложнениями.
Патогенез: как развивается процесс?
Развитие заболевания складывается из отдельных 4 этапов, или стадий:
- Первый этап – ранняя инфильтрация. В течение первых 3 суток после попадания болезнетворного агента формируется слабо отграниченный диффузный очаг воспаления с деструкцией мозговой ткани и отечностью вокруг.
- Второй этап – поздний церебрит. Центр очагового воспаления на 4-9 день претерпевает нагноение и некротизацию, что сопровождается образованием полости. Полость заполняет полужидкий гнойный экссудат. По внешней части скапливаются фибропласты.
- Третья стадия – зарождение глиозной капсулы. С 10-13 суток начинается закладываться защитная капсула абсцесса. Так, отмечается интенсификация роста слоя фибропластов, окаймленного ободком неоваскуляризации. Вместе с этим отмечается реактивный астрорцитоз.
- Последний этап (4 ст.) – окончательное формирование капсулы. Капсулярная составляющая вокруг заполненной гнойной полости полноценно уплотняется (в этом принимает участие реактивный коллаген). Некротический фокус приобретает четкие очертания.
Дальнейшие процессы на последнем этапе зависят от вирулентности болезнетворной флоры, пути распространения, иммунного статуса пациента, уровня гипоксии пораженных мозговых структур. Правильность диагностических и лечебных мероприятий не в меньшей мере повлияет на степень прогрессии АГМ. Регрессировать болезнь самостоятельно, как правило, не может. Без адекватной терапии в подавляющем большинстве внутренний объем абсцесса увеличивается, не исключается и появление новых по периферии капсулы инфицированных участков.
Профилактика абсцесса головного мозга
Каких-либо действенных методов предотвращения абсцесса головного мозга не существует. Тем не менее, с помощью нескольких профилактических мероприятий можно в разы снизить риск заболевания. В частности, в случае черепно-мозговой травмы больной должен получить адекватную хирургическую помощь.
Предотвратить заболевание поможет также своевременное устранение очагов инфекции (пневмонии, фурункулов), лечение гнойных процессов во внутреннем и среднем ухе, а также придаточных пазухах носа. Большое значение в профилактике абсцесса головного мозга играет также полноценное питание.
Лечение
Терапия заболевания должна быть комплексной. Чаще всего прибегают к хирургическому вмешательству в сочетании с адекватной комбинированной антибактериальной терапии. Антибактериальная терапия может продолжаться несколько недель. В последующем необходим длительный период реабилитации. В зависимости от полученного неврологического дефекта следует прибегать к нейропротективной терапии, массажу, ЛФК, иногда, при формировании симптоматической эпилепсии, необходим подбор противоэпилептических препаратов.