Терапевт
Бережко
Ольга Игоревна
Стаж 35 лет
Врач общей практики высшей категории, член Российского научного медицинского общества терапевтов
Записаться на прием
Васкулитом называют группу заболеваний сосудов, которые характеризуются развитием воспалительного процесса и последующим некрозом сосудистых стенок. Болезнь еще называют артериитом или ангиитом. В ходе развития болезни происходит существенное ухудшение кровообращения. Патология может затрагивать артерии, вены, капилляры, венулы и артериолы.
Что такое васкулит?
Васкулиты — группа заболеваний, характеризующаяся развитием воспаления стенок кровеносных сосудов. Это воспаление начинается из-за нарушения иммунной реакции. Причиной может быть перенесённая инфекция, аллергия. Воспаление может затрагивать мелкие, средние, крупные сосуды. Из-за него нарушается кровообращение и кровоснабжение отдельных органов, что может стать причиной развития осложнений. Без лечения васкулита начинается некроз стенок сосудов (гибель их тканей), кровотечения, ишемия (нарушение кровотока). Заболеть васкулитом может и ребёнок, и взрослый. Заболевание может быть первичным (когда воспаление стенок сосудов — это единственное проявление без видимой причины) или вторичным. При вторичном васкулите стенки сосудов воспаляются из-за других заболеваний (инфекционных, онкологических, ревматических).
Виды и классификация васкулита
Васкулит делится по типам на:
- первичный;
- вторичный;
- системный.
В первом случае речь идет о самостоятельном и пока еще только начинающемся заболевании. Второй вид может появиться при других патологиях, например, опухолях. Он же может возникнуть в качестве реакции на инфекцию. Системный васкулит может протекать по-разному. Он приводит к воспалению сосудов и поражению их стенок, не исключается некроз тканей. При отсутствии должного лечения обычно возникают осложнения, вплоть до летального исхода.
На основании калибра поражаемых сосудов была выделена классификация васкулита. Он может быть в форме:
- артериита (затрагивает крупные сосуды);
- флебит (поражает стенки вен);
- артериолит (воспаляет артерии и артериолы);
- капиллярит (затрагивает капилляры).
Также в отдельную категорию выделяют васкулопатию, которая характеризуется отсутствием четких признаков воспаления и инфильтрации сосудистых стенок.
Степень поражения сосудов может быть легкой, среднетяжелой и тяжелой.
Патогенез васкулита
Васкулит развивается из-за сбоя иммунных механизмов, но точные причины заболевания не выявлены. Основная гипотеза предполагает, что природа болезни — мультиэтиологическая, связанная со многими факторами. К ним относят:
- острые или хронические бактериальные или вирусные инфекции;
- аллергия. Сильная аллергическая реакция на компоненты лекарств или продукты питания может вызывать иммунный сбой;
- осложнение вакцинации. Если после прививки иммунная реакция оказывается нарушенной, возможно появление васкулита. Такие осложнения встречаются очень редко;
- сильное или длительное действие стресса, переохлаждения или перегрева, травм.
Под действием этих факторов начинается выработка патогенных иммунных комплексов. В норме они атакуют возбудителя болезни, но из-за иммунного сбоя атака направлена на клетки организма. Иммунные комплексы фиксируются на стенках сосудов, повреждают их и провоцируют воспаление.
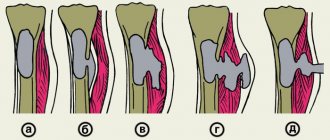
Рисунок 1. Разница между здоровым сосудом и поражённым васкулитом. Источник: sl.smithhealthcentre.com
Уртикарный васкулит: современный подход к диагностике и лечению
Уртикарный васкулит/ангиит (УВ) — заболевание кожи, характеризующееся появлением волдырей с гистологическими особенностями лейкоцитокластического васкулита, сохраняющихся более 24 ч и часто разрешающихся с сохранением остаточных явлений [1]. Точная распространенность заболевания в России и в мире неизвестна [2]. Среди больных хронической крапивницей частота встречаемости УВ составляет 5–20% [3–6]. Патогенез заболевания опосредован формированием и отложением иммунных комплексов в стенках сосудов, активацией системы комплемента и дегрануляцией тучных клеток из-за действия анафилотоксинов С3а и С5а. Встречается нормокомплементарная и гипокомплементарная формы УВ, а также редкий синдром гипокомплементарного УВ, который расценивается как вариант системной красной волчанки [2, 7]. У пациентов с гипокомплементемией заболевание обычно протекает более тяжело [8]. Все формы УВ, особенно гипокомплементарные, могут сопровождаться системными симптомами (например, ангиоотеками, болью в животе, суставах и груди, увеитом, феноменом Рейно, симптомами, возникающими в результате поражения легких и почек, и др.) [7, 9].
Клинические проявления
К классическим проявлениям УВ относятся волдыри (рис. 1), которые сопровождаются жжением, болью, напряжением и, реже, зудом и сохраняются более 24 ч (как правило, 3–5 дней, что можно подтвердить, обведя высыпания ручкой или маркером и последующим наблюдением). Ангиоотек (соответствует вовлечению глубоких сосудов кожи) возникает примерно у 42% пациентов [10], чаще — у больных синдромом гипокомплементарного УВ [11]. Гигантские уртикарии (> 10 см) появляются реже, чем при крапивнице.
Высыпания локализуются на любых областях тела, но чаще на подверженных сдавлению участках кожи. Разрешаясь, они оставляют после себя остаточную гиперпигментацию, которая лучше определяется с помощью диаскопии или дерматоскопии.
К системным симптомам относятся лихорадка, недомогание и миалгия. Возможно вовлечение определенных органов: лимфоузлов, печени, селезенки, почек, желудочно-кишечного и дыхательного трактов, глаз, центральной нервной системы, периферических нервов и сердца (табл.).
Поражение суставов при УВ встречается чаще, чем поражение других органов; появляется у половины пациентов с УВ [10] преимущественно в виде мигрирующей и преходящей периферической артралгии в области любых суставов, у 50% пациентов с синдромом гипокомлементарного УВ [15] — в виде выраженного артрита, который нехарактерен для нормокомплементарного УВ. Вовлечение почек обычно проявляется в виде протеинурии и микроскопической гематурии, определяется как гломерулонефрит и интерстициальный нефрит, возникает у 20–30% пациентов с гипокомплементемией [10]. Хроническая обструктивная болезнь легких и бронхиальная астма возникают у 17–20% пациентов с синдромом гипокомплементарного УВ и у 5% — с нормокомплементарным УВ [10]. К возможным желудочно-кишечным симптомам относятся тошнота, абдоминальная боль, рвота и диарея, которые наблюдаются у 17–30% пациентов с УВ [15]. Офтальмологические осложнения бывают у 10% пациентов с УВ и у 30% пациентов с синдромом гипокомплементарного УВ. Как правило, это конъюнктивит, эписклерит, ирит или увеит [16].
Диагностика
Обследование пациентов с УВ состоит из сбора анамнеза, физикального осмотра, лабораторных исследований и дополнительных консультаций специалистов при необходимости (ревматолога, нефролога, пульмонолога, кардиолога, офтальмолога и невролога). Важно выявить системные симптомы. Для этого, например, при подозрении на поражение дыхательного тракта, проводят рентгенографию грудной клетки, функциональные легочные тесты и/или бронхоальвеолярный лаваж.
Лабораторные исследования могут включать измерение уровня антинуклеарных антител, компонентов комплемента и криоглобулинов в крови, а также общий анализ крови и определение функции почек. СОЭ часто повышена, но не служит специфическим показателем и не связана с тяжестью УВ или наличием системного вовлечения. Гипокомплементемия, как уже было сказано ранее, — важный маркер системного заболевания и высокой вероятности осложнений.
Для оптимального подтверждения УВ на основе измерения в сыворотке уровня компонентов комплемента требуется определение уровня C1q, C3, C4 и CH50 2 или 3 раза в течение нескольких месяцев наблюдения [17]. Выявление анти-C1q может помочь в диагностическом поиске и подтверждении диагноза гипокомплементарного УВ.
Криоглобулинемия — это наиболее известный и изученный синдром у некоторых пациентов с гепатитом С и УВ [18]. Криоглобулины относятся к иммуноглобулинам, преципитирующим при температуре ниже 37 °C, и обусловливают развитие системного васкулита, характеризующегося отложением иммунных комплексов в кровеносных сосудах малого и среднего размера [18]. Эти белки выявляются у 50% HCV-инфицированных, хотя симптомы, связанные с криоглобулинемией, определяются менее чем у 15% пациентов [19] и включают УВ, а также периферическую нейропатию [20]. Лечение направлено на лежащую в основе заболевания HCV-инфекцию.
В большинстве случаев УВ причина заболевания не определяется. Нормокомплементарный УВ у многих пациентов выступает как идиопатическое заболевание, у остальных — связан с моноклональной гаммапатией, неоплазией и чувствительностью к ультрафиолетовому облучению или холоду [17].
При сборе анамнеза необходимо уточнить длительность сохранения отдельных элементов, присутствие болезненности или жжения в области сыпи (зуд при УВ встречается реже, чем при хронической крапивнице), наличие остаточных явлений (например, гиперпигментации) и сопутствующих симптомов. Для дифференциальной диагностики и подтверждения диагноза может потребоваться биопсия кожи [1] и направление больного на консультации смежных специалистов.
Биопсия кожи — «золотой стандарт» диагностики УВ. В биоптатах кожи, окрашенных гематоксилином и эозином, обычно отмечаются характерные гистопатологические особенности УВ, к которым относится большинство признаков лейкоцитокластического васкулита:
- повреждение и набухание эндотелиальных клеток, разрушение или окклюзия сосудистой стенки;
- выход эритроцитов из сосудистого русла в окружающие ткани (экстравазация), лейкоклазия или кариорексис (дезинтеграция ядер зернистых лейкоцитов, приводящая к образованию ядерной «пыли»), отложение фибрина в и вокруг сосудов, фибриноидный некроз венул;
- периваскулярная инфильтрация, состоящая в основном из нейтрофилов, хотя в «старых» высыпаниях могут доминировать лейкоциты и эозинофилы. Иногда наблюдается увеличение количества ТК.
Лечение
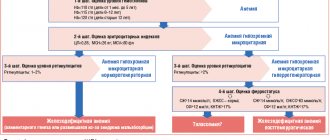
Лечение УВ подбирается в зависимости от наличия/отсутствия системных симптомов, распространенности и тяжести течения кожного процесса и предшествующего ответа на терапию. Целью терапии является достижение длительного контроля с применением минимально токсичных доз препаратов. Единый стандартизированный подход к лечению заболевания пока отсутствует. Мы попытались систематизировать данные по терапии, приведенные далее, в единый алгоритм для практического применения (рис. 2).
Симптоматическая терапия
У больных УВ с изолированным кожным поражением могут быть эффективны антигистаминные препараты 1-го и 2-го поколений (особенно при выраженном зуде) [13, 15] и нестероидные противовоспалительные средства (НПВС). Основное назначение последних — купирование болей в суставах (эффективны не более чем в 50% случаев). У отдельных больных НПВС приводят к обострению УВ [10]. Возможно применение ибупрофена до 800 мг 3 или 4 раза в день, напроксена 500 мг 2 раза в день или индометацина 25 мг 3 раза в день с увеличением дозы по потребности до максимальной — 50 мг 4 раза в день. Прием НПВС может вызывать появление эрозивно-язвенных поражений желудочно-кишечного тракта и головные боли.
Уртикарный васкулит легкой или средней тяжести
Для начальной терапии больных УВ легкой или средней степени тяжести при отсутствии системных симптомов и жизнеугрожающих манифестаций заболевания (например, поражения почек и легких), а также при неэффективности лечения антигистаминными препаратами и НПВС применяются глюкокортикостероиды (ГКС) в монотерапии или в комбинации с дапсоном или колхицином. Доза ГКС различается в зависимости от тяжести УВ. Рекомендуется начинать лечение с 0,5–1 мг/кг в день (с возможным увеличением дозы до 1,5 мг/кг в сутки) с оценкой ответа на лечение через 1 неделю. Эффект от терапии в большинстве случаев отмечается уже на 1–2 день терапии. При достижении контроля заболевания дозу ГКС следует постепенно снижать в течение нескольких недель до минимально эффективной для поддержания контроля УВ.
При длительной терапии ГКС (более 2–3 месяцев) существует риск побочного действия, что обуславливает необходимость добавления стероид-сберегающих агентов для снижения дозы ГКС [10], таких как дапсон. Последний успешно применялся в качестве монотерапии или в комбинации с ГКС в дозе 50–100 мг в день для лечения кожного процесса при УВ и синдроме гипокомплементарного УВ [11, 21, 22]. Побочными эффектами дапсона являются головная боль, негемолитическая анемия и агранулоцитоз, что требует оценки общего анализа крови в процессе лечения. У больных с дефицитом глюкозо-6-фосфатдегидрогеназы применение лекарства может вызывать тяжелый гемолиз. У таких пациентов следует измерять уровень фермента перед началом терапии дапсоном [23].
В качестве альтернативы дапсону и при противопоказаниях к его назначению применяется колхицин в начальной дозе 0,5–0,6 мг в день перорально. При отсутствии эффекта в течение нескольких недель доза колхицина может быть увеличена до 1,5–1,8 мг в день. После начала лечения требуется оценить результаты общего анализа крови из-за возможного развития цитопений, связанных с применением препарата [23].
Тяжелое течение уртикарного васкулита
У больных тяжелым УВ и рефрактерными, системными и/или жизнеугрожающими симптомами ГКС применяются в комбинации с другими препаратами (в порядке предпочтения): микофенолата мофетил, метотрексат, азатиоприн и циклоспорин. Циклофосфамид назначается редко из-за потенциальной токсичности и недостаточной эффективности. В течение последних лет появляется все больше доказательств в пользу применения биологических агентов: ритуксимаба, анакинры и канакинумаба [2, 24–26].
Микофенолата мофетил оказался эффективен в лечении синдрома гипокомлементарного УВ в качестве поддерживающей терапии после достижения контроля болезни с помощью ГКС и циклофосфамида [24]. Рекомендуемые дозы: 0,5–1 г два раза в день.
Метотрексат был полезен в качестве стероид-сберегающего агента в одном случае [25] и вызвал обострение УВ — в другом [27].
Азатиоприн эффективно применяли в стартовой дозе 1 мг/кг в день в комбинации с преднизолоном при УВ с поражением почек и кожи [28, 29]. При отсутствии эффекта в течение нескольких недель доза может быть увеличена до максимальной рекомендуемой (2,5 мг/кг в день).
Циклоспорин А был эффективен при синдроме гипокомплементарного УВ, особенно при почечных и легочных осложнениях синдрома [30], а также в качестве стероид-сберегающего агента [31]. Начальная доза препарата составляет 2–2,5 мг/кг в день. При отсутствии эффекта в течение нескольких недель доза может быть увеличена до 5 мг/кг в день. Препарат нефротоксичен и может вызывать повышение артериального давления.
Ритуксимаб применяли у нескольких больных тяжелым УВ с различной эффективностью [26, 32]. Анакинра была эффективна у пациентов с УВ, плохо поддающимся другой терапии [33]. Канакинумаб назначали 10 больным УВ, у всех было отмечено выраженное улучшение течения заболевания, снижение уровня воспалительных маркеров и отсутствие тяжелых побочных эффектов [34].
Интерферон А оказался эффективен как в монотерапии, так и в комбинации с рибавирином при сочетании УВ с гепатитом С или А [14, 35]. Эффективность других препаратов, таких как циклофосфамид, внутривенный иммуноглобулин и резерпин, изучена мало и показана лишь в отдельных клинических случаях [36–38].
Заключение
УВ имеет хроническое и непредсказуемое течение со средней продолжительностью 3–4 года, а в отдельных случаях — до 25 лет [39]. В одном исследовании у 40% пациентов наступила полная ремиссия заболевания в течение 1 года [15]. Смертность низка, если отсутствуют почечные или легочные осложнения. При наблюдении группы пациентов в течение 12 лет у большинства из них не было отмечено развития связанных с УВ заболеваний (онкологических, соединительной ткани и др.). В отдельных случаях сообщили об эволюции УВ в системную красную волчанку [12, 40] и синдром Шегрена [41]. При выявлении заболевания, ставшего возможной причиной УВ, течение и прогноз васкулита зависят от лечения основной патологии. К летальному исходу у пациентов с УВ может приводить отек гортани, хроническая обструктивная болезнь легких, дыхательная недостаточность, сепсис, почечная недостаточность и инфаркт миокарда [15].
Существует потребность в хорошо спланированных рандомизированных плацебо-контролируемых исследованиях для лучшего понимания этиологии и патогенеза заболевания, уточнения течения и прогноза при разных формах УВ, а также в изучении эффективности и безопасности уже существующих средств и поиске новой высокоэффективной терапии.
Литература
- Zuberbier T., Aberer W., Asero R., Bindslev-Jensen C., Brzoza Z., Canonica G. W., Church M. K., Ensina L. F., Gimenez-Arnau A., Godse K., Goncalo M., Grattan C., Hebert J., Hide M., Kaplan A., Kapp A., Abdul Latiff A. H., Mathelier-Fusade P., Metz M., Nast A., Saini S. S., Sanchez-Borges M., Schmid-Grendelmeier P., Simons F. E., Staubach P., Sussman G., Toubi E., Vena G. A., Wedi B., Zhu X. J., Maurer M. The EAACI/GA (2) LEN/EDF/WAO Guideline for the definition, classification, diagnosis, and management of urticaria: the 2013 revision and update // Allergy. 2014. Т. 69. № 7. С. 868–887.
- Колхир П. В., Олисова О. Ю., Кочергин Н. Г. Синдром гипокомплементарного уртикарного васкулита в дебюте системной красной волчанки // Вестник дерматологии и венерологии. 2013. № 2. С. 53–61.
- Zuberbier T., Henz B. M., Fiebiger E., Maurer D., Stingl G. Anti-FcepsilonRIalpha serum autoantibodies in different subtypes of urticaria // Allergy. 2000. Т. 55. № 10. С. 951–954.
- Natbony S. F., Phillips M. E., Elias J. M., Godfrey H. P., Kaplan A. P. Histologic studies of chronic idiopathic urticaria // J Allergy Clin Immunol. 1983. Т. 71. № 2. С. 177–183.
- Monroe E. W. Urticarial vasculitis: an updated review // J Am Acad Dermatol. 1981. Т. 5. № 1. С. 88–95.
- Warin R. P. Urticarial vasculitis // Br Med J (Clin Res Ed). 1983. Т. 286. № 6382. С. 1919–1920.
- Saigal K., Valencia I. C., Cohen J., Kerdel F. A. Hypocomplementemic urticarial vasculitis with angioedema, a rare presentation of systemic lupus erythematosus: rapid response to rituximab // J Am Acad Dermatol. 2003. Т. 49. № 5 Suppl. С. S283–285.
- Davis M. D., Daoud M. S., Kirby B., Gibson L. E., Rogers R. S., 3 rd. Clinicopathologic correlation of hypocomplementemic and normocomplementemic urticarial vasculitis // J Am Acad Dermatol. 1998. Т. 38. № 6. Pt 1. С. 899–905.
- Jachiet M., Flageul B., Deroux A., Le Quellec A., Maurier F., Cordoliani F., Godmer P., Abasq C., Astudillo L., Belenotti P., Bessis D., Bigot A., Doutre M. S., Ebbo M., Guichard I., Hachulla E., Heron E., Jeudy G., Jourde-Chiche N., Jullien D., Lavigne C., Machet L., Macher M. A., Martel C., Melboucy-Belkhir S., Morice C., Petit A., Simorre B., Zenone T., Bouillet L., Bagot M., Fremeaux-Bacchi V., Guillevin L., Mouthon L., Dupin N., Aractingi S., Terrier B. The clinical spectrum and therapeutic management of hypocomplementemic urticarial vasculitis: data from a French nationwide study of fifty-seven patients // Arthritis Rheumatol. 2015. Т. 67. № 2. С. 527–534.
- Mehregan D. R., Hall M. J., Gibson L. E. Urticarial vasculitis: a histopathologic and clinical review of 72 cases // J Am Acad Dermatol. 1992. Т. 26. № 3. Pt 2. С. 441–448.
- Wisnieski J. J., Baer A. N., Christensen J., Cupps T. R., Flagg D. N., Jones J. V., Katzenstein P. L., McFadden E. R., McMillen J. J., Pick M. A. et al. Hypocomplementemic urticarial vasculitis syndrome. Clinical and serologic findings in 18 patients // Medicine (Baltimore). 1995. Т. 74. № 1. С. 24–41.
- Bisaccia E., Adamo V., Rozan S. W. Urticarial vasculitis progressing to systemic lupus erythematosus // Arch Dermatol. 1988. Т. 124. № 7. С. 1088–1090.
- Callen J. P., Kalbfleisch S. Urticarial vasculitis: a report of nine cases and review of the literature // Br J Dermatol. 1982. Т. 107. № 1. С. 87–93.
- Hamid S., Cruz P. D., Jr., Lee W. M. Urticarial vasculitis caused by hepatitis C virus infection: response to interferon alfa therapy // J Am Acad Dermatol. 1998. Т. 39. № 2. Pt 1. С. 278–280.
- Sanchez N. P., Winkelmann R. K., Schroeter A. L., Dicken C. H. The clinical and histopathologic spectrums of urticarial vasculitis: study of forty cases // J Am Acad Dermatol. 1982. Т. 7. № 5. С. 599–605.
- Davis M. D., Brewer J. D. Urticarial vasculitis and hypocomplementemic urticarial vasculitis syndrome // Immunol Allergy Clin North Am. 2004. Т. 24. № 2. С. 183–213.
- Wisnieski J. J. Urticarial vasculitis // Curr Opin Rheumatol. 2000. Т. 12. № 1. С. 24–31.
- Misiani R., Bellavita P., Fenili D., Borelli G., Marchesi D., Massazza M., Vendramin G., Comotti B., Tanzi E., Scudeller G. et al. Hepatitis C virus infection in patients with essential mixed cryoglobulinemia // Ann Intern Med. 1992. Т. 117. № 7. С. 573–577.
- Pawlotsky J. M., Roudot-Thoraval F., Simmonds P., Mellor J., Ben Yahia M. B., Andre C., Voisin M. C., Intrator L., Zafrani E. S., Duval J., Dhumeaux D. Extrahepatic immunologic manifestations in chronic hepatitis C and hepatitis C virus serotypes // Ann Intern Med. 1995. Т. 122. № 3. С. 169–173.
- Ferri C., La Civita L., Cirafisi C., Siciliano G., Longombardo G., Bombardieri S., Rossi B. Peripheral neuropathy in mixed cryoglobulinemia: clinical and electrophysiologic investigations // J Rheumatol. 1992. Т. 19. № 6. С. 889–895.
- Eiser A. R., Singh P., Shanies H. M. Sustained dapsone-induced remission of hypocomplementemic urticarial vasculitis — a case report // Angiology. 1997. Т. 48. № 11. С. 1019–1022.
- Muramatsu C., Tanabe E. Urticarial vasculitis: response to dapsone and colchicine // J Am Acad Dermatol. 1985. Т. 13. № 6. С. 1055.
- Venzor J., Lee W. L., Huston D. P. Urticarial vasculitis // Clin Rev Allergy Immunol. 2002. Т. 23. № 2. С. 201–216.
- Worm M., Sterry W., Kolde G. Mycophenolate mofetil is effective for maintenance therapy of hypocomplementaemic urticarial vasculitis // Br J Dermatol. 2000. Т. 143. № 6. С. 1324.
- Stack P. S. Methotrexate for urticarial vasculitis // Ann Allergy. 1994. Т. 72. № 1. С. 36–38.
- Mukhtyar C., Misbah S., Wilkinson J., Wordsworth P. Refractory urticarial vasculitis responsive to anti-B-cell therapy // Br J Dermatol. 2009. Т. 160. № 2. С. 470–472.
- Borcea A., Greaves M. W. Methotrexate-induced exacerbation of urticarial vasculitis: an unusual adverse reaction // Br J Dermatol. 2000. Т. 143. № 1. С. 203–204.
- Moorthy A. V., Pringle D. Urticaria, vasculitis, hypocomplementemia, and immune-complex glomerulonephritis // Arch Pathol Lab Med. 1982. Т. 106. № 2. С. 68–70.
- Ramirez G., Saba S. R., Espinoza L. Hypocomplementemic vasculitis and renal involvement // Nephron. 1987. Т. 45. № 2. С. 147–150.
- Soma J., Sato H., Ito S., Saito T. Nephrotic syndrome associated with hypocomplementaemic urticarial vasculitis syndrome: successful treatment with cyclosporin A // Nephrol Dial Transplant. 1999. Т. 14. № 7. С. 1753–1757.
- Renard M., Wouters C., Proesmans W. Rapidly progressive glomerulonephritis in a boy with hypocomplementaemic urticarial vasculitis // Eur J Pediatr. 1998. Т. 157. № 3. С. 243–245.
- Mallipeddi R., Grattan C. E. Lack of response of severe steroid-dependent chronic urticaria to rituximab // Clin Exp Dermatol. 2007. Т. 32. № 3. С. 333–334.
- Botsios C., Sfriso P., Punzi L., Todesco S. Non-complementaemic urticarial vasculitis: successful treatment with the IL-1 receptor antagonist, anakinra // Scand J Rheumatol. 2007. Т. 36. № 3. С. 236–237.
- Krause K., Mahamed A., Weller K., Metz M., Zuberbier T., Maurer M. Efficacy and safety of canakinumab in urticarial vasculitis: an open-label study // J Allergy Clin Immunol. 2013. Т. 132. № 3. С. 751–754, e755.
- Matteson E. L. Interferon alpha 2 a therapy for urticarial vasculitis with angioedema apparently following hepatitis A infection // J Rheumatol. 1996. Т. 23. № 2. С. 382–384.
- Worm M., Muche M., Schulze P., Sterry W., Kolde G. Hypocomplementaemic urticarial vasculitis: successful treatment with cyclophosphamide-dexamethasone pulse therapy // Br J Dermatol. 1998. Т. 139. № 4. С. 704–707.
- Berkman S. A., Lee M. L., Gale R. P. Clinical uses of intravenous immunoglobulins // Ann Intern Med. 1990. Т. 112. № 4. С. 278–292.
- Demitsu T., Yoneda K., Iida E., Takada M., Azuma R., Umemoto N., Hiratsuka Y., Yamada T., Kakurai M. Urticarial vasculitis with haemorrhagic vesicles successfully treated with reserpine // J Eur Acad Dermatol Venereol. 2008. Т. 22. № 8. С. 1006–1008.
- Soter N. A. Chronic urticaria as a manifestation of necrotizing venulitis // N Engl J Med. 1977. Т. 296. № 25. С. 1440–1442.
- Soylu A., Kavukcu S., Uzuner N., Olgac N., Karaman O., Ozer E. Systemic lupus erythematosus presenting with normocomplementemic urticarial vasculitis in a 4-year-old girl // Pediatr Int. 2001. Т. 43. № 4. С. 420–422.
- Aboobaker J., Greaves M. W. Urticarial vasculitis // Clin Exp Dermatol. 1986. Т. 11. № 5. С. 436–444.
П. В. Колхир1, кандидат медицинских наук О. Ю. Олисова, доктор медицинских наук, профессор
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
1 Контактная информация
Классификация
Васкулиты — большая группа заболеваний, и для них применяется две классификации. Первая — по этиологии — она учитывает, по каким причинам появляется заболевание. Вторая — по локализации, учитывает, какие именно сосуды поражены.
По этиологии
Эта классификация учитывает причины васкулитов:
- первичные. Воспаление стенок сосудов не связано с другими заболеваниями, не является их проявлением и развивается как самостоятельная болезнь. Точные причины первичных васкулитов не установлены, но известно, что большую роль играет наследственная предрасположенность;
- вторичные. Стенки сосудов воспаляются из-за других заболеваний, воспаление является одним из их проявлений.
Выделяют несколько видов вторичных васкулитов по основному заболеванию или состоянию, вызвавшему воспаление стенок сосудов:
- вирусы гепатита B и C;
- сифилис;
- онкологические заболевания;
- реакция на приём медикаментов.
По локализации
Деление по локализации учитывает, какие именно сосуды поражены при васкулите и где они расположены. Это определяет клиническую картину, подходы к лечению, прогноз и возможные осложнения. Воспаляться могут стенки мелких, средних и крупных кровеносных сосудов, воспаление может затрагивать разные по размеру кровеносные сосуды или сосуды отдельных органов.
Васкулиты крупных кровеносных сосудов
При воспалении стенок крупных кровеносных сосудов есть несколько общих симптомов. Это большие отклонения от нормы при изменении артериального давления, аномалии распространения пульсовых волн. При каждой такой волне после сокращения сердца давление в артериях повышается. Если на руках или ногах волна несимметрична или отсутствует, это может быть признаком васкулита. На заболевание также указывает развитие ишемии (снижение кровотока на отдельном участке), перемежающаяся хромота (боли, возникающие при ходьбе и проходящие после отдыха). У каждого из видов васкулитов крупных кровеносных сосудов есть собственные дополнительные симптомы.
Гигантоклеточный артериит. Воспаление затрагивает грудную аорту, а также идущие от неё на шею крупные артерии, экстракраниальный отдел сонной артерии. Часто причиной гигантоклеточного артериита становится ревматическая полимиалгия. Среди симптомов: головные боли, ухудшение зрения, лихорадка, потеря веса, быстрая утомляемость, общее недомогание.
Артериит Такаясу. Воспаление стенок аорты и её ветвей, стенок лёгочных артерий, чаще развивается у молодых женщин. Первые признаки болезни — слабость, спастические боли в конечностях, периодические нарушения зрения, гипертония, различие в значениях пульса или артериального давления на разных ногах или руках или на руке и ноге с одной и той же стороны.
Васкулиты средних по калибру сосудов
Общее проявление — симптомы инфаркта тканей поражённых органов: происходит их омертвение из-за недостаточного кровоснабжения. На коже это проявляется образованием узелков, язв, сетчатым ливедо (изменением окраски). При инфаркте мышечной ткани появляются сильные боли. Возможно развитие множественной невропатии (поражение нескольких нервов), поражения почек (повышение давления в почечных артериях), ишемии брыжейки, из-за которой нарушается кровоток в сосудах кишечника. Точные симптомы зависят о того, где именно находятся поражённые сосуды.
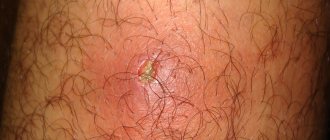
Кожный васкулит. Поражает сосуды подкожной клетчатки, из-за чего на коже появляются язвы, пурпура (кровоизлияния в кожу или под неё, выглядят как россыпи небольших красных точек), петехии (ярко-красная сыпь).
Узелковый полиартериит. При этом заболевании воспаляются стенки мышечных артерий, из-за чего развивается вторичная ишемия тканей. При узелковом артериите возможно поражение кожи, почек, периферических нервов, органов желудочно-кишечного тракта, любых других органов. Не характерно поражение лёгких. Сперва появляются общие симптомы: быстрая утомляемость, лихорадка. Другие проявления зависят от того, какой именно орган поражён.
Васкулиты сосудов мелкого калибра
При воспалении стенок мелких сосудов развиваются симптомы инфаркта тканей в поражённой области. Часто эти проявления схожи с симптомами васкулитов средних сосудов.
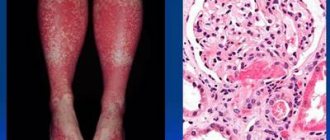
Криоглобулинемический васкулит. Является системным, поражает в основном мелкие сосуды. В сыворотке крови при анализе выявляются криоглобулины. Симптомы разнообразны и определяются локализацией воспаления. Часто развивается поражение почек, периферической нервной системы, появляется сосудистая пурпура. Общие проявления — слабость, незначительное повышение температуры, быстрая утомляемость. В 90% наблюдений появляется пурпура, чаще она образуется на коже ног. При поражении почек развиваются периферические отёки, повышение давления в почечной артерии. Также возможно появление мышечных и суставных болей, увеличение лимфатических узлов.
Гранулематоз Вегенера. Поражение может затрагивать любые органы, но чаще это органы дыхания или почки. Если поражены органы дыхания, первыми симптомами становятся кашель и насморк, после чего развиваются отёки, повышение давления, появляются симптомы поражения сразу нескольких органов.
Геморрагический васкулит. Чаще им болеют дети. Есть четыре формы заболевания: кожная (кожно-суставная), абдоминальная (с поражением органов пищеварения), почечная, смешанная. Соответственно, выделяют характерные симптомы, среди которых пальпируемая пурпура, абдоминальные или суставные боли, почечный синдром, рвота, тошнота.
Микроскопический полиангиит. Редкое заболевание, которое чаще всего поражает почки. Примерно в трети наблюдений дополнительно на коже появляется пурпура. Возможно поражение органов дыхания с быстрым развитием одышки, кровохаркания, анемии. Если на этом фоне развивается альвеолярное кровотечение, больному нужна неотложная помощь. Также возможны боли в животе, рвота и тошнота, поражение нервной системы.
Васкулиты, способные поражать кровеносные сосуды, различные по размеру
Болезнь Бехчета. Воспаление развивается на стенках мелких или средних сосудов. Симптомы зависят от локализации. Болезнь может поражать лёгкие, почки, желудок, головной мозг. Особенность — часто появление язв на слизистых во рту, в области гениталий, других слизистых оболочек.
Синдром Когана. Редкое заболевание, при котором воспаляются сосуды разного калибра. Болезнь часто сопровождается лихорадкой, суставными болями, неврологическими нарушениями, снижением зрения, потерей слуха (может быть необратимой).
Системные васкулиты
В этой группе — связанные с системными заболеваниями васкулиты:
- системная красная волчанка. Иммунная система начинает выработку антител, которые повреждают здоровые клетки. Из-за этого воспаляются стенки сосудов и развивается волчаночный васкулит;
- ревматоидный артрит. Это — системное воспалительное заболевание с поражением мелких суставов. Может сопровождаться ревматоидным васкулитом;
- саркоидоз. Болезнь сопровождается образованием гранулём (узелков) в воспалённых тканях. Очаги воспаления при саркоидозе образуются в лимфатических узлах, лёгких, печени, селезёнке, на коже, костях. Саркоидоз может сопровождаться саркоидным васкулитом.
Васкулиты отдельных органов
Воспаление сосудов может затрагивать только один, отдельный орган. К таким заболеваниям относят:
- кожный васкулит. Поражает малые и средние сосуды в коже и подкожной клетчатке, проявляется образованием язв, пурпур, петехий;
- кожный лейкоциткластный ангиит. Воспаление сосудов в коже изолировано и не сопровождается системным васкулитом или другими сопутствующими состояниями;
- первичный ангиит центральной нервной системы. Поражает сосуды спинного, головного мозга, мягкой мозговой оболочки. Признаков системного воспаления нет;
- изолированный аортит. Форма васкулита с ограниченной локализацией воспаления стенок сосудов.
Классификация системных васкулитов (EULAR 2009)
Преимущественное поражение сосудов мелкого калибра:
- Пурпура Шенлейн-Геноха
- Эссенциальный криоглобулинемический васкулит
- Микроскопический полиангиит
Преимущественное поражение сосудов мелкого и среднего калибра:
- Гранулематоз Вегенера (с 2011 года гранулематоз с полиангиитом (Вегенера)
- Васкулит Чарга-Стросса
Преимущественное поражение сосудов среднего калибра:
- Узелковый полиартериит
- Болезнь Кавасаки
Преимущественное поражение крупных сосудов:
- Височный гигантоклеточный артериит
- Артериит Такаясу
Сочетанные состояния:
- Болезнь Бехчета
- Облитерирующий тромбангиит
Причины
Воспаление стенок сосудов начинается из-за аутоиммунных нарушений, при которых происходит выработка антител против клеток собственного организма. Точные причины первичных васкулитов не установлены. Вторичные васкулиты развиваются на фоне инфекционных или онкологических заболеваний, как редкое осложнение вакцинации, после перегрева или переохлаждения, солнечных ожогов.
Среди других возможных причин — аллергия на лекарства. Установлено больше 150 лекарственных средств, которые могут провоцировать заболевание. В их числе некоторые антибиотики, анальгетики, рентгеноконтрастные вещества, сыворотки, вакцины, а также препараты йода, витамины группы B и другие препараты. Аллергия, аутоиммунный сбой и развитие васкулита после их приёма происходит не всегда. Риск таких осложнений определяется индивидуальной реакцией на компоненты лекарства. Поэтому важно, чтобы все препараты подбирал врач. Не нужно самостоятельно подбирать себе антибиотики или антигистаминные средства.
Основные виды васкулитов
Не все виды заболевания встречаются одинаково часто. Некоторые проявляются в редких случаях, в результате генетических нарушений, индивидуальных особенностей организма.
Наиболее распространенные виды болезни, которые встречаются чаще:
| Название | Характеристика |
| Геморрагический | Поражает сосуды кожи, ЖКТ, почек, а также суставов. Капилляры становятся ломкими по причине их повреждения иммунной системой организма. Широко распространен среди дошкольного и школьного возрастов. Возникает вследствие перенесенных недавно инфекционных заболеваний, прививок, переохлаждения. |
| Аллергический | Возникает из-за агрессивного действия аллергенов. Такая реакция проявляется на лекарства, товары химического происхождения, ювелирные изделия, продукты питания. |
Все виды васкулита требуют тщательного осмотра врача и диагностического обследования.
Симптомы васкулита
Проявления васкулита определяются видом заболевания, локализацией и размером поражённых сосудов. Чаще всего появляются следующие симптомы:
- повышение температуры тела;
- слабость, недомогание, быстрая утомляемость;
- снижение аппетита, тошнота и рвота;
- быстрая потеря веса;
- боли: головные, мышечные, суставные;
- головокружения, потеря сознания;
- бледность кожи, появление на ней высыпаний (язв, пурпур, петехий);
- если есть сердечно-сосудистые заболевания, они обостряются;
- возможно снижение зрения;
- изменение чувствительности кожи (от слабой, почти отсутствующей до слишком сильной);
- симптомы, связанные с органами, работа которых нарушается из-за недостаточного кровообращения (это может быть снижение зрения, симптомы почечной недостаточности, проблемы с пищеварительной системой).
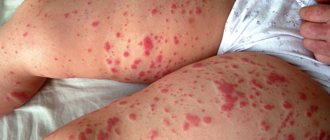
Рисунок 2. Кожная сыпь при васкулите. Источник: СС0 Public Domain
Первыми при любом калибре поражённых сосудов появляются симптомы воспаления. Возникает лихорадка, общее недомогание, вес начинает снижаться, появляются суставные боли, ночью усиливается потоотделение. Если воспаляются стенки малых и средних сосудов, почти сразу появляются кожные поражения: сыпь (пальпируемая пурпура, крапивница и другие), образование язв, узелков, сетчатого ливедо.
Рисунок 3. Сетчатый рисунок эритемы, типичный для сетчатого ливедо при кожном васкулите. Источник: Springer Science/Business Media
Некоторые из симптомов васкулита могут угрожать жизни и требуют неотложного лечения. Это — альвеолярное кровотечение, ишемия брыжейки, резкое снижение зрения, гломерулонефрит (поражение почек).
Точные симптомы васкулита зависят от его формы:
- кожная — на коже в результате точечных кровоизлияний появляется зудящая сыпь. Сначала её цвет красный, но затем высыпания темнеют, исчезают, а на их месте остаются пигментированные участки. Чаще такие высыпания образуются на коже ягодиц и ног;
- суставная — проявляется отёками, нарушением подвижности крупных суставов, болями;
- абдоминальная — боли в животе, тошнота, рвота, снижение аппетита;
- почечная — изменение цвета мочи и уменьшение её объёма. Моча становится красной или розовой. Клинический анализ выявляет содержание белка, указывающее на гломерулонефрит. Без лечения развивается почечная недостаточность.
Васкулит у детей
У детей васкулиты появляются редко. Почти всегда это или геморрагический васкулит, или синдром Кавасаки.
Синдром Кавасаки. Yonsei medical journal / Open-i (Attribution-NonCommercial 3.0 Unported)
Синдром Кавасаки опасен поражением лимфатических узлов, сосудов сердца, слизистой органов дыхания. Болезнь развивается в острой форме с последовательным появлением следующих симптомов:
- тяжёлая лихорадка с быстрым повышением температуры до 38-41 градуса;
- появление сыпи, эритематозных пятен на коже;
- поражение слизистой глаз, верхних дыхательных путей, носа;
- покраснение, а затем утолщение кожи на ладонях и ступнях;
- воспаление, увеличение лимфатических узлов на шее;
- покраснение языка;
- сухость и шелушение кожи на фалангах пальцев рук и ног, вокруг ногтей.
Синдром Кавасаки опасен поражением сердечно-сосудистой системы и риском образования аневризм, но при своевременной диагностике и лечении прогноз благоприятный.
Геморрагический васкулит у детей может протекать в нескольких формах, включая кожную, абдоминальную, кожно-суставную, почечную. Симптомы при каждой из форм различаются:
- кожная — появление сыпи, отёков;
- абдоминальная — боли в животе, тошнота и рвота, снижение аппетита, потеря веса;
- почечная — уменьшение объёма мочи, изменение её цвета, появление белка в анализе;
- суставная — появление суставных болей, ограничение подвижности крупных суставов.
Васкулит у взрослых
Васкулит у взрослых развивается в результате нарушений в работе иммунной системы. Основные факторы риска — тяжёлые инфекции, несвоевременное или неправильное лечение инфекционных заболеваний, приём лекарств без назначения врача, наличие аллергий на продукты питания или лекарственные средства, применение некоторых препаратов.
Васкулиты протекают как хронические, прогрессирующие заболевания, и в этом случае для их лечения нужна комплексная и продолжительная терапия. Чем раньше поставлен диагноз и начато лечение, тем лучше прогноз. У взрослых воспаление стенок сосудов может провоцировать состояния, угрожающие жизни, поэтому важно своевременно обращаться к врачу. На воспаление стенок сосудов может указывать продолжающаяся лихорадка, симптомы, связанные с нарушением кровообращения, мышечные, головные, суставные боли.
Анализы и диагностика
Васкулиты могут протекать в нескольких формах, причём симптомы для каждой из них будут разными. Часто они «маскируются» под другие заболевания, и поэтому нужна развёрнутая диагностика. Её начинают с обращения к ревматологу. Он может направить к дерматологу, кардиологу, иммунологу, нефрологу и другим специалистам.
Диагностику начнают следующими исследованиями:
- клинический анализ крови. Позволяет выявить воспаление, признаки аллергии, иммунной реакции;
- общий анализ мочи. Оценивает состояние и работу почек. При высоком содержании белка указывает на гломерулонефрит, связанный с поражением почек;
- коагулограмма. Оценивает свёртываемость крови. При васкулите она снижается, что увеличивает риск кровоизлияний.
Дополнительно могут проводиться анализы на антитела к гепатиту B и C (часто выявляются при васкулите), биопсия поражённых тканей с последующей гистологией (изучение клеток). Некоторые лабораторные тесты используют для определения типа васкулита, его этиологии, степени поражения органов.
При диагностике также назначают ЭКГ для оценки состояния сердца, выявления нарушений кровообращения, рентгенографию, КТ или МРТ поражённых органов или крупных кровеносных сосудов.
Диагностика
Диагностику васкулита необходимо стараться делать еще при наличии самых первых признаков. Заболевание серьезное и опасное, требующее незамедлительного лечения.
При подозрении на недуг необходимо выполнить ряд обследований и сдать анализы. Назначается:
- ангиография;
- общи анализы крови и мочи;
- ЭХО-кардиография;
- биохимия крови;
- УЗИ сердца, органов брюшной полости и почек;
- рентген легких.
Проблема в том, что на ранних стадиях диагностировать васкулит очень сложно. Но более яркие признаки болезни и повод забить тревогу появляются уже тогда, когда пораженными оказываются сразу несколько органов.
При тяжелом и стремительном течении болезни дополнительно делают биопсию с последующим детальным изучением образцов тканей.
Лечение
Подход к лечению васкулита определяется локализацией поражённых сосудов, наличием сопутствующих заболеваний, тяжестью состояния, рядом других факторов. Чаще всего применяют комплексную терапию, которая предполагает приём лекарств, физиотерапию, соблюдение диеты, профилактику обострений. При тяжёлых формах заболевания, если развивается тромбоз крупных артерий, стеноз магистральных артерий, показано хирургическое лечение.
Медикаментозное лечение васкулита
Подходы к лечению васкулита различаются в каждом случае. Ревматолог назначит препараты для снижения выработки антител, уменьшения чувствительности тканей. В некоторых случаях нужны антибиотики, в других — противоаллергические препараты.
Фото: lucky7trader / freepik.com
Составлять программу медикаментозного лечения должен лечащий ревматолог. Дополнительно он может привлечь, других врачей, более узкой специализации. Заболевание нельзя пытаться вылечить самостоятельно. Оно опасно тяжёлыми осложнениями, требует системной и сложной терапии.
Лекарства при васкулитах
Назначают так, чтобы добиться устойчивой ремиссии, снизить риск развития осложнений. При вторичном васкулите терапия направлена на лечение основного заболевания, вызвавшего воспаление сосудов.
Для лечения используют следующие препараты:
- глюкокортикостероиды или стероидные гормоны. Назначаются почти во всех случаях, оказывают противовоспалительное и иммунодепрессивное действие. Дозы препаратов подбирают индивидуально, формируя график приёма. Обычно дозировка сначала высокая, а затем постепенно снижается;
- цитостатики. Они подавляют активность иммунной системы, что позволяет корректировать аутоиммунные механизмы. Цитостатики применяются в сочетании с глюкокортикостероидами при тяжёлых формах васкулитов. Препараты назначают в составе пульс-терапии. Она предполагает приём лекарств короткими курсами, чтобы избежать побочных эффектов;
- противоопухолевые, в частности — Ритуксимаб. Это — моноклональные антитела, которые вырабатываются иммунными клетками, обладают иммунодепрессивными свойствами и используются в лечении системных васкулитов, если применение цитостатиков нежелательно. Их не назначают при вирусе гепатита B, нейтропении, низком содержании IgC в крови и положительной туберкулиновой пробе.
Также могут назначаться иммуносупрессоры (подавляют активность иммунной системы), нормальный иммуноглобулин человека (применяется при инфекционных осложнениях, тяжёлом поражении почек, развитии геморрагического альвеолита), антибактериальные, нестероидные противовоспалительные препараты, антикоагулянты (препятствуют образованию тромбов в сосудах), противоаллергические препараты.
Физиотерапевтические методы лечения васкулита
Для лечения васкулита применяется плазмаферез, при котором происходит забор крови, её очистка и возвращение в кровоток. Методику используют как часть комбинированной терапии, если заболевание протекает в тяжёлой или острой форме, быстро прогрессирует. Плазмаферез назначают курсами, при тяжёлом поражении почек, а также в случаях, когда применение цитостатиков противопоказано.
Лечение народными средствами
Народные средства неэффективны при лечении васкулитов, их применение может быть опасным. Если заболевание быстро прогрессирует, протекает в тяжёлой форме, нужно срочно обращаться к врачу. Попытки лечиться народными методами приведут к потере времени и могут спровоцировать осложнения.
Валерия Король – врач-терапевт, ревматолог, Член экспертного совета МедПортала
«Кого кладут в стационар при васкулите?
— Всех больных с впервые выявленными признаками системного васкулита. Специальные показания к госпитализации пациентов с установленным диагнозом СВ:
- Быстропрогрессирующее ухудшение функции почек
- Появление белка в моче -больше 3 г/сутки
- Повторяющиеся боли в животе
- Поражение органа зрения
- Признаки поражения ЦНС»
Лечение васкулита
Лечение васкулита назначается в зависимости от типа пораженных органов и сопутствующих заболеваний. Если первичная форма болезни появилась на фоне аллергии, то обычно она исчезает самостоятельно и не требует дополнительных мер.
Если же очаг болезни затрагивает жизненно-важные органы, такие как сердце, мозг, почки или легкие, то пациенту назначается курс интенсивной терапии.
Для стабилизации кровообращения лечение можно проводить как в домашних условиях, так и в условиях стационара. В обязательном порядке госпитализируют беременных женщин, детей и пациентов с тяжелой формой болезни.
Используют:
- химиотерапию;
- кортикостероиды;
- НПВС;
- антикоагулянты;
- энтеросорбенты;
- антиагреганты;
- антигистаминные средства;
- цитостатики.
Дополнительно подключают плазмаферез, гемосорбцию и иммуносорбцию.
Профилактика
Причины появления первичных васкулитов неизвестны, поэтому их специальная профилактика не проводится. Профилактика вторичных васкулитов ведётся в нескольких направлениях и предполагает восстановление, поддержание нормального состояния здоровья:
- снижение риска заражения вирусом гепатита B, гепатита C, другими инфекциями;
- своевременное и корректное лечение любых заболеваний и в особенности — инфекционных;
- приём лекарственных средств только по назначению врача;
- ведение здорового образа жизни: поддержание нормального веса, отказ от вредных привычек, правильное питание и достаточная физическая активность;
- контроль аллергии. Если они есть, важно исключить аллергические реакции на продукты питания, лекарственные средства.
Диета при васкулите
Рацион при васкулите составляют так, чтобы исключить пищевые аллергии, нормализовать вес, обеспечить суточную потребность в калориях, витаминах, минералах и т.п. Формируя диету, учитывают спровоцировавшие васкулит причины и то, какие именно органы были поражены из-за воспаления стенок кровеносных сосудов и нарушения кровообращения. Например, при поражении желудка, кишечника нужен специальный план питания.
Общие рекомендации предполагают организацию здорового питания: исключение продуктов, которые вызывают аллергическую реакцию, употребление достаточного количества свежих овощей и фруктов, молочных продуктов, злаков, исключение жирных, острых, жареных блюд. В каждом отдельном случае за помощью в составлении рациона можно обратиться к врачу-диетологу.
Откуда берётся васкулит
Медики точно не знают. Известно, что иногда Vasculitis — Symptoms and causes / Mayo Clinic васкулит связан с генетикой и передаётся по наследству. Но чаще бывает так, что иммунная система человека сходит с ума и по ошибке начинает атаковать клетки кровеносных сосудов собственного тела.
Из‑за чего это происходит, до конца не ясно. Однако врачи обнаружили несколько факторов Vasculitis — Symptoms and causes / Mayo Clinic , которые предшествуют такому иммунному сбою:
- Острые инфекционные заболевания. Во время них вирусы, бактерии, грибки иногда проникают в стенки сосудов, что, возможно, и вызывает повышенную активность иммунитета.
- Хронические инфекции. Например, гепатит В и С.
- Реакции Causes of Vasculitis / Johns Hopkins Vasculitis Center аллергического типа на приём новых лекарств или попавшие в организм токсины.
- Заболевания иммунной системы. Это может быть, положим, ревматоидный артрит, склеродермия или волчанка.
- Рак крови.
Это далеко не полный перечень. Но сделать его исчерпывающим пока невозможно. Исследователи честно признают, что очень часто попросту не понимают, почему воспалились сосуды в конкретном случае.
Последствия и осложнения
Без лечения васкулит становится угрожающим жизни заболеванием. Он может стать причиной лёгочных, кишечных и внутричерепных кровотечений, тромбозов, почечной или печёночной недостаточности, инфарктов миокарда, аневризм. Среди возможных осложнений:
- кишечная непроходимость;
- перитонит;
- панкреатит;
- инфаркты, тромбозы, ишемия тканей и органов;
- перфорация язв кишечника, желудка;
- невриты, церебральные расстройства.
Даже при своевременном лечении васкулита и стойкой ремиссии заболевания возможны последствия, включая хронические болезни почек, печени, органов пищеварения, дыхания, потерю слуха, зрения и другие. Чтобы максимально эффективно восстановить нормальное состояние здоровья и качество жизни, проводят длительную системную терапию.
Прогноз
Зависит от формы, локализации васкулита, тяжести заболевания. В некоторых наблюдениях первичный васкулит проходит без лечения и вообще не оставляет последствий. В других заболевание развивается стремительно и угрожает жизни. Важно вовремя, сразу после появления первых симптомов обращаться к врачу общей практики или ревматологу. Основная опасность при большинстве форм васкулита — в возможных осложнениях:
- тяжёлые сердечно-сосудистые заболевания, инфаркты при узелковом полиартериите;
- развитие инфекций и лёгочные кровотечения при микроскопическом полиартериите;
- инфекции, почечная, дыхательная недостаточность, сердечно-сосудистые катастрофы при гранулематозе Вегенера;
- частичная или полная потеря зрения при гигантоклеточном артериите (но в целом прогноз благоприятный);
- инсульты, инфаркты при артериите Такаясу.
Чтобы улучшить прогноз, важно строго соблюдать рекомендации лечащего врача, стараться продлить ремиссию заболевания, исключить факторы, провоцирующие рецидивы.
Валерия Король – врач-терапевт, ревматолог, Член экспертного совета МедПортала «Как избежать повторного васкулита?
— Избегать факторов, которые могут провоцировать обострение болезни:
- Инфекций
- Стресса
- Нахождение под прямыми солнечными лучами
- Немотивированный прием лекарств
- Отказ от курения
- Нормализация массы тела
- Валерия Король
- врач-терапевт, ревматолог»