Фармакологическое действие
Противомикробный медикамент. Действующее вещество относится к группе фторхинолонов. Принцип антимикробного воздействия основан на способности активного компонента блокировать ДНК-гиразу, на препятствии репликации А-субъединицы РНК, ДНК, нарушении синтезирования бактериальных белков.
Обладает широким спектром противо- и анти-микробного воздействия. В отношении грампозитивных микроорганизмов противомикробный эффект проявляться только на клетки, которые находятся в процессе митоза.
В отношении грамнегативных бактерий — на клетки, которые находятся в стадии деления и в стадии покоя. Активное вещество устойчиво к воздействию бета-лактамаз.
Пефлоксацин-акос 400мг 10 шт. таблетки покрытые пленочной оболочкой
Состав и форма выпуска Пефлоксацин-акос 400мг 10 шт. таблетки покрытые пленочной оболочкой
Таблетки — 1 таб.:
- Активное вещество: пефлоксацина мезилат дигидрат (в пересчете на пефлоксацин) — 400 мг;
- Вспомогательные вещества: крахмал кукурузный, крахмал картофельный, лактоза (сахар молочный), повидон низкомолекулярный, целлюлоза микрокристаллическая, тальк, кальция стеарат;
- оболочка: гипромеллоза (оксипропилметилцеллюлоза), титана диоксид (титана двуокись), пропилен лаколь, макрогол (полнэтиленоксид 4000, полиэтиленоликоль 4000), тальк.
В упаковке 10 штук.
Описание лекарственной формы
Таблетки, покрытые плёночной оболочкой, круглой формы, двояковыпуклые белого или белого с желтоватым оттенком цвета.
Способ применения и дозы
Назначают препарат по 1 таблетке (400 мг) 2 раза в сутки (каждые 12 ч), средняя суточная доза — 800 мг в 2 приема. Максимальная суточная доза — 1200 мг. Таблетки глотают, не разжевывая и запивают большим количеством воды. При лечении некоторых инфекций мочеполовой системы препарат назначают по 1 (400 мг) таблетке в сутки.
Для лечения гонореи у мужчин и женщин назначают препарат однократно в дозе 800 мг.
У больных с нарушением функции печени требуется коррекция режима дозирования: при незначительных нарушениях препарат назначают в дозе 400 мг/сут; при более выраженных нарушениях — каждые 36 ч; при тяжелой патологии печени интервал между введениями удлиняется до 2 сут.
Пациентам с нарушениями функции почек (при клиренсе креатинина ниже 20 мл/мин) разовая доза должна составлять 50 % от средней дозы — при кратности назначения 2 раза в сутки, или полную разовую дозу вводят 1 раз в сутки.
Фармакодинамика
Противомикробное средство из группы фторхинолонов. Оказывает бактерицидное действие, блокирует ДНК-гиразу. В отношении грамотрицательных штаммов эффективно действует как на делящиеся клетки, так и клетки в стадии покоя; в случае грамположительных штаммов — только на клетки, находящиеся в процессе митотического деления. Обладает широким спектром действия.
Активен в отношении большинства аэробных грамотрицательных бактерий:
Escherichia coli, Klebsiella spp., индолположительные и индолотрицательные Proteus spp., в т.ч. Proteus mirabilis, Enterobacter spp., Morganella morganii, Yersinia enterocolitica, Vibrio cholerae, Vibrio parahaemolyticus, Neisseria gonorrhoeae, Neisseria meningitidis, Haemophilus influenzae, Pseudomonas aeruginosa, Moraxella catarrhalis, Pasteurella multocida, Campylobacter spp., Serratia spp., Citrobacter spp., Salmonella spp., Shigella spp..
Аэробных грамположительных бактерий: Staphylococcus spp., (в т.ч. продуцирующие и не продуцирующие пенициллиназу и метициллиноустойчивые), Streptococcus spp., в т.ч. Streptococcus pyogenes, Streptococcus agalactiac, Corynebacterium diphtheriae, Listeria monocytogenes; внутриклеточных бактерий: Legionella spp. (в т.ч. Legionella pneumophila), Brucella spp., Chlamydia spp., а также в отношении бактерий, вырабатывающих бета-лактамазы. Подавляет жизнедеятельность Mycoplasma spp. и Helicobacter spp.
Умеренно чувствительные микроорганизмы:
Streptococcus pneumoniae, Acinetobacter spp., Clostridium perfringens, Pseudomonas spp., Chlamydia trachomatis. Устойчивые микроорганизмы: грамотрицательные анаэробы, Treponema spp., Mycobacterium tuberculosis. При заболеваниях, вызванных умеренно чувствительными микроорганизмами, требуется определение чувствительности in vitro. Угнетает микросомальное окисление в клетках печени.
Фармакокинетика
Абсорбция — высокая, через 20 мин после приема внутрь однократной дозы (400 мг) всасывается 90%. Время достижения максимальной концентрации (4 мкг/мл) — 90120 мин, терапевтическая концентрация удерживается в течение 12-15 ч. После многократного введения максимальная концентрация (Стах) в крови — 10 мкг/мл; концентрация в слизистой оболочке бронхов — 5 мкг/мл; соотношение между концентрацией в слизистой оболочке бронхов и крови — 100%. Связь с белками плазмы — 25-30%.
Хорошо проникает в ткани и жидкости организма, в т.ч. в бронхиальный секрет, легкие, предстательную железу, спинномозговую жидкость и костную ткань. Объем распределения — 1.5-1.8 л/кг. Концентрация в спинномозговой жидкости после 3-кратного приема 400 мг — 4.5 мкг/мл, при увеличении дозы до 800 мг -9.8 мкг/мл; концентрация в спинномозговой жидкости составляет 89% от таковой в плазме. Концентрация в других органах и тканях через 12 ч после последнего приема: щитовидная железа — 11.4 мкг/г, слюнные железы — 2.2 мкг/г, кожа -7.6 мкг/г, слизистая оболочка носоглотки — 6 мкг/г, миндалины — 9 мкг/г, мышцы -5.6 мкг/г.
Метаболизируется в печени путем метилирования до диметилпефлоксацина (обладает значительной антибактериальной активностью), окисляется до N-оксида и конъюгирует с глюкуроновой кислотой с образованием пефлоксацин-глюкуронида.
Период полувыведения — 8-10 ч, при повторном введении — 12-13 ч. Выводится почками — 60%, с желчью — 30% в неизмененном виде; частично в виде метаболитов. Концентрация неизмененного препарата в моче через 1-2 ч после приема — 25 мкг/мл. через 12-24 ч — 15 мкг/мл. Неизмененный пефлоксацин и его метаболиты обнаруживаются в моче в течение 84 ч после завершающего введения. Плохо поддается диализу (коэффициент экстракции 23%).
Показания к применению Пефлоксацин-акос 400мг 10 шт. таблетки покрытые пленочной оболочкой
Лечение инфекционно-воспалительных заболеваний, вызванных чувствительными к препарату микроорганизмами:
- Инфекции почек и мочевыводящих путей;
- инфекции органов малого таза (в т.ч. аднексит и простатит);
- инфекции желудочно-кишечного тракта (в т.ч. сальмонеллез, брюшной тиф);
- инфекции желчного пузыря и желчевыводящих путей (холецистит, холангит, эмпиема желчного пузыря);
- инфекции брюшной полости (интраабдоминальные абсцессы);
- инфекции костей, суставов;
- кожи и мягких тканей (в т.ч. вызванные стафилококком, устойчивым к пенициллину);
- инфекции нижних отделов дыхательных путей;
- инфекции JlOP-органов (в т.ч. хронический синусит, тяжелый наружный отит);
- гонорея;
- хламидиоз, мягкий шанкр.
Противопоказания
Гиперчувствительность, дефицит глюкозо-6-фосфатдегидрогеназы (гемолитическая анемия).
С осторожностью.
Атеросклероз сосудов головного мозга, нарушение мозгового кровообращения, органические поражения центральной нервной системы, эпилептический синдром неустановленной этиологии, почечная и/или печеночная недостаточность.
Особые указания
При смешанных инфекциях, при инфекциях органов малого таза комбинируют с лекарственными средствами, активными в отношении анаэробов (метронидазол, клиндамицин).
В период лечения больные должны получать большое количество жидкости при соблюдении адекватного диуреза (для предотвращения кристаллурии). Вследствие возможного появления фотосенсибилизации в период лечения нельзя подвергаться влиянию УФ-излучения.
Для больных с тяжелыми заболеваниями печени и почек требуется коррекция дозы пропорционально степени повреждения.
При возникновении во время или после лечения пефлоксацином тяжелой и длительной диареи необходимо исключить развитие псевдомембранозного колита (требуется немедленная отмена препарата и назначение соответствующего лечения).
В период лечения необходимо соблюдать осторожность при вождении автотранспорта и занятии др. потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Передозировка
Симптомы: тошнота, рвота, спутанность сознания, психическое возбуждение; в тяжелых случаях — потеря сознания, судороги.
Лечение: промывание желудка, активированный уголь. Необходимо обеспечить медицинский контроль состояния пациента, достаточное поступление жидкости в организм больного; при необходимости проводят симптоматическую терапию. Гемодиализ не является эффективным методом удаления производных хинолона из организма.
Побочные действия Пефлоксацин-акос 400мг 10 шт. таблетки покрытые пленочной оболочкой
Со стороны нервной системы: депрессия, головная боль, головокружение, повышенная утомляемость, бессонница, повышение судорожной готовности, чувство беспокойства, возбуждение, тремор, редко — судороги.
Сo стороны пищеварительной системы: тошнота, рвота, диарея, боль в животе, снижение аппетита, метеоризм, псевдомембранозный колит, транзиторное повышение «печеночных» трансаминаз, холестатическая желтуха, гепатит, некроз печени.
Со стороны мочевыделительной системы: кристаллурия, редко гломерулонефрит, дизурия.
Аллергические реакции: кожная сыпь, кожный зуд, крапивница, гиперемия кожи, фотосенсибилизация, редко — ангионевротический отек, бронхоспазм, артралгии. Со стороны кроветворной системы, лейкопения, нейтропения, тромбоцитопения, агранулоцитоз, эозинофилия.
Прочие: тахикардия, миалгия, тендинит, кандидоз.
Лекарственное взаимодействие
Пефлоксацин снижает метаболизм теофиллина в печени, что приводит к повышению концентрации теофиллина в плазме и центральной нервной системе (во избежание развития интоксикации дозу теофиллина необходимо уменьшить). Значительно снижает протромбиновый индекс (у пациентов, принимающих непрямые антикоагулянты, необходим постоянный контроль картины крови). Циметидин и др. ингибиторы микросомального окисления увеличивают период полувыведения, снижают общий клиренс, но не влияют на объем распределения и почечный клиренс.
Обволакивающие лекарственные средства замедляют абсорбцию.
Одновременное применение бета-лактамных антибиотиков позволяет предупредить развитие резистентности в период лечения стафилококковой инфекции. Аминогликозиды, пиперациллин, азлоциллин, цефтазидим усиливают антибактериальный эффект (в т.ч. при инфекции, вызванной синегнойной палочкой).
Лекарственные средства, блокирующие канальцевую секрецию, замедляют выведение пефлоксацина.
Фармакодинамика и фармакокинетика
Противомикробное средство быстро всасывается из просвета пищеварительного тракта после приёма таблетки внутрь. Через 20 минут после разового применения 400 мг Пефлоксацина около 90% принятой дозы проходит абсорбцию, а показатель Cmax составляет 4 мкг/мл и достигается за 1,5-2 часа.
После внутривенного вливания показатель Cmax достигается быстрее — через 1 час. После многократного применения концентрация активного противомикробного вещества в слизистой бронхов составляет 5 мкг/мл.
С плазменными белками Пефлоксацин способен связываться на 25-30%. Действующий компонент хорошо проникает во все ткани в организме и жидкости:
- мокрота;
- сердце;
- бронхиальный секрет;
- спинномозговая жидкость;
- желчь;
- костная ткань;
- лёгкие;
- перитонеальная жидкость;
- предстательная железа.
В вышеперечисленных тканях и жидкостях концентрация противомикробного вещества выше, чем в крови.
После 3-кратного приёма 400 мг концентрация Пефлоксацина в спинномозговой жидкости составляет 4,5 мкг/мл; при повышении дозы вдвое этот показатель достигает значения 9.8 мкг/мл, а соотношение между концентрациями антибиотика в плазме и в жидкости равно 89%.
Метаболизм осуществляется в печёночной системе, где активное вещество в результате метилирования преобразуется до диметилпефлоксацина, у которого антибактериальная активность выражена гораздо сильнее, чем у его предшественника.
Метаболит способен окисляться до N-оксида, и далее конъюгировать с глюкуроновой кислотой до образования пефлоксацина-глюкоронида.
При приёме внутрь показатель T1\2 составляет 8-10 часов, а при повторном применении — 12-13 часов. После разового внутривенного вливания T1\2 составляет 7.2-13 часов, а при повторном введении — 14-15 часов. Выводится частично в виде метаболитов, а также в неизменённом виде с калом и мочой (60%) через почечную систему.
После однократного применения медикамента его метаболиты могут обнаруживаться в моче в течение 84 часов. При гемодиализе коэффициент экстракции действующего вещества равен 23%.
Фармакологические свойства препарата Пефлоксацин
Пефлоксацин — синтетическое противомикробное средство широкого спектра действия группы фторхинолонов. Действует бактерицидно, ингибируя репликацию ДНК бактерий, оказывая воздействие на РНК и синтез белка в микробных клетках. Проявляет активность в отношении микроорганизмов, устойчивых к действию других противомикробных средств. К пефлоксацину чувствительны: Escherichia coli, Klebsiella spp., Enterobacter spp., Serratia spp., Proteus mirabilis, индолположительный протей, Citrobacter spp., Salmonella spp., Shigella spp., Haemophilus spp., Staphylococcus spp., Neisseria gonorrhoeae, умеренно чувствительны: Streptococcus spp., Pseudomonas spp., Acinetobacter spp., Clostridium perfringens, Mycoplasma spp., Chlamydia spp. К пефлоксацину устойчивы грамотрицательные анаэробы, Spirochaeta spp., Mycobacterium tuberculosis. Неизмененный пефлоксацин и его метаболиты можно определить в моче через 84 ч после введения последней дозы. Пефлоксацин быстро и практически полностью всасывается в пищеварительном тракте (90–100%). Максимальная концентрация в плазме крови после перорального приема достигается через 1–1,5 ч; при приеме в дозе 400 мг она составляет 4,4 мкг/мл. Период полувыведения составляет примерно 8 ч. Хорошо проникает в ткани и органы, в том числе в миокард, ЦНС, слизистую оболочку бронхов, костную ткань, костный мозг и др. Период полувыведения составляет в среднем 12 ч (8–15 ч), около 20–30% активного вещества связывается с белками плазмы крови. Пефлоксацин в значительной степени метаболизируется в печени. Выводится с мочой и желчью, преимущественно в неизмененном виде, частично в виде активных метаболитов — диметил-пефлоксацина (норфлоксацина), пефлоксацин-Н-оксида и пефлоксацина глюкуронида. С мочой экскретируется 60–70% пефлоксацина в виде метаболитов и 7–9% — в неизмененном виде; с калом выводится около 25% (в неизмененном виде и в виде метаболитов).
Показания к применению
Пефлоксацин назначается при инфекционных поражениях, возбудителем которых является чувствительный к антибиотику микроорганизм:
- заболевания мягких тканей;
- брюшной тиф;
- сальмонеллёз;
- эмпиема желчного пузыря;
- простатит;
- аднексит;
- холангит;
- внутрибольничные инфекции;
- хламидиоз;
- гонорея;
- холецистит;
- интраабдоминальные абсцессы;
- заболевания кожи;
- инфекции глаз;
- эндокардит;
- сепсис;
- перитонит;
- заболевания суставов и костей;
- хирургические инфекции;
- эпидидимит;
- поражения придаточных пазух;
- остеомиелит;
- поражения среднего уха;
- мягкий шанкр;
- заболевания ЛОР-органов;
- инфекции дыхательного тракта;
- поражения гортани, глотки.
Лекарственное средство может применяться для профилактики инфекционных заболеваний после хирургических, оперативных вмешательств.
Противопоказания
- гемолитическая анемия;
- период вынашивания беременности;
- индивидуальная непереносимость фторхинолонов;
- недостаточность глюкозо-6-фосфатдегидрогеназы;
- грудное вскармливание;
- эпилепсия;
- ограничение производителем по возрасту — до 18 лет.
Относительные противопоказания:
- судорожный синдром, этиология которого неизвестна;
- патология кровообращения головного мозга;
- органические изменения/поражения ЦНС;
- атеросклероз сосудов головы.
Пефлоксацин-Акос (Pefloxacin-Akos)
Форма выпуска, состав и упаковка
Таблетки, покрытые оболочкой белого или белого с желтоватым оттенком цвета, круглые, двояковыпуклые. 1 таб. пефлоксацина мезилат 200 мг. Вспомогательные вещества: крахмал кукурузный или картофельный, поливинилпирролидон, лактоза, кальция стеарат, целлюлоза микрокристаллическая, тальк. Состав оболочки: оксипропилцеллюлоза, полиэтиленоксид 4000, титана диоксид, 1,2-пропиленгликоль, тальк или Opadry.
Таблетки, покрытые оболочкой белого или белого с желтоватым оттенком цвета, круглые, двояковыпуклые. 1 таб. пефлоксацина мезилат 400 мг. Вспомогательные вещества: крахмал кукурузный или картофельный, поливинилпирролидон, лактоза, кальция стеарат, целлюлоза микрокристаллическая, тальк. Состав оболочки: оксипропилцеллюлоза, полиэтиленоксид 4000, титана диоксид, 1,2-пропиленгликоль, тальк или Opadry.
Раствор для инфузий прозрачный, желтоватого или зеленовато-желтоватого цвета. 1 мл 1 амп. пефлоксацин (в форме мезилата) 80 мг 400 мг. Вспомогательные вещества: аскорбиновая кислота, спирт бензиловый, натрия пиросульфит, динатриевая соль этилендиаминтетрауксусной кислоты, натрия карбонат, вода д/и.
Клинико-фармакологическая группа: Антибактериальный препарат группы фторхинолонов.
Фармакологическое действие
Противомикробный препарат широкого спектра действия из группы фторхинолонов. Оказывает бактерицидное действие, блокируя ДНК-гиразу, нарушает репликацию А-субъединицы ДНК и РНК и синтез белков бактерий. В отношении грамотрицательных бактерий действует на клетки, находящие в стадии покоя и деления, в отношении грамположительных бактерий — только на клетки, находящиеся в процессе митотического деления. Устойчив к действию β-лактамаз.
Обладает широким спектром действия. Препарат активен в отношении аэробных грамотрицательных бактерий: Escherichia coli, Klebsiella spp., индол-положительные и индол-отрицательные Proteus spp. (в т.ч. Proteus mirabilis), Enterobacter spp., Helicobacter pylori, Morganella morganii, Yersinia enterocolitica, Vibrio cholerae, Vibrio parahaemolyticus, Neisseria gonorrhoeae, Neisseria meningitidis, Haemophilus influenzae, Pseudomonas aeruginosa, Moraxella catarrhalis, Pasteurella multocida, Campylobacter spp., Serratia spp., Citrobacter spp., Salmonella spp., Shigella spp., Haemophilus spp., Neisseria gonorrhoeae; аэробных грамположительных бактерий: Staphylococcus spp., (в том числе, продуцирующие и не продуцирующие пенициллиназу и метициллинрезистентные), Streptococcus spp. (в т.ч. Streptococcus pyogenes, Streptococcus agalactiae), Corynebacterium diphtheriae, Listeria monocytogenes; внутриклеточных бактерий: Legionella spp. (в т.ч. Legionella pneumophila), Brucella spp., Chlamydia spp., Mycoplasma spp. К препарату умеренно чувствительны: Pneumococcus spp. (Streptococcus pneumoniae), Acinetobacter spp., Clostridium perfringens, Pseudomonas spp., Chlamydia trachomatis. К препарату устойчивы грамотрицательные анаэробные бактерии — Bacteroides spp. (за исключением B.fragilis), Treponema spp., Mycobacterium tuberculosis.
Фармакокинетика
Всасывание
После приема внутрь пефлоксацин быстро абсорбируется из ЖКТ. После однократного приема внутрь 400 мг пефлоксацина через 20 мин абсорбируется 90% дозы, при этом Cmax достигается через 90-120 мин и составляет 4 мкг/мл. После многократного введения Cmax в плазме крови — 10 мкг/мл, концентрация в слизистой оболочке бронхов — 5 мкг/мл; соотношение между концентрацией в слизистой оболочке и в крови — 100%. После в/в введения Cmax достигается в течение 60 мин.
Распределение
Связывание с белками плазмы составляет 25-30%. Vd — 1.5-1.8 л/кг. Пефлоксацин хорошо проникает в ткани и жидкости организма (бронхиальный секрет, легкие, предстательную железу, спинномозговую жидкость, перитонеальную жидкость, костную ткань, сердце, мокроту, мочу, желчь). Концентрация в перечисленных жидкостях и тканях выше концентрации в плазме крови. Концентрация в спинномозговой жидкости после трехкратного приема в дозе 400 мг — 4.5 мкг/мл, при увеличении дозы до 800 мг — 9.8 мкг/мл; соотношение между концентрацией в плазме и жидкости — 89%. Концентрация в других органах и тканях через 12 ч после последнего приема: щитовидная железа — 11.4 мкг/г, слюнные железы — 2.2 мкг/г, кожа — 7.6 мкг/г, миндалины — 9 мкг/г, мышцы — 5.6 мкг/г.
Метаболизм
Метаболизируется в печени путем метилирования до диметилпефлоксацина (обладает значительной антибактериальной активностью), окисляется до N-оксида и конъюгирует с глюкуроновой кислотой с образованием пефлоксацина-глюкуронида.
Выведение
T1/2 после приема внутрь составляет примерно 8-10 ч, при повторном введении — 12-13 ч; T1/2 после в/в введения однократной дозы — 7.2-13 ч, при повторном введении — 14-15 ч. Выводится с мочой (60%) и с калом в неизмененном виде, частично — в виде метаболитов. Содержание неизмененного пефлоксацина в моче через 1-2 ч после приема – 25 мкг/мл, через 12-24 ч –15 мкг/мл. Неизмененный пефлоксацин и его метаболиты обнаруживаются в моче в течение 84 ч после последнего введения препарата. Коэффициент экстракции пефлоксацина при гемодиализе – 23%.
Показания
Лечение инфекционно-воспалительных заболеваний, вызванных чувствительными к препарату микроорганизмами:
- инфекции почек и мочевыводящих путей;
- инфекции ЖКТ (в т.ч. сальмонеллез, брюшной тиф);
- инфекции желчного пузыря и желчевыводящих путей (в т.ч. холецистит, холангит, эмпиема желчного пузыря);
- инфекции брюшной полости (в т.ч. интраабдоминальные абсцессы, перитонит);
- инфекции органов малого таза (в т.ч. аднексит, простатит);
- инфекции костей и суставов (в т.ч. остеомиелит);
- инфекции кожи и мягких тканей;
- инфекции нижних отделов дыхательных путей;
- инфекции ЛОР-органов (в т.ч. среднего уха, придаточных пазух носа, глотки и гортани);
- инфекции глаз;
- сепсис, септицемия;
- бактериальный эндокардит;
- менингоэнцефалит;
- инфекции кожи и мягких тканей;
- гонорея;
- хламидиоз;
- простатит;
- эпидидимит;
- мягкий шанкр;
- хирургические и внутрибольничные инфекции;
- профилактика инфекционных осложнений после хирургических вмешательств.
Режим дозирования
Устанавливают индивидуально, в зависимости от локализации и тяжести течения инфекции, а также чувствительности микроорганизмов. При неосложненных инфекциях взрослым назначают внутрь по 400 мг 2 раза/сут, средняя суточная доза — 800 мг.
Таблетки следует принимать внутрь, натощак, не разжевывая, запивая большим количеством воды. При инфекциях тяжелого течения препарат назначают в/в капельно (в 250 мл 5% раствора глюкозы в течение 1 ч): первая доза — 800 мг, затем по 400 мг каждые 12 ч. Средняя продолжительность курса лечения — не более 1-2 недель.
Для пациентов с нарушениями функции печени требуется коррекция режима дозирования. При незначительных нарушениях препарат назначают по 400 мг 2 раза/сут, при более выраженных нарушениях — каждые 36 ч, при тяжелых заболеваниях печени интервал между введениями удлиняют до 2 сут. Курс лечения — не более 30 дней.
Пациентам с нарушениями функции почек (при КК менее 20 мл/мин) разовая доза составляет 50% от средней дозы при кратности назначения 2 раза/сут, или полную разовую дозу вводят 1 раз/сут.
Пациентам пожилого возраста дозу препарата уменьшают на 1/3.
Побочное действие
- Со стороны ЦНС: депрессия, головная боль, головокружение, бессонница, повышенная утомляемость, повышение судорожной активности, беспокойство, возбуждение, тремор; редко — судороги.
- Со стороны пищеварительной системы: тошнота, рвота, диарея, абдоминальные боли, анорексия, метеоризм, псевдомембранозный колит, транзиторное повышение активности печеночных трансаминаз, холестатическая желтуха, гепатит, некроз печени.
- Со стороны мочевыделительной системы: кристаллурия; редко — гломерулонефрит, дизурия.
- Со стороны системы кроветворения: лейкопения, нейтропения, тромбоцитопения (при дозах 1.6 г/сут), агранулоцитоз, эозинофилия. Аллергические реакции: кожная сыпь, кожный зуд, крапивница, гиперемия кожи, фотосенсибилизация; редко — отек Квинке, бронхоспазм, артралгия. Прочие: тахикардия, миалгия, тендинит, разрыв сухожилий, кандидоз. Местные реакции: флебит.
Противопоказания
- эпилепсия;
- гемолитическая анемия;
- недостаточность глюкозо-6-фосфатдегидрогеназы;
- беременность;
- лактация (грудное вскармливание);
- детский и подростковый возраст до 18 лет;
- повышенная чувствительность к фторхинолонам.
С осторожностью назначают препарат при атеросклерозе сосудов головного мозга, нарушении мозгового кровообращения, органических поражениях ЦНС, судорожном синдроме неустановленной этиологии.
Беременность и лактация
Препарат противопоказан к применению при беременности и в период лактации (грудного вскармливания).
Применение при нарушениях функции печени
Для пациентов с нарушениями функции печени требуется коррекция режима дозирования. При незначительных нарушениях препарат назначают по 400 мг 2 раза/сут, при более выраженных нарушениях — каждые 36 ч, при тяжелых заболеваниях печени интервал между введениями удлиняют до 2 сут. Курс лечения — не более 30 дней.
Побочные действия
Нервная система:
- судороги (редко регистрируются);
- головные боли мигренозного типа;
- быстрая утомляемость;
- беспокойство;
- тремор конечностей;
- эмоциональное возбуждение;
- головокружения;
- депрессия.
Пищеварительный тракт:
- холестатическая желтуха;
- абдоминальные боли;
- диарейный синдром;
- повышение уровня АЛТ, АСТ;
- псевдомембранозный колит;
- метеоризм;
- рвота;
- печёночный некроз;
- тошнота;
- гепатит.
Мочевыделительный тракт:
- гломерулонефрит (регистрируется редко);
- кристаллурия;
- дизурия.
Иные реакции:
- флебит (инъекционные формы);
- отёк Квинке;
- эозинофилия;
- нейтропения;
- кожный зуд;
- кандидоз;
- артралгия;
- лейкопения;
- миалгия;
- тахикардия;
- разрыв сухожилий;
- тендинит;
- фотосенсибилизация;
- гиперемия кожных покровов;
- кожные высыпания;
- бронхоспазм.
Инструкция по применению Пефлоксацина (Способ и дозировка)
Схема лечения, подбор разовой дозы Пефлоксацина осуществляется в индивидуальном порядке с учётом сопутствующей патологии, тяжести инфекционного заболевания, локализации воспалительного процесса, чувствительности флоры.
Инструкция по применению Пефлоксацина при неосложнённых инфекционных заболеваниях: дважды в сутки по 400 мг (средняя суточная дозировка составляет 800 мг пефлоксацина). Таблетки нельзя разжёвывать. Рекомендуется запивать достаточным количеством жидкости. Предпочтительнее принимать натощак.
При тяжелопротекающих инфекционных заболеваниях медикамент вводят внутривенно капельно, предварительно растворив медикамент в 5% растворе глюкозы (250 мл). Первоначально вводят разово 800 мг, далее каждые 12 часов по 400 мг. Длительность противомикробной терапии не должна превышать 1-2 недели.
При патологии печёночной системы проводится коррекция схемы лечения. При неосложнённых заболеваниях назначают по 400 мг дважды в сутки; при тяжело протекающих инфекционных поражениях – каждые 36 часов по 400 мг. Интервал между применениями антибиотика при выраженных поражениях печёночной системы – до 2-х суток. Длительность противомикробной терапии – не больше 30 дней.
При патологии почечной системы единоразово можно вводить только 50% от предполагаемой дозы. Пожилым пациентам назначают 2/3 от предполагаемой дозы.
Применение препарата Пефлоксацин
Средняя доза для взрослых и детей старше 15 лет составляет 800 мг/сут. Перорально назначают во время еды, по 400 мг 2 раза в сутки (утром и вечером). При инфекциях мочевых путей назначают по 400 мг/сут. Для профилактики рецидивов инфекций мочевых путей можно назначать по 400 мг 1 раз в неделю. Парентерально назначают в виде медленной (в течение 1 ч) в/в инфузии 2 раза в сутки (утром и вечером), 400 мг разбавляют в 250 мг 5% р-ра глюкозы. При необходимости быстрого достижения эффективной концентрации пефлоксацина лечение начинают с введения начальной дозы 800 мг. Пациентам с нарушением функции печени назначают из расчета 8 мг на 1 кг массы тела в виде инфузии в течение 1 ч, при желтухе — 1 раз в сутки, при асците — каждые 36 ч, при сочетании желтухи и асцита — каждые 48 ч.
Взаимодействие
При лечении стафилококковых инфекционных заболеваний комбинация Пефлоксацина с бета-лактамными антибактериальными средствами позволяет предупредить развитие устойчивости/резистентности.
Антибактериальный синергизм отмечается при одновременной терапии с Азлоциллином, Пиперациллином, Аминогликозидами, Цефтазидимом.
Данный эффект регистрируется и в отношении заболеваний, вызванных синегнойной палочкой.
Снижение протромбинового индекса наблюдается при одновременном лечении непрямыми антикоагулянтными медикаментами, что требует постоянного контроля над показателями свёртываемости крови.
Фармакокинетические взаимодействия
Антациды, содержащие гидроксид Mg и/или Al, препятствуют всасыванию антибактериального компонента медикамента. Выведение действующего вещества замедляется при лечении медикаментами, которые способны блокировать канальцевую секрецию.
Лекарственное средство замедляет метаболизм Теофиллина в печёночной системе, что может привести к повышению его концентрации в ЦНС и плазме, что может потребовать коррекции схемы лечения.
Циметидин не влияет на показатели почечного клиренса и объёмы распределения, но при этом способен снижать показатели периода полувыведения и общего клиренса антибиотика.
Фармацевтическое взаимодействие
Медикамент несовместим с Гепарином. Недопустимо смешивание с растворами, которые содержат ионы Cl из-за риска выпадения осадков.
Эффективность пефлоксацина в лечении урологических инфекций
О статье
1744
0
Регулярные выпуски «РМЖ» №25 от 15.12.2005 стр. 1679
Рубрика: Общие статьи
Авторы: Мазо Е.Б. , Попов С.В. 1 1 СПб ГБУЗ Клиническая больница Святителя Луки, Санкт-Петербург; ФГБОУ ВО СПбГУ, Санкт-Петербург
Для цитирования:
Мазо Е.Б., Попов С.В. Эффективность пефлоксацина в лечении урологических инфекций. РМЖ. 2005;25:1679.
Инфекции мочевыводящих путей (ИМП) относят к наиболее распространенным инфекционным заболеваниям. Проблемы, связанные с ИМП, в США являются причиной более 7 млн. обращений к врачу в год, из которых 2 млн. связаны с острым циститом [6,11]. Около 15% всех амбулаторно назначаемых в США антибиотиков приходится на долю ИМП, ежегодные затраты на лечение которых составляют около 1 млрд. долларов. ИМП также являются причиной более 100000 госпитализаций в год (чаще всего в связи с острым пиелонефритом). На долю ИМП приходится более 40% от всех нозокомиальных инфекций и в большинстве случаев они являются катетер–ассоциированными [11]. Распространенность ИМП варьирует с возрастом и полом. Считается, что примерно 50% женщин могут сообщить о том, что в течение жизни у них был, по крайней мере, один эпизод ИМП. Между тем у мужчин в возрасте от 20 до 50 лет наиболее распространенным заболеванием является хронический простатит, составляя 8% амбулаторных визитов к урологу. С возрастом частота этого заболевания увеличивается и достигает 30–73%. Причем на долю хронического бактериального простатита (ХБП) приходится 5–15% случаев заболевания [2]. К 50 годам частота ИМП у мужчин и женщин становится примерно одинаковой.
Классификация ИМП Согласно анатомической классификации к инфекциям верхних мочевыводящих путей относят острый и хронический пиелонефрит. Острый цистит является наиболее частым проявлением инфекции нижних мочевыводящих путей. По состоянию мочевыводящих путей и наличию сопутствующих заболеваний инфекции делят на неосложненные и осложненные [6]. Неосложненные ИМП возникают при отсутствии обструктивных уропатий и структурных изменений в почках и мочевыводящих путях, а также у пациентов без серьезных сопутствующих заболеваний. Осложненные ИМП возникают у пациентов с обструктивными уропатиями, на фоне инструментальных (инвазивных) методов обследования и лечения, тяжелых сопутствующих заболеваний (сахарный диабет, нейтропения). Любые ИМП у мужчин рассматриваются как осложненные. Этиология ИМП Наиболее распространенными возбудителями неосложненных ИМП являются грамотрицательные бактерии семейства Enterobacteriaceae. Наиболее часто – это штаммы Escherichia coli, которые обнаруживаются в 80–90% случаев инфекций. Другие представители семейства Enterobacteriaceae (Proteus spp., Klebsiella spp., Enterobacter spp. и др.), а также коагулазо–негативные стафилококки (Staphylococcus saprophyticus) выявляются в оставшихся 10% [11]. Осложненные ИМП вызываются большим количеством разнообразных грамотрицательных и грамположительных микроорганизмов. Спектр возбудителей осложненных ИМП определяется географическим регионом, а также зависит от профиля отделения, даже в пределах одного лечебного учреждения. По данным 4 крупномасштабных исследований бактериальных возбудителей нозокомиальных ИМП (SENTRY, 1998 г.; ESGNI–003, 2000 г.; PEP, 2003 г. и исследования структуры госпитальных ИМП г. Штраубинга, 2001 г.) в 70–80% этиологическими агентами этих инфекций оказались такие грамотрицательные микроорганизмы как Escherichia coli, Pseudomonas spp., Proteus spp., Klebsiella spp., Enterobacter spp. Грамположительные бактерии вызывали осложненные ИМП в 15–30% случаев и были представлены энтерококками и стафилококками [13]. Наиболее распространенными этиологическими агентами ХБП являются представители семейства грамотрицательных бактерий Enterobacteriaceae. Наиболее часто – это штаммы Escherichia coli, которые обнаруживаются в 65–80% случаев инфекций. Pseudomonas aeruginosa, виды Serratia, виды Klebsiella и Enterobacter aerogenes, а также Acinetobacter spp. выявляются в оставшихся 10–15%. Энтерококки составляют от 5 до 10% подтвержденных инфекций простаты. Представляется спорной роль таких грамположительных бактерий, как Staphylococcus spp. и Streptococcus spp. при ХБП. Ряд исследователей считают, что эти микроорганизмы не являются частой причиной инфекции простаты, другие высказывают предположение об этиологической роли коагулазонегативных стафилококков [2]. Антимикробная терапия ИМП Основными целями терапии как неосложненных, так и осложненных ИМП являются: быстрый и эффективный ответ на лечение, профилактика рецидивов, а также предотвращение или, как минимум, задержка формирования резистентности микроорганизмов к антимикробным препаратам. К факторам, оказывающим влияние на выбор антимикробного препарата для лечения ИМП, относятся: индивидуальные особенности пациента, особенности инфекции, чувствительность идентифицированного микроорганизма к антибиотику, его фармакокинетические свойства и наличие информации о доказанных в клинических иссследованиях эффективности, безопасности препарата, уровень локальной и региональной резистентности патогенов. Вышеперечисленным требованиям соответствуют фторхинолоны, являющиеся на сегодняшний день препаратами выбора для терапии урологических инфекций [6]. С момента появления на мировом рынке фторхинолоны довольно быстро стали актуальной для терапии ИМП и ХБП группой антимикробных препаратов. Особенностью антибактериального действия фторхинолонов является наличие двух мишеней действия в бактериальной клетке, которыми являются ферменты (топоизомеразы II типа), ответственные за изменения пространственной конфигурации бактериальной ДНК: ДНК–гираза и топоизомераза IV. ДНК–гираза осуществляет суперспирализацию бактериальной ДНК, а топоизомераза IV – разделение дочерних хромосом в процессе репликации. Ключевым моментом в действии фторхинолонов является образование трехкомпонентного комплекса (бактериальная ДНК–фермент–фторхинолон). Указанный комплекс предотвращает репликацию бактериальной ДНК. Благодаря тому, что топоизомеразы обладают расщепляющей активностью, происходит разрушение молекулы ДНК (рис. 1). После перорального приема фторхинолонов в моче, в тканях почек и мужских половых органов создаются концентрации препаратов, значительно превышающие величины МПК в отношении большинства бактериальных возбудителей ИМП (табл. 1) [3]. За счет этого обеспечивается высокая степень эрадикации уропатогенов. При этом клиническая эффективность терапии фторхинолонами в большинстве случаев коррелирует с эрадикацией возбудителя. Значение пефлоксацина в лечении урологических инфекций На протяжении более чем 15 лет в клинической практике для лечения ИМП успешно применяется фторхинолон II поколения пефлоксацин. На российском рынке недавно появился представитель пефлоксацина – Пелокс 400 производства компании Вокхард Лтд (Индия) от других препаратов этого МНН Пелокс 400 отличается более доступной ценой при достойном уровне качества. Качество препарата соответствует международным стандартам и подтверждено сертификатом GMP. Пефлоксацин (Пелокс 400) – антимикробный препарат широкого спектра действия, проявляющий активность в отношении большинства грамотрицательных и некоторых грамположительных микроорганизмов. Пефлоксацин представляет собой 1–этил–6–фторо–7–(4–метил–1–пиперазинил)–4–оксо–1,4–дигидро–3–хинолинкарбоновую кислоту в форме дигидратной мезилатной соли для получения лекарственных форм в виде таблеток и инъекционных растворов (рис. 2). Пефлоксацин (Пелокс 400) обладает бактерицидным действием, ингибируя репликацию ДНК бактерий, посредством взаимодействия с субъединицей ДНК–гиразы, контролирующей топологическую организацию молекулы ДНК. Пефлоксацин хорошо всасывается из желудочно–кишечного тракта, достигая максимальных концентраций в крови через 1–2 ч. Этот препарат также длительное время (до 48 ч) определяется в сыворотке крови. Высокий показатель объема распределения пефлоксацина (110–140 л) свидетельствует о его хорошем проникновении в различные органы и ткани. К преимуществам препарата Пелокс 400 относится также малая зависимость от рН среды, что имеет большое значение при лечении урологических инфекций, так как рН мочи в норме и при различных заболеваниях может колебаться в пределах 4,5–8,5. Фармакокинетические параметры пефлоксацина демонстрирует таблица 2 [7]. Антибактериальный эффект большинства антимикробных препаратов складывается как из действия самого препарата, так и его активных метаболитов, чьи фармакологические, антибактериальные и химические свойства иногда значительно отличаются от свойств метаболизируемого соединения. Как правило, значительные количества метаболитов выводятся с мочой и являются основным компонентом антимикробной активности препарата при лечении ИМП [1]. Пефлоксацин, как и другие фторхинолоны, интенсивно метаболизируется с образованием активных метаболитов, которые выводятся с мочой. Основными метаболитами пефлоксацина в сыворотке крови являются пефлоксацин N–оксид и норфлоксацин. В моче наряду с неизмененным пефлоксацином обнаруживаются также и метаболиты этого препарата (табл. 3) [3]. Установлено, что фармакокинетические профили пефлоксацина после внутривенного введения в дозе 8 мг/кг больным с недостаточностью почечной функции существенно не отличались от профилей у здоровых людей. Период полувыведения препарата у больных с клиренсом креатинина более 10 мг/мин. увеличивался, однако общий клиренс в плазме оставался в пределах нормальных величин. В другом исследовании 20 больным с тяжелой почечной недостаточностью дважды в день на протяжении 5 дней водили пефлоксацин посредством инфузии в дозе 1 мг/кг или назначали внутрь в дозе 800 мг. Через 5 дней максимальная и минимальные концентрации препарата в крови были сопоставимы с полученными у здоровых людей [12]. В связи с вышеизложенным пефлоксацин при лечении урологических инфекций особенно важен как препарат, наиболее показанный больным с хронической почечной недостаточностью. Важные достоинства пефлоксацина (Пелокс 400) – высокая биодоступность при пероральном приеме, значительный объем распределения, постантибиотический эффект, превышающий в отношении Pseudomonas spp. эти эффекты ципрофлоксацина и офлоксацина, высокая степень накопления в достаточной концентрации в секрете предстательной железы и эякуляте обусловливают современное успешное применение этого антимикробного препарата при терапии урологических инфекций. В клинических исследованиях подтверждена эффективность пефлоксацина при лечении больных с неосложненными ИМП [9,10]. В исследованиях, проводившихся в нескольких клинических центрах по принципу произвольной выборки с использованием двойного слепого контроля, оценивали эффективность и безопасность пефлоксацина при пероральном применении в дозе 400 мг и ко–тримоксазола при ежедневном приеме в дозах 160/800 мг в течение 6–10 дней. Исследования проводили на 180 больных. Клиническая эффективность применения зарегистрирована в 86 и 80% случаев соответственно, а бактериологическая в 85 и 80% случаев. Переносимость обоих препаратов была хорошей. В другом исследовании, проведенном сотрудниками нефрологической клиники Любляны (Словения), перорально назначаемый 40 амбулаторным больным с ИМП пефлоксацин также оказался эффективнее ко–тримоксазола (95% к 75% эрадикации возбудителя) [7]. В широкомасштабном исследовании, 356 больным с осложненными острыми, хроническими и рецидивирующими ИМП ежедневно назначали пефлоксацин в дозе 800 мг per os. Излечение зарегистрировано у 72% больных, у 7% терапия оказалась неэффективной, а у 21% развились рецидивы. У 44 больных рецидивы были обусловлены активизацией исходного возбудителя, у 32% – суперинфекцией. При лечении пефлоксацином наблюдалась эрадикация 295 штаммов бактерий, в том числе 146 штаммов Escherichia coli. Применение пефлоксацина по 400 мг дважды в сутки привело к клиническому выздоровлению в 72% случаев, а микробиологическая эффективность терапии составила 81%. Особый интерес представляют данные исследования эффективности пефлоксацина у нефрологических больных с иммунодепрессией [8]. В этом исследовании З5 больных получали пефлоксацин перорально. Препарат оказался эффективным у 100% больных после пересадки почки, у 77% с почечной недостаточностью и у 57% пациентов, находящихся на гемодиализе. Парентеральную форму пефлоксацина назначали 14 больным, при этом ее эффективность составила 80% у больных с почечной недостаточностью и 67% у пациентов, принимавших иммунодепрессанты. Изучение эффективности пефлоксацина в лечении хронического неспецифического простатита является особой актуальной проблемой. По данным Сегала А.С. и соавт., 1991, эффективность антибактериального действия пефлоксацина в комплексном лечении 27 больных хроническим неспецифическим простатитом и уретропростатитом составила 85% [5]. Мы применяли пефлоксацин в 2002 г. в комплексном лечении ХБП у 28 больных в возрасте от 24 до 44 лет [4]. Пефлоксацин назначали всем больным по 400 мг 2 раза в сутки во время еды. Общая продолжительность курса лечения составила 4 недели. Вместе с проводимой антимикробной терапией больным назначали противовоспалительную терапию (свечи с диклофенаком по 50 мг 2 раза в сутки в течение 2 нед.) и трансректальную лазеротерапию. Клинический и бактериологический контроль эффективности проводимой терапии осуществляли через 4 нед. приема препарата. При контрольном обследовании 28 больных, получавших препарат, по данным бактериологического исследования эрадикации возбудителей удалось добиться у 25 (89,3%) больных. На фоне лечения пефлоксацином больных ХБП нами отмечено значительное уменьшение и исчезновение симптоматики, а также нормализация количества лейкоцитов в секрете предстательной железы, уменьшение объема простаты по данным ультразвукового исследования и увеличение максимальной объемной скорости потока мочи по данным урофлоуметрии. Препарат хорошо переносился больными и имевшие место у 2 из них побочные действия при его применении не вызвали необходимости отмены этого антибиотика. У одного из этих больных, начиная со второй недели терапии пефлоксацином, возникла тошнота после приема препарата, а второй больной на 3 неделе после трехчасового пребывания на солнце получил ожог, хотя ранее был предупрежден о возможной фотосенсибилизации и предостережен от длительного ультрафиолетового облучения. Вышеуказанные симптомы исчезли самостоятельно после окончания курса лечения. В целом пефлоксацин хорошо переносится больными. Нежелательные реакции развиваются в среднем у 9% больных. Наиболее распространенным побочным эффектом терапии пефлоксацином являются расстройства со стороны желудочно–кишечного тракта [6]. Пожилым пациентам и больным с нарушением функции печени необходима коррекция дозы препарата. Заключение На сегодняшний день пефлоксацин (Пелокс 400) – фторхинолон II поколения, относящийся к антибактериальным препаратам широкого спектра действия, продолжает оставаться эффективным антимикробным препаратом для терапии урологических инфекций. Назначение пефлоксацина при лечении ИМП актуально (из–за особенностей его метаболизма и экскреции) больным с сопутствующей хронической почечной недостаточностью. Фармакокинетическая эквивалентность перорального и внутривенного пефлоксацина обеспечивает возможность взаимозаменяемости и перехода от одного способа применения к другому. Данный препарат также продолжает успешно использоваться при лечении хронического бактериального простатита, обусловленного грамотрицательными бактериями. Ряд несомненных достоинств препарата, таких как хорошее проникновение через гематопростатический барьер и достаточное накопление в секрете предстательной железы и эякуляте, обусловливают возможность дальнейшего успешного использования пефлоксацина при этом заболевании. Таким образом, пефлоксацин продолжает удачно занимать особое место в арсенале интенсивно развивающейся группы антимикробных препаратов – фторхинолонов. Литература 1. Лопаткин Н.А., Синюхин В.Н., Кондратьева Е.М., Деревянко И.И. Прогноз эффективности терапии абакталом на основе данных фармакокинетики. // Урология и нефрология. – 1991. – Приложение. – С. 44–46. 2. Мазо Е.Б., Попов С.В., Карабак В.И. Антимикробная терапия хронического бактериального простатита. // Русский Медицинский Журнал. – 2004. – Т.12, № 12. – С. 737–740. 3. Падейская Е.Н., Яковлев В.П. Фторхинолоны. – М.: Биоинформ, 1995. – 220с. 4. Попов С.В., Мазо Е.Б. Абактал (пефлоксацин) в лечении больных хроническим бактериальным простатитом. // Русский Медицинский Журнал. – 2002. – Т.10, № 26. – С. 1234–1236. 5. Сегал А.С., Пермяков А.Н., Дунаевский Я.Л., Балашова Л.Д., Долгопятов Д.Г. Абактал в комплексном лечении хронического неспецифического простатита и уретропростатита. // Урология и нефрология. – 1991. – Приложение. – С. 65–66. 6. Ушкалова Е.А. Фторхинолоны в лечении инфекций мочевыводящих путей: современное состояние вопроса. // Фарматека. – 2005. – № 16. – С. 15–22. 7. Drinovec J. Klinicno testiranje pefloksacina. – Ljubljana: Lek, Indok, 1987. 8. Drinovec J. Klinicne izkusnje s pefloksacinom pri infekcijah secil in pri imunsko kompromitiranih bolnikih. – Ljubljana, 1988. 9. Guibert J., Mazeman E., Colau J.C. et al. Acute cystitis in women over 50 years of age. Efficacy of pefloxacin with single dose and norfloxacin for 10 days. // Presse Med. – 1993. – Vol. 22 (7)– P.288–292. 10. Guibert J. Efficacy of single dose of ciprofloxacin and pefloxacin in the treatment of female acute cystitis. // Presse Med. – 1995. – Vol. 24 (6)– P.304–308. 11. Naber K.G., Morrissey I., Ambler J.E. Urinary Tract Infections and Fluoroquinolones. –Science Press Ltd, 2000. 12. Jungers P., Ganeval D., Hannedouche T., Prieur B., Montay G. Steady–state levels of pefloxacin and its metabolites in patients with severe renal impairment. // Eur. J. Clin. Pharm. – 1987. – Vol. 33– P.463–467. 13. Wagenlehner F.M.E., Weidner W., Naber K.G. Emerging drugs for bacterial urinary tract infections. // Expert Opin.Emerging Drugs – 2005. – Vol. 10 (2) – P.275–298.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Особые указания
При диагностированных смешанных инфекционных поражениях органов малого таза и брюшной полости Пефлоксацин рекомендуется назначать совместно с другими антибиотиками, активными в отношении анаэробной инфекции (Клиндамицин, Метронидазол).
Профилактика кристаллурии во время антибактериальной терапии заключается в употреблении большого количества жидкости. Рекомендуется ограничить воздействие ультрафиолета из-за возможной фотосенсибилизации. Выраженная патология почечной системы требует индивидуального подхода и подбора схемы лечения.
При развитии длительной, выраженной диареи необходимо провести обследования для исключения псевдомембранозного колита. В случае достоверного подтверждения диагноза Пефлоксацин отменяют и проводят посиндромное лечение.
Абактал (пефлоксацин) в лечении больных хроническим бактериальным простатитом
П
роблема диагностики и лечения хронического простатита продолжает оставаться актуальной для урологов, наблюдающих мужчин в возрасте от 20 до 50 лет. Именно в этот период жизни приблизительно половина лиц мужского пола отмечает у себя различные проявления рассматриваемой патологии [1,5]. Примечательно, что только у 5–20% больных хроническим простатитом удается с уверенностью идентифицировать возбудителя инфекции [6]. Важнейшая роль в этиологии хронического бактериального простатита принадлежит грамотрицательным бактериям семейства
Enterobacteriaceae,
среди которых безоговорочное лидерство принадлежит кишечной палочке –
Escherichia coli
(около 80% случаев) [4]. Значительно реже встречаются такие микроорганизмы, как
Klebsiella pneumoniae, Proteus mirabilis
и др. Определенное значение в развитии заболевания имеют также энтерококки. Этиологическая причастность
Staphylococ-cus aureus
остается окончательно не доказанной [4,8].
Проникновение инфекции в предстательную железу чаще всего происходит восходящим путем
, из задней уретры. Инфицирование предстательной железы лимфогенным путем возможно при наличии воспалительных заболеваний в соседних органах (придатке яичка, прямой кишке и проч.). Обильная система анастомозов между венозными сплетениями органов малого таза предопределяет возможность гематогенного пути инфицирования при наличии воспалительного процесса в одном из этих органов. Каналикулярный путь инфицирования предстательной железы обычно реализуется при переносе микроорганизмов из воспалительных очагов в придатках яичек и семенных пузырьках [3]. Необходимо отметить, что для развития бактериального воспаления в предстательной железе cамого по себе присутствия инфекционного агента явно недостаточно. По мнению ряда исследователей [7,10], определенную роль в возникновении, поддержании и рецидивировании хронического воспалительного процесса могут играть факторы динамической дисфункции мочевого пузыря и интрапростатического рефлюкса инфицированной мочи [7]. Фактором, предрасполагающим к развитию воспаления в железе, традиционно считается также венозный застой, обусловленный строением системы вен малого таза [1,3].
Хронический бактериальный простатит (ХБП)
проявляется болевыми ощущениями в тазовой области, расстройствами мочеиспускания, различными нарушениями эрекции и эякуляции, а в некоторых случаях – изменениями оплодотворяющей способности спермы. Ведущее место в диагностике ХБП принадлежит микробиологическому исследованию, а именно – локализационному тесту Stamey (четырехстаканная проба) с определением чувствительности микрофлоры к антибиотикам [8].
После всестороннего обследования и идентификации возбудителя возникает необходимость назначения пациенту адекватной антибактериальной терапии.
Критериями, оказывающими влияние на выбор антимикробного препарата для лечения хронического бактериального простатита, являются: чувствительность идентифицированного микроорганизма к антибиотику, наличие у последнего способностей в достаточной концентрации проникать через гематопростатический барьер и накапливаться в ткани железы, а также преодолевать экстрацеллюлярную полисахаридную оболочку, формируемую микроколониями бактерий [9].
Идеальный антибиотик для лечения хронического бактериального простатита
должен быть жирорастворимым, слабощелочным, с коэффициентом диссоциации, способствующим созданию максимальной концентрации препарата в предстательной железе [1,3]. Необходимым условием эффективной терапии ХБП является длительное (до 4–12 недель) назначение антибиотика. [1,4]. При этом в течение первых 2–4 недель лечение проводится под клинико–микробиологическим контролем. В случаях достижения эффективности терапию продлевают до 8–12 недель, а при отсутствии положительного результата возникает необходимость отмены препарата и пересмотра дальнейшей тактики лечения.
Фторхинолоны
являются единственной группой антибактериальных препаратов, которые, с одной стороны, активны в отношении грамотрицательных бактерий, вызывающих бактериальный простатит, с другой – способны воздействовать на микроорганизмы, заключенные в экстрацеллюлярную полисахаридную оболочку [4]. Для лечения хронического бактериального простатита в течение ряда лет c успехом используется фторхинолон второго поколения
Абактал (пефлоксацин)
– препарат фармацевтической . Абактал проявляет высокую активность в отношении этиологически значимой грамотрицательной флоры. Пефлоксацин обладает бактерицидным действием – он ингибирует репликацию ДНК бактерий, воздействует также на РНК и синтез бактериальных белков. Его несомненным фармакокинетическим преимуществом является длительный (8–10 часов, при повторном введении – до 12–13 часов) период полувыведения, что позволяет назначать препарат два раза в сутки. Абактал обладает и другими, важнейшими для лечения инфекций репродуктивной системы у мужчин, достоинствами: практически полной (до 100%) биодоступностью при пероральном назначении, способностью быстро проникать в органы, ткани и жидкости организма (объем распределения – 1,5–1,8 л/кг). При этом создаются высокие концентрации в секрете предстательной железы и семенной жидкости [2].
Материал и методы
В урологической клинике РГМУ Абактал применен в комплексном лечении хронического бактериального простатита у 28 больных в возрасте от 24 до 44 лет (24–29 лет – 5 пациентов; 29–34 лет – 8; 34–39 лет – 10; 39–44 лет – 5). Диагноз заболевания основывался на данных физикального обследования, пальцевого ректального исследования, результатах лабораторных тестов (клинические анализы крови и мочи, микроскопия секрета предстательной железы) и микробиологического исследования (упрощенный вариант пробы Stamey: анализировался секрет предстательной железы и порция мочи после массажа простаты) c определением чувствительности выделенной микрофлоры к антибиотикам. Всем пациентам выполнены трансабдоминальное и трансректальное ультразвуковое исследование предстательной железы и урофлоуметрия, а также для исключения других заболеваний мочеполовых органов – ультразвуковое исследование почек и мочевого пузыря с определением количества остаточной мочи.
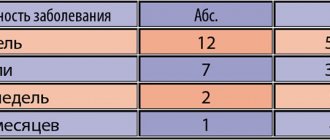
У всех больных проводили исследование соскобов из уретры и секрета предстательной железы с целью идентификации атипичных внутриклеточных микроорганизмов методом полимеразной цепной реакции. Таковые не были обнаружены ни в соскобах из уретры, ни в секрете предстательной железы. В результате проведенного бактериологического исследования (упрощенный вариант пробы Stamey) в секрете предстательной железы и третьей порции мочи был выявлен рост микроорганизмов (табл. 1). Следует отметить, что по данным антибиотикограммы все идентифицированные микроорганизмы были чувствительны in vitro
к пефлоксацину и к ряду других антимикробных препаратов. Можно было предполагать наличие госпитальной флоры у 5 больных, перенесших ранее в нашей клинике уретеролитоэкстракцию по поводу камня нижней трети мочеточника. У 1–го из этих пациентов выявлен рост смешанной флоры (кишечной палочки и морганеллы), а у 4–х других определялась только кишечная палочка. Уровень содержания микробных тел в 1 мл исследуемой жидкости составлял у всех пациентов более 100000.
Заболевание проявлялось болевыми ощущениями различного характера в тазовой области у 26 больных, учащенным и болезненным мочеиспусканием у 15 больных. Микроскопическое исследование секрета предстательной железы у всех больных выявило повышение количества лейкоцитов (более 12 в поле зрения) и снижение количества лецитиновых зерен. В исследованных секретах 5 больных, предположительно инфицированных госпитальной флорой, лейкоциты покрывали все поля зрения. В анализах остальных 23 больных в полях зрения определялось следующее количество лейкоцитов: 15–20 – у 8 пациентов; 30–40 – у 7; 50–60 – у 8. Трансабдоминальное и трансректальное ультразвуковое исследование выявило увеличение объема предстательной железы (средний объем 36,8 см3), а также очаговую и диффузную гиперэхогенность ткани простаты. Средний показатель максимальной скорости потока мочи по данным урофлоуметрии составил 12,5 мл/сек.
Антибактериальная терапия проводилась препаратом Абактал, который назначался per os
всем больным по 400 мг 2 раза в сутки во время еды. Общая продолжительность курса лечения составила 4 недели. Наряду с антибиотикотерапией Абакталом больным назначали противовоспалительную терапию (свечи с НПВП 2 раза в сутки в течение 2 недель) и трансректальную лазеротерапию. Ректальное воздействие лазерным излучением (аппарат «Mustang–2000») осуществлялось с использованием излучающей головки KLO 3 в красном оптическом диапазоне с длиной волны 0,63 мкм и мощностью 20 мВт. Время экспозиции составляло 10 минут. Курс лазеротерапии состоял из 10 ежедневных процедур.
Клинический и микробиологический контроль эффективности проводимой терапии осуществляли через 4 недели после начала лечения.
Результаты исследования и их обсуждение
Контрольное микробиологическое исследование (упрощенный вариант пробы Stamey) у 28 больных, принимавших Абактал, показало, что полной эрадикации возбудителей удалось добиться у 25 (89,3%) пациентов. У 1–го больного (3,5%) с этиологически значимой комбинацией E.coli
и
Proteus mirabilis
в результате терапии Абакталом патологический процесс редуцировался в моноинфекционную форму (сохранилась только протейная инфекция). У 2–х пациентов (7,1%) – с выделенной в секрете предстательной железы до начала лечения кишечной палочкой – контрольное микробиологическое исследование выявило эпидермальные стафилококки. Такое явление можно объяснить тем, что после уничтожения этиологически виновных возбудителей произошла колонизация предстательной железы вышеуказанными бактериями, обычно слабовирулентными для лиц без нарушений функции системы иммунитета и факторов неспецифической резистентности организма. В данном случае было решено отказаться от применения антибиотиков. При контрольном микробиологическом исследовании (секрет простаты и порция мочи после массажа железы), проведенном через 8 недель, бактерии обнаружены не были.
Лечение с использованием Абактала больных ХБП позволило констатировать исчезновение или значительное уменьшение симптоматики, нормализацию количества лейкоцитов в секрете предстательной железы, уменьшение объема простаты (данные УЗИ) и увеличение максимальной объемной скорости потока мочи по данным урофлоуметрии (табл. 2).
В целом препарат Абактал хорошо переносился больными. Имевшие место у 2–х пациентов побочные явления не вызвали необходимости отмены антибиотика. У одного из этих больных на второй неделе после начала приема препарата возникла тошнота. Другой больной на 3–й неделе курса антибиотикотерапии после трехчасового пребывания на солнце предъявил жалобы на проявления фотодерматита (хотя был информирован о возможности фотосенсибилизации, которая может развиться в процессе лечения любым из фторхинолонов и предостережен от длительного ультрафиолетовогго облучения). Вышеуказанные симптомы исчезли самостоятельно после окончания курса лечения.
Таким образом, результаты проведенного исследования свидетельствуют о том, что Абактал продолжает оставаться высокоэффективным антимикробным препаратом для лечения хронического бактериального простатита и демонстрирует значительную активность в отношении грамотрицательных возбудителей, ответственных за развитие в предстательной железе бактериального воспаления. Назначение Абактала 28 больным, страдающим ХБП, привело к эрадикации возбудителей у 25 (89,3%) больных, ликвидации или значительному уменьшению симптоматики, устранению воспалительных изменений в секрете предстательной железы, уменьшению ее объема (по данным трансабдоминального и трансректального УЗИ), урофлоуметрически подтвержденному увеличению максимальной объемной скорости потока мочи и, в конечном итоге, к улучшению качества жизни наблюдавшихся пациентов. Побочные явления, возникшие у 2–х (7,1%) больных, не требовали отмены антибиотика и прошли самостоятельно после окончания курса лечения.
Заключение
Антибиотик Абактал (пефлоксацин) из группы фторхинолонов сохраняет свою высокую клиническую эффективность при лечении пациентов с хроническим бактериальным простатитом. Микробиологическая эффективность препарата составляет 89,3%. Специфические для означенной патологии достоинства Абактала: хорошее проникновение через гематопростатический барьер, способность воздействовать на микроорганизмы в биопленках в сочетании с другими, присущими пефлоксацину преимуществами (адекватный этиологии простатита антимикробный спектр, практически полная биодоступность при приеме per os
; длительный период полувыведения, позволяющий назначать препарат 2 раза в сутки; низкая частота развития побочных эффектов) обосновывают возможность дальнейшего успешного использования Абактала в терапии хронического бактериального простатита.
Литература:
1. Мазо Е.Б., Степенский А.Б., Гамидов С.И., Григорьев М.Э., Кривобородов Г.Г., Белковская М.Н. Фармакотерапия хронических простатитов. РМЖ 2001; т.9 , № 23.
2. Падейская Е.Н., Яковлев В.П. Фторхинолоны.Москва.Биоинформ.1995.С.93–95
3. Петров С.Б., Бабкин П.А. Бактериальные простатиты. Клиническая антимикробная химиотерапия 1999; 3: 95–100.
4. Практическое руководство по антиинфекционной химиотерапии. Под редакцией Л.С.Страчунского, Ю.Б.Белоусова, С.Н.Козлова. Москва.2002.С.73–78; 247.
5. Stewart C. Prostatitis. Emerg. Med. Clin.North. Am 1988; 6.:391–402.
6. Weidner W., Schiefer H.G, Krauss H. et. al. Chronic prostatitis: A through search for etiologically involved microorganisms in 1461 patients. Infection 1991; 19 (3):119–125.
7. D.Caropreso, T.D.Moon a–Blockers: An Effective Treatment for Prostatitis? Current Urology Reports 2000,1:148–154
8. G.Luzzi The prostatitis syndromes.Int STD and AIDS 1996; 7:471–478
9. Falagas M.E. et al. Practice guidelines: prostatitis, epididymitis and urethritis// Infectious Diseases in Clinical Practice.1995;4 (5) 325–32
10. Ghobiсh A. Voiding dysfunction associated with chronic bacterial prostatitis. Eur.Urol. 2002; 42: 159–162
Аналоги
Совпадения по коду АТХ 4-го уровня:
Сифлокс
Хайлефлокс
Лефлобакт
Лефокцин
Гатифлоксацин
Офлоксацин
Фактив
Тайгерон
Лебел
Заноцин
Ломефлоксацин
Элефлокс
Ломфлокс
Ципробай
Спарфло
Таривид
Зофлокс
Абактал
Моксифлоксацин
Левофлоксацин
- Пелокс-400;
- Пефлацин;
- Абактал;
- Пефлобид;
- Перфлокс;
- Перти;
- Юникпеф;
- Пефлоксацин-Акос;
- Пефлацине.