Наиболее распространенной причиной обращения женщин к гинекологу являются жалобы на зуд, неприятные ощущения, боль и патологические выделения из влагалища. Все эти признаки указывают на вагинит или по-другому – кольпит.
Что такое вагинит, в каких формах протекает, какие анализы необходимы для постановки диагноза и как лечится болезнь, рассмотрим в статье.
Почему развивается болезнь
Когда женщина здорова, ее организм самостоятельно поддерживает баланс флоры во влагалище. Лактобактерии, которые находятся на его слизистой оболочке, вырабатывают молочную кислоту, она подавляет излишнюю активность условно-патогенной микрофлоры. Ситуация меняется, когда защитные силы организма ослабевают.
Вагинит могут вызывать:
- инфекционные заболевания;
- инфекции, передающиеся половым путем;
- микротравмы слизистой оболочки влагалища. В том числе — во время родов;
- абортов, агрессивного полового акта, хирургических манипуляций;
- эндокринные патологии. Среди них – беременность, аборты, климакс, нарушение функции яичников;
- неправильная гигиена половых органов. Одинаково опасны чрезмерная чистоплотность, злоупотребление агрессивными моющими средствами и редкие нерегулярные гигиенические процедуры;
- бесконтрольный прием антибиотиков;
- незащищенный секс, половые акты со случайными половыми партнерами;
- нарушение обмена веществ;
- аллергические реакции на гигиенические тампоны, средства для контрацепции, интимные гели-смазки;
- стресс, напряженное психоэмоциональное состояние;
- заболевания желудочно-кишечного тракта;
- иммунодефицит.
Как возникает заболевание
Анатомически влагалище представляет собой мышечную трубку, защищенную изнутри эпителием — несколькими слоями прочно связанных между собой клеток. Верхний слой эпителия содержит запас гликогена — полимера глюкозы, который образует энергетический запас организма. Углеводами гликогена питается полезная микрофлора влагалища — молочнокислые бактерии.
Расщепляя гликоген, бактерии выделяют молочную кислоту, которая создает среду, губительную для патогенной микрофлоры. Кроме того, у здоровой женщины слой молочнокислых бактерий настолько плотно выстилает полость влагалища, что другим микроорганизмам попросту негде создать свою колонию.
Слизистая оболочка влагалища постоянно вырабатывает немного секрета, который стекает по стенкам вниз и выносит с собой отслуживший свой срок эпителий, погибшие бактерии и патогенные микроорганизмы.
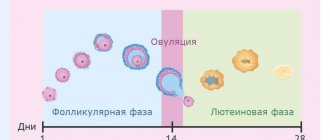
Содержание гликогена во влагалище зависит от количества и состава половых гормонов в крови. Повышенный уровень эстрогена – залог того, что полимера глюкозы на слизистой оболочке будет много. Некоторые стероидные женские половые гормоны снижают содержание гликогена в эпителии.
Концентрация таких гормонов повышается перед менструацией, поэтому многие женщины в преддверии месячных ощущают зуд во влагалище. Так обостряется хронический вагинит или проявляется острая стадия заболевания.
Болезнетворные бактерии могут попасть во влагалище двумя путями:
- Восходящим — когда инфекция поднимается из ануса или области промежности, от половых губ, мочевыводящих путей или преддверия влагалища.
- Нисходящим —возбудители вагинита попадают на слизистую оболочку влагалища с током лимфы или крови из очагов хронической инфекции. «Поставщиком» могут стать больные почки, непролеченный кариес на зубах и хронические ангины.
Как только болезнетворные микроорганизмы попали на ослабленные ткани влагалища, воспаление развивается следующим образом:
- Инфекция разрушает клетки эпителия, на месте травмы организм выделяет биологически активные вещества.
- Кровеносные сосуды влагалища расширяются, это вызывает застой крови в его клетках.Через стенки сосудов в ткань проникают иммунные клетки – лейкоциты и плазма крови. Слизистая оболочка влагалища отекает, а в более тяжелых случаях в процесс вовлекаются мышцы, вульва и половые губы.
- Пораженные клетки распадаются, продукты распада раздражают нервные окончания в слизистой оболочке и это вызывает зуд. Ситуацию усугубляют отечные ткани, которые с каждым днем сильнее сдавливают влагалище.
- Чтобы удалить с поверхности инфекцию и отмершие клетки, эпителий активно вырабатывает слизь. Появляются обильные выделения из влагалища. Если при воспалении погибло много лейкоцитов — развивается гнойное воспаление и слизь содержит гной. Когда разрушены мелкие кровеносные сосуды слизистой оболочки, выделения кровянистые. При заболеваниях, передающихся половым путем, влагалищные выделения имеют характерный неприятный запах.
Лечение
Стратегия лечения зависит от вида вагинита. Фото: macniak / freepik.com
Правильный диагноз — залог успешной терапии вагинита. Разные формы вагинитов лечатся по-разному.
Для терапии вульвовагинальных кандидозов применяют системные противогрибковые препараты. Для этой цели используют флуконазол, нистатин, итраконазол и натамицин. Часто назначают вагинальные таблетки и кремы для местного лечения. Это препараты клотримазола, миконазола, эконазола, натамицина, бутоконазола.
При постановке диагноза бактериальный вагиноз лечение обычно назначают в два этапа. На анаэробную флору оказывают действие препараты метронидазола, тинидазола, орнидазола и клиндамицина, а также хлоргексидина или молочной кислоты в виде влагалищных свечей. На втором этапе назначают пробиотики — средства для восстановления флоры влагалища. Это препараты лактобацилл в виде вагинальных свечей. При сочетании терапии метронидазолом и тинидазолом со спиртосодержащими средствами возможны тяжелые реакции организма. Поэтому важно отказаться от любых лекарств с содержанием спирта и алкоголя в процессе приема препаратов и в течение трех суток после окончания лечения.
Для терапии аэробных вагинитов применяют местные средства, которые содержат клиндамицин (в виде вагинального крема и влагалищных таблеток). Европейские клинические рекомендации предлагают использовать канамицин и моксифлоксацин — системные антибиотики, которые слабо влияют на нормальную флору влагалища. Препаратами выбора в лечении аэробных вагинитов могут быть антибиотики, к которым чувствительна флора конкретной пациентки по результатам бакпосева.
Трихомонадный вагинит — повод для сдачи анализов на все ИППП и полноценного обследования половых партнеров женщины.
У мужчин трихомонадная инфекция в 70–80% случаев протекает скрыто, в виде носительства.²
Партнерам женщин с трихомониазом нужно не только проводить анализ мазка из уретры методом микроскопии, но и предлагать исследование сока предстательной железы с культуральными и молекулярными методами диагностики. Если есть только одна трихомонадная инфекция, то могут использовать препараты метронидазола, тинидазола, орнидазола. При смешанных инфекциях нужно учитывать все факторы.
Формы вагинита
Заболевание различают по комплексу признаков.
По своей продолжительности вагинит может быть:
- Острый. Длится 1,5–2 месяца.
- Подострый. Это переходная фаза от острой к хронической форме. Характеризуется отеком стенок влагалища, обильными выделениями из половых путей. Меняется цикл и характер менструаций (они могут стать более болезненными). После половых контактов на белье заметны кровянистые выделения. Продолжительность фазы — от 2 до 6 месяцев.
- Хронический. Воспаление возобновляется после непродолжительной ремиссии, потом клинические признаки вновь исчезают. Единственным симптомом можно считать зуд, который усиливается перед менструациями, после половых контактов, занятиях спортом или физических усилиях. Вагинит считается хроническим, если его не удается излечить на протяжении более полугода.
В зависимости от причины, вызвавшей воспаление, вагинит бывет:
- Бактериальный (неспецифический). Его возбудители – условно-патогенные стрептококки, стафилококки, бациллы.
- Трихомонадный. Возникает при заражении возбудителем трихомониаза.
- Микоплазменный. Развивается при атаке внутриклеточного паразита микоплазмы. Эта инфекция передается половым путем.
- Дрожжевой. Причина его возникновения – размножение грибка кандиды, возбудителя молочницы.
- Атрофический. Появляется в период снижения в крови женщины уровня эстрогена. Например, с приходом менопаузы, при нарушении функции яичников или если они удалены.
- Вагинит беременных. Во время вынашивания плода иммунитет женщины ослаблен, ведь ее организм подвергается серьезным нагрузкам. Возникновению вагинита способствует и изменение гормонального фона в организме будущей матери. Поэтому лактобактерии во влагалище ослабевают, а условно-патогенные — успешно развиваются.
- Аллергический. Его провоцируют попавшие на слизистую оболочку влагалища аллергены. В качестве раздражителей могут выступать: смазка презервативов, отдушки в средствах интимной гигиены, местные контрацептивы, вагинальные кольца, тампоны и гигиенические прокладки с ароматизатором, вагинальные свечи. В этом случае вагинит – это реакция на аллергены клеток иммунитета.
По характеру воспаления вагинит бывает:
- Серозный — его развитие сопровождают прозрачные, жидкие выделения;
- Слизистый — из влагалища появляются густые и вязкие выделения. Они непрозрачные, имеют мутновато-серый оттенок;
- Гнойный — Влагалище выделяет мутное слизеобразное содержимое, которое имеет желтый, желто-зеленый цвет. Отделяемое обладает неприятным запахом.
Вагинит может развиться не только у взрослых, но у детей и подростков. Это опасно, ведь ребенок не может понять, что с ним происходит, а иногда просто стесняется пожаловаться на боль и жжение в интимном месте. При отсутствии лечения болезнь переходит в хроническую стадию. У девочек слизистая оболочка влагалища очень тонкая, поэтому при воспалении на ней образуются рубцы, полипы и даже синехии (срастание половых губ). При малейших подозрениях на кольпит у девочки срочно обратитесь к гинекологу.
Длинный научный путь от неспецифического вагинита до бактериального вагиноза
С конца девяностых годов прошлого века, когда Дёдерлейн описал лактобациллы, позже названные бациллами Дёдерлейна, были предприняты попытки обнаружить возбудителя вагинита, в выделениях которого не было признаков вагинального трихомониаза и дрожжевых грибков. Отсутствие однозначной причины описанных клинических симптомов привело к тому, что это заболевание было названо субъектом неспецифического вагинита (NSV).
Только в 1955 году Гарднер и Дьюкс описали бактерию, похожую на род Haemophilus, которую они обнаружили у 81 из 91 женщин с симптомами патологии. Признавая, что они обнаружили возбудителя NSV, они назвали бактерию Haemophilus vaginalis и дали название болезни Haemophilus vaginalis – вагинит.
Вагинит
В 1963 году Зиннеман и Тернер отнесли Haemophilus vaginalis к семейству коринеформных бактерий (Corynobacterium), поэтому номенклатуру вагинита Corynobacterium vaginalis можно найти в литературе семидесятых годов. Ученые Гринвуд и Пикетт в 1980 году классифицировали бактерию, описанную Гарднером и Дьюксом, в новый род, в котором встречается только один вид. В знак признания заслуг первооткрывателя род получил название Gardnerella, а вид – Gardnerella vaginalis.
Дальнейшие исследования вагинального секрета из NSV показали, что причиной инфекции является не один микроорганизм, а размножение колоний многих бактерий, особенно анаэробных, не сопровождающееся увеличением количества полиядерных лейкоцитов. Кроме того, уч. Шпигель и Робертс описали новую анаэробную бактерию Mobiluncus, выделив два вида: Mobiluncus mulieris и Mobiluncus curtisii. Это микроорганизмы, никогда не обнаруживаемые в нормальной микрофлоре влагалища.
Таксономия вагинальной флоры пациентов с NSV была окончательно установлена на Стокгольмском симпозиуме в 1984 году, заменившем название неспецифический вагинит на бактериальный вагиноз. Новая номенклатура получила признание в международной среде.
Бактериальный вагиноз
Как проявляется вагинит
При вагините женщина чаще всего не испытывает лихорадки, у нее не появляется высокой температуры и общей слабости. Однако ощущение общего дискомфорта в промежности и зуда не прекращается на всем протяжении болезни.
Если температура все-таки поднимается, появляются симптомы общей интоксикации и выраженная боль во влагалище, значит воспалительный процесс зашел далеко. И речь идет об остром воспалительном процессе по всей высоте влагалища и жировой клетчатки, окружающей матку.
Бактериальный
Бактериальный вагинит – это гнойное воспаление, оно сопровождается обильными выделениями желто-зеленого цвета.
Причиной бактериального вагинита может быть:
- несбалансированное питание;
- злоупотребление алкоголем;
- гормональные нарушения;
- частые простуды;
- травмы половых органов;
- частая смена половых партнеров;
- длительный прием антибиотиков;
- хроническая инфекция мочевыводящих путей.
Этот вид вагинита называют аэробным, ведь воспаление провоцирует условно-патогенная микрофлора, где немало аэробных бактерий. Чтобы развиваться, им необходим кислород, поэтому колонии обычно располагаются на поверхности кожи промежности. Когда защитные силы организма ослабевают, представители аэробов проникают во влагалище и размножаются на слизистой оболочке. Таким образом, бактериальный вагинит это не бактериальное поражение слизистой оболочки влагалища, а гибель его естественной микрофлоры.
При осмотре влагалища врач отметит очаги покраснения на слизистой оболочке влагалища. Сам орган отечный и покрыт гноем. При анализе мазков из влагалища будет обнаружена кислая реакция, эпителиальные клетки атакованы слоем аэробных бактерий. Молочнокислых бактерий мало, а иногда их вовсе не удается обнаружить.
Этот вид воспаления становится хроническим чаще, чем другие.При этом выделения из влагалища становятся умеренными, но сохраняют свою отличительную особенность – желто-зеленый цвет и неприятный запах.
Эта форма вагинита излечивается непросто, в результате системного лечения. Кроме местных лечебных средств будет необходимо принимать общеукрепляющие препараты.
Трихомонадный
Заболевание протекает тяжело. Воспаление развивается спустя 3 – 12 (а иногда до 30) дней с момента заражения — незащищенного секса с носителем инфекции. Это стадия инфекционного накопления, и женщину ничто не беспокоит, когда внезапно возникает острый вагинит.
Из влагалища отделяются пенистые выделения, которые сопровождаются резким неприятным запахом. Чаще всего они мутновато-белые или имеют желтый оттенок. Женщину мучают зуд промежности, неприятные ощущения локализуются в районе живота.
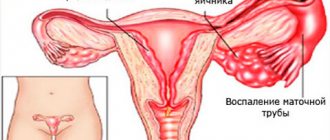
Трихомонада легко передвигается и из влагалища проникает в матку, маточные трубы, брюшину и окружающие ткани. На этой стадии заболевания у женщины температура поднимается до 39 градусов. Боли в области живота становятся сильнее, нерегулярно идут менструации.
Осматривая влагалище, врач констатирует равномерное покраснение стенок влагалища, отек слизистой оболочки, наличие пенистых выделений.
Однако, бывают случаи, когда трихомонозный кольпит протекает практически бессимптомно, не считая некоторого покраснения влагалища.
У мужчины чаще всего заболевание не проявляется, но лечить необходимо обоих партнеров, иначе в болезненный процесс будет вовлечена вся мочеполовая система.
Гонорейный
Эта инфекция передается исключительно половым путем. Ее признаки проявляются спустя 3-4 дня с момента заражения, когда женщина начинает испытывать дискомфорт, жжение, боль и зуд во влагалище. Выделения слизистые, гнойные, иногда в них можно заметить белые вкрапления — участки отмерших клеток слизистой оболочки.
Стенки влагалища отечны и перенаполнены застойной кровью, особенно выделяются набухшие сосочки красного оттенка. В запущенной стадии во влагалище образуются эрозии. Вначале они покрыты беловатым слоем погибших бактерий, затем появляются и начинают кровоточить язвы. Кровь появляется во влагалищных выделениях.
Дрожжевой
Молочницей или кандидозным вагинитом переболели многие женщины. При этом возбудитель инфекции вовсе не обязательно должен быть принесен половым партнером. Грибок кандида населяет влагалище 25% женщин. Он является представителем условно-патогенной микрофлоры, в обычном своем состоянии не доставляет женщине беспокойства.
Однако, если иммунитет носительницы дрожжеподобного грибка снижается, при стрессе или нарушении обмена веществ кандида начинает активно размножаться.
О том, что процесс начал развиваться, свидетельствует зуд в половых органах. Затем женщина ощущает сухость во влагалище. Если на больших половых губах появляется отек и выраженная болезненность, значит течение болезни осложняет вульвовагинит.
Через 1–2 дня с момента появления зуда из влагалища появляются белые творожистые выделения, обладающие кислым запахом. В редких случаях молочница может протекать без выделений.
Часто признаки грибковой инфекции появляются перед началом менструации, во время беременности или при использовании внутриматочных контрацептивов. Провоцирует появление молочницы и несбалансированный прием антибиотиков.
Это заболевание дает рекордное количество рецидивов.
Однако лечение дрожжевого вагинита проходит несложно, при помощи специальных кремов. И хотя, в силу строения половых органов, у мужчин кандидозного кольпита не бывает, сексуальный партнер женщины также должен пройти лечение.
Атрофический
Чаще всего возникает в период постменопаузы (климакса), когда уменьшается выработка эстрогена. Как следствие — истончается эпителий вагины, в эпидермальном слое становится меньше лактобактерий. Это приводит к изменению кислотности влагалища, что и запускает воспалительный процесс.
При атрофическом вагините зуд во влагалище особенно мучителен, тяжело женщины переносят и сухость вагины и нарушение ее эластичности. Еще один симптом атрофического вагинита — частые мочеиспускания.
При таком воспалении выделений почти нет, они не окрашены и не имеют запаха. Иногда появляются кровянистые выделения.
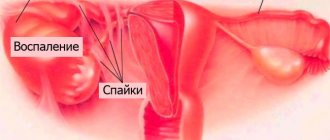
Врач при осмотре влагалища обнаружит, что слизистая оболочка бледно желтого цвета с геморрагическими пятнами (кровоподтеками). При атрофическом вагините влагалище сужается, на заднем своде образуются спайки.
При этом заболевании необходимо комплексное лечение, использование гормональных препаратов и местной терапии.
Хронический
Острый вагинит может перейти в хроническую форму, если женщина не обратилась к врачу за помощью или получила недостаточно эффективное лечение. Постепенно симптомы острого воспаления затихают, время от времени появляются влагалищные выделения, но не в такие обильные, как в стадии обострения. Женщины могут жить с уверенностью, что они выздоровели и узнать о своем диагнозе случайно.
Хроническое воспаление снижает эластичность стенок влагалища, они уплотняются, становятся шероховатыми. Во время полового акта могут возникнуть неприятные ощущения, воспалительный процесс захватывает матку и яичники, образуя там спайки. В результате женщине труднее забеременеть.
Далее воспаление переходит на мочевыводящую систему и органы малого таза.
Популярные вопросы
Врач поставил диагноз вагинит и прописал мирамистин 7 дней, свечи метромикон и лактожиналь 14 дней. Я не запомнила подробности одновременно всё это применять или по очереди. Буду благодарна за подсказку.
Орошение раствором мирамистина и первые свечи проводят одновременно. Лактожиналь служит для восстановления баланса микрофлоры и применяется вторым этапом лечения.
Врач диагностировал атрофический вагинит. Начало менопаузы. Начала пользоваться пластырем Климара по рекомендации врача. Но очень боюсь гормональные средства. Скажите, Гинокомфорт Климафемин + Интимный гель увлажняющий — могут заменить гормоносодержащие препараты? или Климафемин тоже содержит гормоны, если да, то что все же является менее безопасным? Фитоэстрагены и местное увлажняющее средство не заменят и не равнозначны по действию с гормональной менопаузальной терапией. Поэтому не взаимозаменяемы, а дополняют друг друга или используются при индивидуальных противопоказаниях. К сожалению, эффективность метода, возможность комбинации средств может определить только лечащий врач после проведения осмотра и трактовки полученных результатов обследований, анамнеза пациента.
Здравствуйте! У меня бак вагинит, теперь под вопросом присоединение грибка, можно ли при молочнице использовать моющий гель и гель восстанавливающий?
Здравствуйте! Данные средства могут быть использованы вместе с основной терапией бактериального вагиноза, например в сочетании со свечами Эльжина. Основной препарат используется на ночь, лечебно- профилактические средства утром.
Флора, кокко-бациллярные анализы в норме, атрофический вагинит, что делать?
Здравствуйте! С целью лечения атрофического вагинита при отсутствии противопоказаний к местной гормонотерапии используется крем Орниона по 1 дозе 1 раз в день 10 дней , далее 2 раза в неделю длительно. В противном случае подойдет негормональное средство — гель Гинокомфорт с экстрактом мальвы в аналогичном режиме применения.
Для точной диагностики обращайтесь к специалисту
Как установить диагноз
Диагностикой заболевания занимается гинеколог.
Обследование будет проходить следующим образом:
- Сбор первичных данных. Необходимую информацию врач получает при разговоре с пациентом. Вам нужно вспомнить, когда и в связи с чем возникли неприятные ощущения, случалось ли что-то подобное раньше. Важно поставить в известность об имеющихся у вас эндокринных заболеваниях, общем состоянии здоровья и лекарствах, которые вы принимали незадолго до появления симптомов.
- Гинекологический осмотр при помощи специальных зеркал. Так он выявит отечность, гиперемию (покраснение), состояние стенок влагалища.
- Взятие мазка на состав микрофлоры. Проба берется из влагалища, мочеиспускательного канала и шейки матки. Также берется проба на чувствительность к антибиотикам.Чтобы определить половые инфекции, влагалищные выделения исследуют методом полимеразной цепной реакции.
Перед посещением гинеколога на сутки воздержитесь от секса. Не нужно пользоваться гигиеническими тампонами, спринцеваться — так вы сохраните состав микрофлоры. За два дня до осмотра перестаньте использовать интимными смазками, не используйте влагалищные свечи и не принимайте антибиотики — если это не противоречит рекомендациям врача.
Диагностика
Клиническая картина и выяснение истории заболевания существенно упрощают лабораторную диагностику заболевания. Основной диагностической задачей является поиск возбудителя, чтобы позже назначить специфическое лечение. Существует три основных методики определения микроорганизмов:
- бактериоскопия – визуализация влагалищного секрета под микроскопом многократного увеличения. Методика распространена на счет своей практичности, простоты в использовании и невысокой стоимости. Недостатком исследования является низкая специфичность. Во многих случаях метод позволяет увидеть микроорганизмы, но не дает возможности точно дифференцировать их;
- бактериологический метод, известный многим как «посев». Влагалищный секрет размещают в специальных условиях на питательной среде, где происходит рост микроорганизмов. Процедура обладает достаточно высокой специфичностью, но для ее проведения нередко требуется до 7 дней. В условиях прогрессирующего заболевания такая продолжительная выжидательная тактика является недопустимой;
- ПЦР – высокоинформативный метод диагностики, позволяющий быстро установить возбудителя заболевания. Недостатки – высокая стоимость. Проводить исследование «вслепую», просто определяя все наиболее частые половые инфекции, удовольствие не из дешевых. Оправдывает методику грамотный подход, при котором производится избирательное исследование лишь на определенные инфекции, обоснованные клинической картиной заболевания.
Как вылечить вагинит
При условии, что женщина вовремя обратилась к врачу и намерена соблюдать все его рекомендации, вагинит успешно лечится амбулаторно. Ни госпитализация, ни оформление больничного не потребуется.
Если причина вагинита — инфекции, передающиеся половым путем, лечение должен пройти и сексуальный партнер.
На установленное врачом время придется воздерживаться от половых контактов. Во время секса слизистая оболочка может получить дополнительные микротравмы, это усугубит течение болезни, а возбудитель заболевания займет еще более надежные позиции.
Лечение каждого вида вагинита специфично и зависит от типа возбудителя. Как правило, в терапии используются антибиотики, противогрибковые и противомикробные средства. После окончания курса показано применение влагалищных свечей с лактобактериями.
Чтобы облегчить зуд, следует использовать специальные влагалищные свечи.
Дополнительно назначаются спринцевания с лекарственными препаратами.
В качестве поддерживающей терапии можно рекомендовать сидячие ванночки с отваром лекарственных трав.
Существуют препараты, которые не нарушают работы лактобактерий влагалища и не всасываются в кровь. Именно их врачи назначают беременным женщинам при вагините, для использования во втором и третьем триместре беременности.
Во время лечения необходимо:
- каждый день менять нижнее белье, подмываться после каждого посещения туалета;
- соблюдать специальную диету, включающую кисломолочные продукты с живыми бифидо — и лактобактериями, продукты с полинасыщенными кислотами, витаминами и минералами;
- использовать гигиенические прокладки без ароматизаторов.
Хронический вагинит вылечить сложнее. Помимо лекарственной терапии врач подключит физиотерапию — магнитотерапию, электрофорез, УВЧ. Нужно укреплять иммунитет, больше отдыхать, принимать иммуномодуляторы и витаминные комплексы.
Важно, чтобы сексуальный партнер женщины тоже обратился к врачу. Мужчине могут быть показаны препараты, отличающиеся от тех, что применяет женщина. А самостоятельно назначенное лечение может только навредить и отодвинуть время выздоровления обоих партнеров.
Врач акушер-гинеколог высшей категории Оксана Анатольевна Гартлеб
В случаях заболевания вагинитом беременных женщин, используется альтернативное лечение из-за противопоказания по метронидазолу. Используют введение клотримазола в дозе 100 миллиграмм на протяжении одной недели. Данный препарат имеет эффект излечения только в 25 % случаев, однако хорошо ослабляет проявление симптомов вагинита. Используют метронидазол только во 2 и 3 триместрах, в однократной дозе не более 2 мг.
В случаях послеродового заболевания вагинитом при использовании метронидазола грудное кормление необходимо прекратить не менее чем на одни сутки.
Для беременных при кандидозе используется местное лечение с применением противогрибкового препарата. Использование имидазолов должно быть небольшим курсом. Используют также нистатин с введением во влагалище на протяжении двух недель.
Источники:
- БАКТЕРИАЛЬНЫЙ ВАГИНОЗ И БАКТЕРИАЛЬНЫЙ ВАГИНИТ: КЛИНИКО-МИКРОБИОЛОГИЧЕСКИЕ ВАРИАНТЫ ТЕЧЕНИЯ. Захарова Т.В. // Вестник новых медицинских технологий. – 2008. – №2. – С.192-194.
- ЛЕЧЕНИЕ КАНДИДОЗНЫХ ВАГИНИТОВ У БЕРЕМЕННЫХ. Куперт А. Ф., Кравчук Л.А., Куперт М. А. // Сибирский медицинский журнал (Иркутск). – 2010. – №8. – С.160-162.
- Микроэкология влагалища и профилактика акушерской патологии. Анкирская А.С. // Инфекции и антимикробная терапия. — 1999. — № 3. — С. 80–82.
- Видовая идентификация влагалищных лактобацилл, выделенных у женщин репродуктивного возраста. Исаева А.С., Летаров А.В., Ильина Е.Н., и др. // Акушерство и гинекология. // 2012. — № 3. — С. 60–64.
- Бактериальный вагиноз. Кира Е.Ф. // М.: Медицинское информационное агентство. — 2012. — С. 472.
- https://www.nichd.nih.gov/health/topics/vaginitis/conditioninfo/treatments
- https://www.medicalnewstoday.com/articles/175101.php
- https://www.medicinenet.com/vaginitis_overview/article.htm
- https://www.aafp.org/afp/2018/0301/p321.html
Профилактика заболевания
Главное условие успешной профилактики вагинита — секс с использованием барьерных контрацептивов или с постоянным надежным партнером.
Кроме того уберечься от неприятного заболевания помогут:
- регулярное наблюдение у гинеколога и исследование мазков на флору;
- здоровое питание;
- отказ от вредных привычек и физическая активность;
- регулярное соблюдение интимной гигиены, особенно во время критических дней — но с использованием специальных средств для интимной гигиены, имеющих подходящий уровень рН;
- привычка носить нижнее белье из натуральных материалов;
- своевременная замена гигиенических (в том числе – ежедневных) прокладок;
- прием антибиотиков только по назначению врача;
- отсутствие агрессивных половых актов и чередования анального и вагинального секса.