Причины
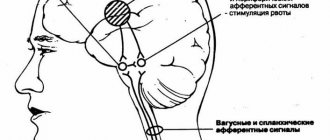
Несмотря на многочисленные исследования, причины гестоза до конца остаются неизвестными. Полагают, что основная причина — воздействие на материнский организм чужеродных (отцовских) компонентов плодного яйца. Важную роль в развитии заболевания играют нарушения взаимоотношений центральной нервной системы и внутренних органов. Особенно предрасположены к развитию раннего гестоза женщины с заболеваниями желудочно-кишечного тракта, печени, астеновегетативными нарушениями. Значительное влияние на появление симптомов раннего гестоза у беременных оказывают психогенные факторы (отрицательные эмоции, страх за исход беременности, семейные конфликты), а также нежелательность настоящей беременности или неготовность к ней.
При легком течении гестоза беспокоит повышенная чувствительность к запахам, тошнота, рвота не более 2-3 раз в день, чаще натощак. В случае, когда рвота наступает более трех раз в день, снижается аппетит, нарушаются вкусовые и обонятельные ощущения, слюнотечение может быть 1л в сутки и более, снижается масса тела, тогда ранний гестоз при беременности нуждается в лечении.
Вода – ключевой элемент беременности
Известно, что тело человека примерно на 80 процентов состоит из воды. Значит, вода – это важнейшая составляющая нашего тела. При нормальной беременности воды набирается и того больше, еще целых 6–8 литров, 4–6 из которых находится вне тканей тела, а 2–3 – в тканях. К концу беременности около 3 л воды накапливают ребенок, плацента и амниотическая жидкость. Еще три литра идут на увеличение объема крови матери, на рост и увеличение матки и молочных желез. Такое вот наводнение! Заметим: это так устроено, чтобы воды было много. Нравится ли это кому-то или нет.
Объем жидкой части крови начинает увеличиваться очень рано, с 8 недель беременности. А вот, например, количество эритроцитов – только с 18 недель. Такое впечатление, что накопление жидкости – явление первостепенной важности, раз организм начинает заниматься этим так рано. И правда: ведь насколько жидкой и текучей будет кровь, настолько быстро она сможет доставлять питательные вещества для роста ребенка, матки, молочных желез. И заполнить целую новую сосудистую систему кровь сможет, только если ее будет много.
Впрочем, сосудистую систему ребенка и все водное пространство вокруг него заполняет не материнская кровь или плазма. Тогда откуда же у ребенка берется жидкость?
Лечение
Лечение гестоза легкой степени проводится амбулаторно, в домашних условиях. При более тяжелых формах лечение проводится в стационаре. В первую очередь используются немедикаментозные методы лечения — физиотерапия, иглорефлексотерапия, психотерапия, электросон, гипноз. Медикаментозное лечение гестоза должно быть комплексным. Используются средства, нормализующие функцию центральной нервной системы и угнетающие рвотный рефлекс. Проводятся внутривенные вливания солевых растворов, глюкозы, витаминов. Обычно вводится до 2-2,5 литров растворов за сутки. В ряде случаев назначаются средства, заменяющие обычное питание. При лечении беременных, страдающих ранним гестозом, необходимо следить за биохимическими показателями крови, анализами мочи. В редких случаях, при чрезмерной (т.н. неукротимой) рвоте, которая сопровождается общим истощением, приходится ставить вопрос о прерывании беременности.
Рекомендации специалистов
Несколько советов женщинам, у которых есть симптомы раннего гестоза:
- Прислушивайтесь к своим вкусовым желаниям, ешьте только то, что хочется. Пища должна быть легкоусвояемой, содержать достаточно витаминов;
- Ешьте небольшими порциями каждые 3-4 часа. При тошноте облегчение приносит процесс жевания (сухофрукты, орешки, сушки, соленые сухарики, лимон и др.);
- Если тошнота начинается утром, после подъема, то можно организовать завтрак в постель. В любом случае рекомендуется что-нибудь съесть – кусочек белого хлеба или булки, сухарик, сладкий чай. Не спешите первым делом после подъема чистить зубы!;
- Рекомендуется питаться всухомятку: пища отдельно, напитки сами по себе. В некоторых случаях помогают смеси и пюре для детского питания, белковые смеси для беременных (фемилак, берламин-модулар, энипит). Обязательно включайте в рацион щелочную минеральную воду. Общее количество выпиваемой жидкости может быть увеличено до 2-2,5 л.
- При слюнотечении хорошо полоскать рот настоем мяты, шалфея, ромашки.
Накопление воды и кровопотеря
Вот еще почему следует потерпеть то наводнение, которое несет с собой беременность, и не предписывать обезвоживающих лекарств и диет: женщине в родах предстоит кровопотеря. Я даже не говорю о кровотечении (хотя и такое случается), просто о нормальной кровопотере, после которой придется восстанавливаться.
Теперь призовите на помощь здравый смысл: какая женщина лучше перенесет кровопотерю и быстрее восстановится: та, у которой крови много, или та, у которой мало? Та, что теряла густую концентрированную кровь, или та, что теряла разведенную? Какая потеряет больше форменных элементов и питательных веществ?
Нормально упитанная и не обезвоженная женщина переносит даже значительную кровопотерю на удивление легко.
Чем опасен поздний гестоз?
Поздний гестоз (поздний токсикоз) развивается во второй половине беременности, после 20-й недели и проявляется отеками, повышением артериального давления и появлением белка в моче. Причины развития этого осложнения беременности до конца не выяснены. По одной из современных теорий, развитие позднего гестоза связано с выработкой материнским организмом иммунных антител против клеток развивающегося плода. Эти антитела оказывают повреждающее действие на стенку кровеносных сосудов (прежде всего, мелких сосудов почек и плаценты). В результате просвет сосудов сужается, ток крови по ним замедляется, в кровотоке появляются микротромбы, которые нарушают кровообращение в сосудах, питающих кровью жизненно важные органы. Спазм кровеносных сосудов и изменение структуры их стенок приводит к появлению отеков, повышению артериального давления, нарушению функции почек и плаценты. В результате развивается плацентарная недостаточность, замедляются темпы роста и развития плода, повышается риск его гипоксии. Чем раньше появляются симптомы позднего гестоза, тем тяжелее он протекает и тем более неблагоприятен прогноз для как для мамы, так и для плода.
Еще два важнейших вещества – соль и белок
Читателю уже понятно, зачем для нормального протекания беременности нужно много воды. Теперь для того, чтобы понять, откуда и как могут возникнуть проблемы с «поставками воды», нам нужно уяснить еще кое-что из физиологии. Вода для поступления к ребенку должна быть именно в крови, в сосудах (а не, скажем, под кожей, в тканях, полостях тела). Что же ее удерживает в сосудах? Два вещества, и о них беременным и акушерам надо крепко помнить: поваренная соль и белок альбумин. При их нехватке вода будет уходить из сосудов в ткани, вызывая ОТЕКИ. Сосуды в такой ситуации, как дырявые шланги: сколько воды ни вливай – нужного давления не получишь, и все вокруг мокрое.
Альбумин синтезирует мамина печень из аминокислот той пищи, которую мама ест. Стало быть, важно, чем она питается и как работает ее печень. Соль – поступает с пищей, может сберегаться почками; солевой обмен также регулируется некоторыми гормонами. Помните из физиологии, что объем жидкой части крови начинает увеличиваться очень рано, с восьмой недели? А теперь вспомните, что хочется в эти же сроки беременным: солененьких огурчиков, кислой капусты, селедки, подсоленных помидоров.
Как протекает гестоз?
Заболевание обычно начинается с отеков нижних конечностей (трудно одевать привычную обувь), затем появляется утренняя скованность и отечность кистей (трудно с пальца снять кольцо), отеки на животе (остается след от нижнего белья) и, наконец, одутловатость лица. При измерении артериального давления обращает внимание ассиметрия цифр АД на левой и правой руках. Если эту стадию гестоза не лечить, повышается артериальное давление, в моче появляется белок, а отеки становятся более заметными. Давление выше 135/85 мм ртутного столба при беременности является повышенным, при величине диастолического (нижнего) давления 95 мм рт.ст развивается стойкий спазм сосудов плаценты и нарушаются условия для развития плода, а величина диастолического артериального давления выше 110 мм рт.ст. опасна не только жизни плода, но может вызвать серьезные осложнения у матери.
Особенностью позднего гестоза является то, что будущих мам долгое время при наличии заболевания ничего не беспокоит. Они часто не следуют рекомендациям врача и неохотно ложатся в стационар для лечения. И напрасно. Если не проводить лечение заболевания на ранних стадиях, оно переходит в более тяжелые стадии – преэклапсию и эклампсию. На фоне повышенного артериального давления, отеков и высокого содержания белка в моче (свыше 1 г\л в разовой порции мочи) у беременной женщины развивается головная боль, тошнота, рвота, нарушения зрения (“мелькают мушки перед глазами”). Это симптомы развивающегося отека мозга. Если на этом этапе женщине не оказать медицинскую помощь, ее состояние быстро будет ухудшаться и разовьется эклампсия. У беременной женщины внезапно развиваются судороги, потеря сознания. Преэклампсия и эклампсия могут закончится тяжелейшими осложнениями – кровоизлиянием в мозг, отслойке плаценты внутриутробной смерти плода, отслойке сетчатки, массивному кровотечению. Лечение тяжелых форм позднего гестоза проводится только в родильном доме. После стабилизации состояния беременной обычно приходится проводить бережное родоразрешение.
Плацента – ключевой персонаж беременности
Итак, мы подошли к самому важному моменту физиологии беременности. Из материнской крови все необходимое, и в первую очередь воду, добывает еще один главный персонаж беременности, о котором недостаточно знают, – временный орган ребенка под названием плацента.
Плацента начинает формироваться так. Примерно на 7-й день после зачатия, миновав долгий путь по маточной трубе, зародыш оказывается в матке. Зародыш – это будущий ребенок в пузырьке, оболочка которого покрыта ворсинками. Когда пузырек оказывается у стенки матки, он своими ворсинками сначала к ней прикрепляется, а затем принимается за работу: ворсинками перестраивает сосуды матки так, что они становятся расширенными, полнокровными, а вокруг самой ворсинки образуют мини-бассейн маминой крови, которая постоянно и быстро обновляется. При этом кровь ребенка в ворсинке и мамина кровь в бассейне не смешиваются. Примерно как прорастающее семя всасывает корнями из почвы воду и все необходимое, но не песок, глину и прочие крупные объекты. «Вы нас стройматериалами обеспечьте, а что и как строить – мы знаем», – как будто говорят и зародыш-ребенок, и семя растения.
Семя берет корнями из почвы только то, что она ему предложит. Оно не может вызвать дождь, повернуть к себе подземный источник. Не так с плацентой: она не простой насос, который качает, что дают. Нет, она, по меткому выражению Мишеля Одена, – «адвокат младенца», который в том числе умеет и вмешаться в физиологию организма матери, и «выжать» из него то, что нужно малышу. А если давление крови (а его обеспечивает вода) в плаценте и у ребенка начинает падать, она сделает все, чтобы необходимую жидкость получить.
Плацента растет и развивается, для ее строительства тоже нужны питательные вещества из материнской крови, и к 18 неделям ее формирование в целом заканчивается. То есть к тому моменту, когда начинается бурный рост ребенка, должна быть уже мощная работоспособная плацента.
Итак, запомним хорошенько два факта. Первый: количество воды в материнской крови определяет количество воды у ребенка, а также то, насколько хорошо будут поступать к нему строительные вещества. Второй: плацента как активный орган-адвокат ребенка в случае нехватки будет манипулировать организмом матери так, чтобы получить достаточно питания и воды. Вплоть до конфликтов.
Профилактика гестоза
Профилактика позднего гестоза заключается в создании правильного режима труда и отдыха беременной. Необходимо оградить беременную от работы в ночную смену, при появлении первых признаков заболевания ее следует вообще освободить от трудовой деятельности и создать охранительный режим, обеспечив спокойное эмоциональное состояние беременной.Назначаются отвары успокоительных трав (пустырника, валерианы), комплексные растительные препараты – персен, новапассит, саносан; препараты, содержащие ионы магния – магнеВ6, магнелис или магнерот. Значительно ограничивать количество выпиваемой жидкости не следует, лучше пить зеленый чай, отвары шиповника минеральную воду. При отеках рекомендуются мочегонные сборы, содержащие лист брусники, толокнянку и другие.
При нарастании отеков, повышении артериального давления, появлении белка в моче лечение необходимо проводить в условиях стационара.
Диеты всех мастей
Теперь следует кратко перечислить все те ограничения в пище и питье, которые накладывают нынче на беременных. Самое распространенное – то, что рекомендуют доныне акушеры-гинекологи в женских консультациях: ограничение соли (не солить) и питья (два стакана в день) при отеках или быстрой прибавке веса. Не будем повторяться, выше объяснено, почему эту рекомендацию следует считать устаревшей и анти-физиологичной.
Рекомендация есть поменьше, чтобы ребенка «не раскармливать», так как маленького малыша рожать легче. Обычно дается вкупе с советом пить поменьше, чтобы отеков не было. Это поверье противоречит физиологии и чревато нарушениями водного обмена и питания у матери и ребенка. Уже в 1930-е годы предлагалось несколько специальных диет для ограничения прибавки веса ребенка (например, диета доктора Проховника с ограничением питья до 300-400 г и другие). Тогда же от использования таких диет отказались, так как «эффект их сомнителен, а соблюдение тяжело». И, прибавим, неполезно, а для некоторых – опасно.
Диета для предотвращения аллергии у ребенка. Исследования показывают, что назначение диеты с исключением аллергенов существенно не уменьшает риск рождения ребенка-аллергика. Такая диета может неблагоприятно повлиять на питание матери или ребенка в утробе.
Пост. Религиозные посты не имеют (или не должны иметь) цели вызвать истощение или заболевание. Если мама может тщательно спланировать свое питание так, чтобы получать из постной пищи все необходимое, то пусть постится. На практике же мы, акушеры, зачастую видим многодетную семью с мамой, которая рожает и кормит непрерывно, и питаются они все бутербродами и кашами, печеньем, хлебом и сладким. К сожалению, нарушения питания в верующих семьях – скорее правило, чем исключение. Неудивительно, что беременность и роды при этом порой протекают непросто, а послеродовое восстановление – долго.
Диета Ламана. Это новое московское веяние – разновидность сухоядения. Диета заключается в том, чтобы не употреблять воды, а лишь связанную жидкость (ту, что содержится в овощах и фруктах, соках и другой пище). Говоря прямым текстом – в том, чтобы затруднить организму доступ к воде. Здесь нужно заметить, что немецкий врач-натуропат Генрих Ламан, живший и работавший в конце XIX – начале ХХ века, ввел в употребление 5 разных диет для больных различными заболеваниями. Мне не удалось найти данных о том, чтобы он рекомендовал свои диеты беременным. Вероятнее всего, учитывая большую популярность этого доктора, русские врачи рекомендовали отечным беременным диету Ламана с сухоядением по принципу «а вдруг поможет?» Отеки, понятно, уменьшались. О возможных последствиях такого обезвоживания упоминалось выше. В начале ХХ века врачи недостаточно знали о физиологии беременности, о том, откуда берутся отеки и как они связаны с гестозом. А мы знаем. Поэтому назначение диеты Ламана беременным представляется нам анти-физиологичным, а для нездоровых и плохо питающихся − опасным.
Самостоятельное соблюдение диеты с целью «не поправиться, не растолстеть». Цель хороша. А вот средство должно быть только таким, чтобы обеспечение мамы и ребенка белками, полезными жирами и углеводами было полноценным. Для того, чтобы не растолстеть, нужно ограничить рафинированный сахар, продукты из белой муки, покупные печеные сладости, животные жиры и исключить транс-изомеры жирных кислот. И выбирать продукты с низким гликемическим индексом. И двигаться не меньше часа каждый день. Вот и все. Нужно питаться хорошо и достаточно. Мы ведь хотим здоровых маму и ребенка, а не осиную талию сразу после родов?
Применение мочегонных. Мочегонные препараты беременным при отеках сейчас назначают редко и только те акушеры, которые совершенно не в курсе современных научных данных. А вот назначение «мочегонных травок» распространено широко и повсеместно. Используют толокнянку, брусничный лист. Это, быть может, менее опасно, чем таблетки, но в данном случае совершенно «не по адресу».