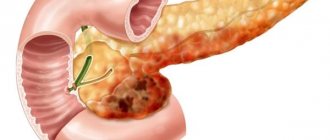
Респираторный дистресс-синдром взрослых (РДСВ) — острая дыхательная недостаточность, причиной которой могут быть осторые повреждения легких разной природы, и которая характеризуется некардиогенным отеком легких, нарушениями внешнего дыхания и гипоксией (нехваткой воздуха в организме).
- Причины
- Патогенез
- Патоморфология
- Симптомы
- Диагностика
- Лечение
Синдром был описан в 1967 году исследователем Эсбахом. Назван аналогично респираторному дистресс-синдрому новорожденных, который вызван дефицитом сурфактанта, который отмечается у малышей от самого рождения. При рассматриваемом заболевании этот дефицит является вторичным, то есть не возникает от рождения. Часто для данного синдрома применяют другие названия: некардиогенный отек легких, шоковое легкое.
Согласно данным Marini, которые были обнародованы в 1993 году, в США каждый год отмечают 150 000 случаев респираторного дистресс-синдрома взрослых. То есть на 1000 населения приходится 0,6 больных.
Причины
Среди наиболее частых причин рассматриваемого синдрома называют:
- сепсис
- вирусные, бактериальные, грибковые и другие пневмонии
- синдром диссеминированного внутрисосудистого свертывания с подострым или острым течением
- анафилактический или септический шок, резко выраженный и длительно существующий
- синдром длительного сдавления и травмы грудной клетки
- аспирация рвотных масс, воды (в случаях утопления)
- эмболия легочной артерии (воздушная, жировая, амниотической жидкостью)
- вдыхание раздражающих и токсичных веществ: окисла азота, хлора, окислов аммиака, фосгена, чистого кислорода
- венозная перегрузка жидкостью (плазмой, солевыми или коллоидными растворами и пр.)
- массивные гемотрансфузии с развитием множественных микротромбоэмболий в сосудистом русле легких
- тяжелые метаболические нарушения (например, уремия)
- применение аппарата искусственного кровообращения
- аутоиммунные заболевания (синдром Гудпасчера, системная красная волчанка и т.д.)
- острый геморрагический панкреонекроз (в патогенезе имеет значение ферментная интоксикация, которая провоцирует нарушение синтеза сурфактанта)
- долгое пребывание на больших высотах
Профилактика
Специфическая профилактика ОРДС отсутствует. Чтобы предотвратить развитие патологии, необходимо остерегаться воздействия стрессовых повреждающих факторов: своевременно лечить инфекционные заболевания легких, избегать травм грудной клетки, не вдыхать токсические вещества. Врачам следует тщательно контролировать процесс переливания крови.
Профилактика дыхательного дистресс-синдрома у новорожденных заключается в предупреждении преждевременных родов, раннем выявлении и лечении острой гипоксии плода.
- Для этого беременным женщинам назначают «Дексаметазон», «Бетаметазон», которые способствуют созреванию сурфактанта в легких. Польза правильного профилактического применения лекарственных препаратов для новорожденного должна превосходить потенциальный риск и выражаться в снижении перинатальной заболеваемости и смертности.
- Для лечения гипертензии беременным назначают «Эуфиллин».
- Легкие быстрее созревают у плода под влиянием «Фолликулина», «Метионина», «Эссенциале», «Лазолвана» и «Бромгексина».
Профилактику дистресс-синдрома не проводят женщинам на сроке более 34 недель.
Своевременная диагностика ОРДС и адекватная терапия позволяют вылечить даже новорожденных. В противном случае дистресс-синдром приводит к смерти больных. При развитии полиорганной недостаточности частота летальных исходов возрастает во много раз. Смертность больных зависит от легочной дисфункции. После перенесенного заболевания легкие могут восстановить почти нормальную функцию.
Патогенез
Этиологические (причинные) факторы приводят к тому, что в интерстициальной ткани легких и в капиллярах органа собираются активированные лейкоциты и тромбоциты в большом количестве. Исследователи выдвигают предположение, что происходит выделением ими множества биологически активных веществ:
- простаглавдинов
- протеиназ
- лейкотриенов
- токсических кислородных радикалов и т.д.
Они повреждают альвеолярный эпителий и эндотелий сосудов, меняют реактивность сосудов, тонус бронхиальной мускулатуры, способствуют развитию фиброза. Выше перечисленные биологические вещества оказывают влияние на повреждение альвеолярного эпителия и эндотелия капилляров легких. За короткий промежуток времени увеличивается проницаемость сосудов, происходит спазм легочных капилляров, повышается давление внутри них. Фиксируется выраженное пропотевание плазмы и эритроцитов в альвеолы и интерстициальную ткань легких, развивается отек легких и ателектаз. Также на развитие ателектаза влияет вторичное снижение активности сурфактанта.
Выше описанные процессы влияют на главные патофизиологические механизмы:
- шунтирование венозной крови в артериальное русло
- гиповентиляция альвеол
- нарушение диффузии кислорода и углекислого газа
- нарушение соответствия между вентиляцией и перфузией
Патоморфология
Респираторный дистресс-синдром взрослых развивается минимум за 2-3 часа, максимум за 3 суток от начала влияния фактора-причины. Существует 3 патоморфологические фазы рассматриваемого синдрома:
- острая
- подострая
- хроническая
Длительность острой фазы респираторного дистресс-синдрома взрослых составляет от 2 до 5 суток. Развивается сначала интерстициальный, а потом альвеолярный отек легких. В отечной жидкости обнаруживают эритроциты, белок и лейкоциты. Кроме отека, также обнаруживается выраженное повреждение альвеолярного эпителия I и II типов и поражение легочных капилляров. Повреждение альвеолоцитов второго типа вызывает нарушения синтеза сурфактанта, потому развиваются микроателектазы.
Если течение респираторного дистресс-синдрома взрослых является благоприятным, то спустя несколько суток наблюдается стихание острых явлений, рассасывается отечная жидкость. Но не всегда синдром протекает благоприятно. В части случаев он переходит в подострую, а потом и в хроническую форму. В подострой фазе происходит интерстициальной и бронхо-альвеолярное воспаление.
Хроническая фаза респираторного дистресс-синдрома взрослых характеризуется развитием фиброзирующего альвеолита. В альвеолярно-капиллярной базальной мембране разрастается соединительная ткань, происходит резкое утолщение мембраны, а также ее уплощение. Типична выраженная пролиферация фибробластов и усиленный синтез коллагена, количество которого возрастает в два или даже в три раза. Выраженный интерстициальный фиброз может присутствовать уже через 2-3 недели от начала заболевания. Также для хронической фазы характерны изменения в сосудистом русле легких: развитие микротромбозов, запустевание сосудов. В итоге развиваются хроническая легочная гипертензия и хроническая дыхательная недостаточность.
Последствия и осложнения
К возможным осложнениям ОРДС у взрослых относятся вентилятор-ассоциированная пневмония, асфиксия, баротравмы легких, бактериальные пневмонии, левожелудочковая сердечная недостаточность, развитие ДВС-синдрома.
Последствия СДР у новорожденных определяются гестационным возрастом, тяжестью дыхательной недостаточности, адекватностью/своевременностью проведения реанимационных/лечебных мероприятий, присоединившимися осложнениями.
Симптомы
В клинической картине респираторного дистресс-синдрома взрослых медики выделяют четыре периода. Первый является скрытым (когда происходит влияние фактора-причины). Длится период сутки после контакта организма с причинным фактором. Происходит патофизиологические и патогенетические изменения. Но никакие симптомы не проявляются, изменений на рентгенограмме также нет. Но в этом периоде у больного можно обнаружить тахипноэ, когда он делает более 20 дыханий за минуту.
Второй период называется периодом начальных изменений. Он фиксируется в 1-2 сутки от начала действия этиологического фактора. Начинают выявляться симптомы, прежде всего, это тахикардия и выраженая одышка. Аускультативные методы определяют жесткое везикулярное дыхание и рассеянные сухие хрипы. Рентген обнаруживают усиление сосудистого рисунка, особенно в периферических отделах. Такие изменения говорят, что начинается интерстициальный отек легких. Исследование газового состава крови не показывает отклонений, или может быть выявлено незначительное снижение РаО2.
Третий период называется развернутым или периодом выраженных клинических проявлений. Симптомы выражены ярко, говорят об острой дыхательной недостаточности. У человека наблюдают выраженную одышку. В акте дыхания принимает участие вспомогательная мускулатура. Наблюдается раздуванием крыльев носа, втягивание межреберных промежутков. Также хорошо выражен диффузный цианоз. При аускультации сердца обнаруживают глухость сердечных тонов и тахикардию, существенно падает артериальное давление (АД).
В этой фазе перкуссионные методы исследования выявляют притупленный перкуторный звук, в основном в задненижних отделах, аускультативно обнаруживается жесткое дыхание, иногда и сухие хрипы. Если обнаружены влажные хрипы и крепитация, это говорит о появлении жидкости в альвеолах, что называется в медицине альвеолярным отеком легких, который может быть как незначительно, так и сильно выраженным. Рентгенография легких показывает выраженный интерстициальный отек легких, а также двусторонние инфильтративные тени неправильной облаковидной формы, сливающиеся с корнями легких и друг с другом. Часто в краевых отделах средней и нижней долей на фоне усиленного сосудистого рисунка появляются очаговоподобные тени. В этом периоде сильно снижается РаО2 — 50 мм рт.ст., даже если проводится ингаляция О2.
Четвертый период называется терминальным. В нем сильно прогрессирует дыхательная недостаточность, развивается выраженная артериальная гипоксемия и гиперкапния, метаболический ацидоз. Формируется острое легочное сердце по причине нарастающей легочной гипертензии. IV период респираторного дистресс-синдрома взрослых характеризуется такой симптоматикой:
- профузная потливость
- выраженная одышка и цианоз
- резкое падение артериального давления вплоть до коллапса
- глухость сердечных тонов тахикардия, часто также различные аритмии
- влажные хрипы в большом количестве (разного калибра) в легких, обильная крепитация
- кашель с пенистой мокротой розового оттенка
В этой стадии развиваются признаки усиливающейся легочной гипертензии и синдрома острого легочного сердца. На легочной артерии фиксируют расщепление и акцент II тона. Среди ЭКГ признаков стоит отметить выраженное отклонение электрической оси сердца вправо, высокие остроконечные зубцы Р в отведениях II, III, avF, V1-2. Рентгенограмма обнаруживает признаки повышения давления в легочной артерии, выбухание ее конуса.
Для четвертой стадии синдрома типично развитие полиорганной недостаточности. Нарушается функционирование почек, потому проявляются:
- протеинурия
- олигоанурия
- микрогематурия
- цилиндрурия
- повышением содержания в крови мочевины
- повышением содержания в крови креатинина
Функция печени также нарушается, потому появляется легкая желтушность, сильно повышается количество в крови фруктозо-1-фосфаталь-долазы, аланиновой аминотрансферазы и лактатдегидрогеназы. Нарушается функция головного мозга: больной становится заторможенным, наблюдаются головокружения, головные боли, могут быть симптомы нарушения мозгового кровообращения. При исследовании газового состава крови фиксируют гиперкапнию и глубокую артериальную гипоксемию. Проводят исследование кислотно-щелочного равновесия, которое выявляет метаболический ацидоз.
Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ)
Байбарина Елена Николаевна, г. Москва, Верещинский Андрей Миронович, г. Нижневартовск, Горелик Константин Давидович, г. С-Петербург, Гребенников Владимир Алексеевич, г. Москва, Дегтярев Дмитрий Николаевич, г. Москва, Иванов Сергей Львович, г. С-Петербург, Ионов Олег Вадимович, г. Москва, Любименко Вячеслав Андреевич, г. С-Петербург, Мостовой Алексей Валерьевич, г. С-Петербург, Мухаметшин Фарид Галимович, г. Екатеринбург, Панкратов Леонид Геннадьевич, г. С-Петербург, Пруткин Марк Евгеньевич, г. Екатеринбург, Романенко Константин Владиславович, г. Челябинск, Фомичев Михаил Владимирович, г. Нижневартовск, Шведов Константин Станиславович, г. Нижневартовск
При участии:
Антонова Альберта Григорьевича (г. Москва), Бабак Ольги Алексеевны (г.Москва), Воронцовой Юлии Николаевны (г.Москва), Романенко Владислава Александровича, (г. Челябинск), Русанова Сергея Юрьевича (г.Екатеринбург)
Диагностика
Исследователи Fisher и Foex в 1990 году предложили такие критерии для диагностики респираторного дистресс-синдрома взрослых:
- большая работа дыхания, нарастающая ригидность грудной клетки
- нарушение дыхания
- характерная рентгенологическая картина
- клиническая картина (симптомы) нарастающего отека легких
- гипертензия в малом круге кровообращения
- артериальная гипоксемия (как правило, РаО2 менее 50 мм рт. ст.) и гиперкапния
- рН артериальной крови ниже 7,3
- нормальное давление заклинивания легочной артерии (<15мм рт. ст.) (данный признак помогает отличить болезнь от кардиогенного отека легких, при котором повышается давление заклинивания легочной артерии)
Программа обследования при респираторном дистресс-синдроме взрослых включает такие этапы:
- Общие анализы крови и мочи
- Электрокардиография
- Рентгенография легких
- Исследование кислотно-щелочного равновесия
- Исследование газового состава крови: определение РаО2, РаСО2
Лечение
Больного нужно срочно госпитализировать в отделение интенсивной терапии. Для его выживания важно проведение терапии кислородом для корректировки снижения уровня О2 в крови. Если поступающий через маску кислород не стабилизирует состояние больного, нужно перевести человека на ИВЛ. Трубку вводят в трахею через рот или нос, нагнетают кислород под давлением, который насыщает кровь. Давление нужно отрегулировать так, чтобы конечные отделы бронхов (бронхиолы) и альвеолы оставались открытыми и при этом легкие не получали бы чрезмерного количества кислорода. Это имеет большое значение, потому что излишнее количество О2 может негативно сказать на легких, привести к их повреждению, из-за чего прогрессирует острый респираторный дистресс-синдром.
Больному назначают поддерживающую терапию, что означает внутривенное введение жидкости или питательных веществ, потому что при недостаточном питании и нехватке воды в организме нарушаются функции многих жизненно важных органов. Такое состояние медики называют полиорганной недостаточностью, о чем было сказано выше.
Врач, исходя из причины, определяет в каждом конкретном случае виды лечения. Иногда нужно назначение антибиотиков, если возбудителем является инфекционный агент. При быстром эффекте от лечения функции легких восстанавливаются, отдаленные последствия минимальные или отсутствуют. При длительном пребывании на аппарате искусственного дыхания есть вероятность развития фиброза легочной ткани. Это значит, что нормальная легочная ткань меняется на грубую волокнистую. Степень фиброза может уменьшаться через несколько месяцев после того, как пациент начал дышать самостоятельно, без помощи аппарата ИВЛ.