Инсульт – это одно из наиболее распространенных и серьезных заболеваний центральной нервной системы. Инсульт происходит независимо от пола и возраста. Однако инсульт у представителей сильного пола имеет и свои особенности.
1. Признаки и симптомы инсульта у мужчин
2. Первые признаки инсульта у мужчин
3. Оказание первой помощи
4. Лечение и профилактика
Наиболее подвержены риску представители сильного пола в возрасте после 40 лет. Наличие сахарного диабета, плохой наследственности, сердечной аритмии, гипертонии, атеросклероза и ранее перенесенного инфаркта миокарда в разы увеличивают степень риска развития ишемического инсульта. Не менее важное значение имеет образ жизни. Так, постоянные стрессы, нарушенный обмен веществ, злоупотребление спиртным, неправильное питание, лишний вес, физические перегрузки, недостаток сна – все это негативно сказывается на работе центральной нервной системы и создает серьезную угрозу здоровью.
Что такое инсульт
Суть инсульта – прекращение кровоснабжения и функционирования участка головного мозга в результате повреждения сосуда. Чем больше участок поражения, тем тяжелее инсульт. Некроз участка вещества головного мозга называют инфарктом [3].
Имеется высокий риск смерти в первые несколько часов, а затем в период до 28 суток после сосудистой катастрофы. Ежегодная смертность от инсульта в РФ составляет 374 случая на 100000 [10]. В 2018 г. в остром периоде инсульта умерли 35% пациентов, к концу первого года этот показатель увеличивается на 15%, а в целом, в первые 5 лет летальность инсультов составляет 44% [11]. Смертность от инсультов составила 92,9 на 100000 населения, а больничная летальность – 19,1% [5].
Наиболее вероятна длительная инвалидизация пациентов, перенесших ОНМК. Распространенность первичной инвалидности при инсульте в 2018 году составила 3,2 на 10 тыс. населения [2]. Из них 31% нуждаются в постоянном уходе, 20% имеют выраженные ограничения мобильности и только 8% — возвращаются к труду [3]. Распространенность повторных инсультов составляла в 2014 году 0,79%, из них на ишемические
инсульты приходится 87,5% [9].
Кто находится в группе риска
Есть люди, которым нужно проявлять особую настороженность в плане развития инсульта, так как они относятся в группу риска.
Среди них:
- Лица с гипертонической болезнью.
- Пациенты с сахарным диабетом.
- Мужчины и женщины старше 65 лет.
- Люди с абдоминальным типом ожирения.
- Лица с наследственной предрасположенностью к сосудистым патологиям.
- Больные, ранее перенесшие инсульт или инфаркт.
- Пациенты с диагностированным атеросклерозом.
- Женщины в возрасте старше 35 лет, принимающие оральные контрацептивы.
- Курильщики.
- Люди, страдающие нарушением сердечного ритма.
- Люди с повышенным уровнем холестерина.
Чаще всего, пациенты с перечисленными диагнозами, находятся на диспансерном учете. Отдельно нужно отметить людей, живущих в состоянии хронического стресса. Эмоциональное перенапряжение негативным образом отражается на всех системах организма и может стать причиной инсульта.
Причины инсульта
В зависимости от причины нарушения мозгового кровообращения выделяют ишемический и геморрагический инсульты.
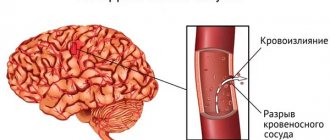
Ишемический инсульт происходит в результате закупорки церебральных сосудов тромбом, когда к участку головного мозга постепенно поступает все меньше крови. Геморрагический инсульт развивается в результате разрыва сосуда и кровоизлияния в ткани головного мозга, в результате чего кровоснабжение его участка резко прекращается. Кровоизлияние может быть в субарахноидальное пространство (САК) или непосредственно в вещество мозга (ВМК). Соотношение ишемических и геморрагических инсультов составляет 4-5:1 [4].
Патанатомически инсульт может быть кардиоэмболическим, лакунарным, атеротромботическим или иной, в том числе неустановленной, этиологии (классификация по TOAST) [10].
Предрасполагающие факторы:
- мужчины от 45 до 59 лет;
- возраст от 70 лет и старше (для обоих полов) [4];
- артериальная гипертензия;
- мерцательная аритмия;
- атеросклероз церебральных сосудов;
- коагулопатии, тромбофилии, анемии;
- артерио-венозные мальформации;
- остеохондроз с повреждением позвоночной артерии;
- опухоли головного мозга;
- дислипопротеинемия;
- ожирение;
- сахарный диабет;
- перемежающаяся хромота;
- механические протезы клапанов сердца и сосудов;
- ИБС, инфаркт миокарда в период менее 6 месяцев до инсульта;
- прочие кардиологические заболевания;
- курение, алкоголизм;
- случаи инсульта в семье;
- малоподвижный образ жизни;
- стресс [1, 3].
Особенности протекания инсульта у женщин
Если у мужчин наиболее вероятная опасность инсульта после 40 лет, то у женщин такая вероятность снижает возрастную планку к 18 годам. Главной причиной этого факта является то, что физиологически женщины более склонны к аневризму (особенность строение сосуда с врожденным расширением). Постоянные стрессы, высокое давление, эмоциональные переживания приводят к разрывам стенок сосудов, кровоизлияние происходит в полость черепа.
Во время беременности и родов, а также гормональных перестроек происходит большая нагрузка на организм. Это в свою очередь сильно влияет на процесс кровообращения в головном мозге. Некоторые симптомы эклампсии и преэклампсии принимают за ишемические. Подобные нетипичные симптомы инсульта существенно могут задержать оказание первой помощи пострадавшей и создать опасную для жизни ситуацию для дальнейшего лечения последствий инсульта.
Противозачаточные препараты повышают риск тромбоза сосудов в разы. Так как применение подобных препаратов длительное время влияет на свертываемость крови.
Признаки начинающегося инсульта
Начало геморрагического инсульта характеризуется следующими симптомами:
- резкая головная боль;
- повышение АД;
- рвота;
- головокружение;
- потеря сознания;
- слабость в конечностях;
- нарушения зрения;
- судороги [1].
Начало ишемического инсульта – постепенное, в течение часа появляются некоторые из нижеописанных симптомов:
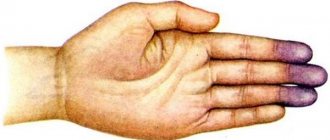
- асимметрия лица, онемение;
- затрудненная речь – бессвязная, нарушено понимание;
- двоение в глазах, нарушения зрения;
- головная боль;
- онемение, ограничение подвижности в конечностях, чаще с одной стороны;
- головокружения, нарушение равновесия, пошатывание, заплетающаяся походка;
- помрачение сознания с дезориентацией, впоследствии может быть потеря сознания [3].
При появлении одного или более из этих признаков необходимо:
- Усадить пациента, обеспечив доступ свежего воздуха.
- Немедленно вызвать скорую медицинскую помощь.
- Если пациент в сознании, может жевать и глотать, дать ему принять одну таблетку аспирина.
Пациент подлежит госпитализации в неврологическое или нейрохирургическое отделение, где и будет осуществляться лечение инсульта. Чем быстрее пациент окажется в стационаре, тем более эффективна терапия.
Первые признаки и симптомы
Перед инсультом появляются сонливость, головная боль, онемение конечностей, усталость, мушки перед глазами, тошнота, головокружение, колебания температуры, скачет артериальное давление. Это предвестники или первые признаки инсульта, которые появляются за несколько часов или суток до катастрофы. Чаще всего эти симптомы игнорируются, или их списывают на усталость и переутомление.
Симптомы непосредственно инсульта делятся на общемозговые и очаговые Они могут быть разной степени выраженности в зависимости от распространенности патологического процесса.
- Общемозговые симптомы: головная боль, нарушение сознания вплоть до потери сознания, оглушенность, возбуждение или слабость, нарушение ориентации в пространстве и времени, потливость, чувство жара, судороги. Клонит ко сну, иногда знобит.
- Очаговые нарушения при инсульте зависят от того, какая область мозга пострадала. Они могут быть односторонними или двусторонними. К этой группе относятся нарушение речи, зрения (зрительные галлюцинации), походки, движений вплоть до паралича, чувствительности.
Симптомы ишемического инсульта головного мозга развиваются постепенно, при этом преобладают очаговые симптомы.
При геморрагическом инсульте начало стремительное, с преобладанием общемозговых симптомов.
В развитии инсульта выделяют несколько этапов: острый период (с момента удара до 3 недель в среднем), восстановительный период — начиная со 2 недели до 24 мес.
Симптомы инсульта
Инсульт приводит к различным повреждениям головного мозга, зависящим от локализации поражения и патанатомического типа нарушения мозгового кровообращения:
- нарушения движений в конечностях: от ограничений (парезов) до полного паралича. При локализации очага справа страдают левые конечности, при левостороннем поражении формируется правый гемипарез, в ряде случаев могут прекратиться движения во всех конечностях (тетрапарез или двойной гемипарез);
- нарушения чувствительности с одной или обеих сторон;
- нарушения речи (дизартрии – плохая артикуляция; афазии – невозможность произносить и понимать слова, писать и читать);
- атаксии (нарушения координации движений, «промахивания», шаткость, нарушения равновесия, тремор);
- нарушения зрения: от слепоты до двоения в глазах и пареза взора;
- нарушения слуха и головокружение;
- нарушение психических функций (сознание, мышление, внимание, память, воля, поведение);
- парез мягкого неба и глотки, нарушения глотания;
- нарушения мочеиспускания и дефекации;
- угнетение дыхания и сосудистого тонуса;
- повышение внутричерепного давления;
- пациенты жалуются на головные боли, рвоту, икоту, зевание, боли в плече;
- сознание постепенно угнетается до комы [1, 3].
Причинами смерти могут быть отек мозга, пневмония, сердечная недостаточность, повторный инсульт. В тяжелых случаях может развиться «синдром запертого человека»: пациент находится в сознании, но не может двигаться, глотать и говорить [3].
Оказание первой помощи
Если у пострадавшего обнаружились один или несколько из вышеперечисленных признаков, то необходимо вызывать скорую помощь. Запрещается давать пострадавшему в это время какие-либо лекарственные препараты. Мужчину необходимо уложить на ровную поверхность, слегка приподняв голову. К затылку прикладывается холодный компресс, а к нижним конечностям – грелку. Важно обеспечить пострадавшему состояние полного покоя, не разрешая ему двигаться и резко вставать. Если человек находится в помещении, то открыть окна для притока свежего воздуха. При наступлении рвоты, отклонить голову в стороны, чтобы он не захлебнулся. При первых признаках клинической смерти, выполняется искусственно дыхание и непрямой массаж сердца.
Последствия инсульта
Выделяют транзиторную ишемическую атаку (менее суток), малый инсульт (от 1 суток до 3 недель) и инсульт со стойкими остаточными явлениями. Последствия инсульта выражаются преимущественно в двигательных и чувствительных нарушениях, формировании мышечных контрактур (выраженное постоянное ограничение движений в суставах), нарушениях речи и глотания. Также могут оставаться общие симптомы, включающие помрачение сознания, нарушения мышления, воли, эмоциональной регуляции. Могут развиться осложнения: от эпилепсии до пролежней, энцефалопатии и тревожно-депрессивного синдрома [1, 3].
Диагностика инсультов
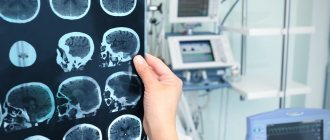
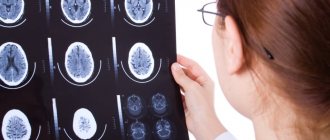
Прежде всего, необходимо провести подробное неврологическое обследование. Также назначают инструментальные диагностические исследования и лабораторные анализы. При инсульте в первые часы выполняют МРТ или КТ головного мозга, при необходимости – КТ- или МР-ангиографию, цветное допплеровское картирование кровотока, ЭКГ или холтеровское мониторирование, эхокардиографию по показаниям, мониторинг АД, сатурации, оценку риска развития пролежней, оценку функции глотания [1, 3, 6].
Анализы при инсульте
- Развернутый клинический анализ крови, включая скорость оседания эритроцитов (СОЭ).
- Биохимический анализ крови с определением С-реактивного белка и гомоцистеина, уровня глюкозы, количества тромбоцитов, активированного частичного тромбопластинового времени, МНО.
- Интерлейкин 10.
- Коагулограмма расширенная.
- Определение кислотно-щелочного состояния.
- Общий анализ мочи.
Для подготовки к нейрохирургическому вмешательству дополнительно выполняют анализ крови на гепатиты , , сифилис, ВИЧ, определение группы крови и резус-фактора.
Инсульт – острое нарушение кровоснабжения головного мозга, которое возникает в результате разрыва или закупорки сосуда головного мозга. При этом поступление крови к определенной части мозга значительно снижается либо прекращается.
Кровь приносит к нервным клеткам головного мозга кислород и питательные вещества, которые необходимы для нормальной жизнедеятельности. При инсульте поступление в клетки мозга кислорода и питательных веществ прекращается, что в течение нескольких минут приводит к их гибели.
Инсульт характеризуется потерей сознания, нарушениями движений, речи, потерей чувствительности в определенной части тела. Раннее начало лечения позволяет снизить повреждение головного мозга и улучшить прогноз заболевания. Большое значение в профилактике инсульта имеет контроль артериального давления, уровня холестерина, отказ от курения и злоупотребления алкоголем.
Синонимы русские
Острое нарушение мозгового кровообращения, апоплексический удар.
Синонимы английские
Сerebrovascular accident, stroke.
Симптомы
- Интенсивная головная боль, которая может сопровождаться тошнотой, рвотой.
- Потеря сознания.
- Внезапное чувство онемения кожи на лице, туловище, в руке или ноге на одной стороне.
- Внезапная слабость в мышцах руки, ноги, туловища преимущественно на одной стороне.
- Нарушение речи. Могут возникать трудности при произношении слов или звуков, в понимании речи.
- Нарушения зрения: двоение в глазах, снижение остроты зрения.
- Судороги – в редких случаях.
Общая информация о заболевании
Существует два основных вида инсульта: ишемический и геморрагический. Наиболее часто встречается ишемический – около 80 % случаев. Он возникает в результате закупорки артерии (например, тромбом) и прекращения или резкого снижения кровотока по этой артерии. При отсутствии кровоснабжения в той области мозга, которая получает кровь из данной артерии, гибнут нервные клетки.
Второй вид инсульта – геморрагический. Он развивается при разрыве сосуда головного мозга, в результате чего происходит кровоизлияние в головной мозг.
В зависимости от причины возникновения ишемический инсульт классифицируют на следующие типы.
- Тромботический инсульт – когда закупорка артерии происходит из-за формирования тромба (кровяного сгустка) в одной из артерий, снабжающих кровью головной мозг. Тромб образуется на стенках артерий, на которых есть атеросклеротические бляшки (отложения холестерина и других жиров). Бляшка сужает просвет сосуда, и вокруг нее формируется тромб. Сужение просвета сосуда приводит к уменьшению или прекращению кровоснабжения участка головного мозга, что и вызывает инсульт.
- Эмболический инсульт – развивается при формировании эмболов (кровяных сгустков, частиц жира, воздуха) на отдалении от головного мозга, которые с током крови попадают в более узкие сосуды головного мозга, вызывая их полную или частичную закупорку. Эмболы часто образуются при нарушениях сердечного ритма, пороках сердца и других заболеваниях.
Геморрагический инсульт возникает по многим причинам, в основном из-за высокого артериального давления и слабых мест в сосудах головного мозга (аневризм и мальформации).
- Разрыв аневризмы. Аневризма сосуда головного мозга – расширение сосуда с истончением его стенок. При повышении артериального давления сосуд в этом месте повреждается и происходит кровоизлияние в головной мозг.
- Разрыв артериовенозной мальформации. Артериовенозная мальформация – клубок истонченных сосудов, которые в норме отсутствуют. Эта патология повышает риск кровоизлияния в головной мозг.
В зависимости от местонахождения сосуда, кровоизлияние может произойти в вещество головного мозга или между головным мозгом и его оболочками. Если разорвавшийся сосуд расположен в веществе головного мозга, происходит внутримозговое кровоизлияние, если ближе к поверхности мозга – субарахноидальное кровоизлияние (между головным мозгом и его оболочками). В обоих случаях возникает сильно выраженное повреждение и нарушение деятельности головного мозга, что обуславливает тяжелое состояние пациентов.
Иногда появляются симптомы инсульта. Отличие состоит в том, что они достаточно быстро проходят (иногда в течение нескольких минут). Это может происходить в результате временного снижения кровотока в сосуде головного мозга, и называется данное состояние транзиторной ишемической атакой. Механизм развития такой же, как при ишемическом инсульте, но при транзиторной ишемической атаке не происходит значительного повреждения головного мозга, так как нарушения кровообращения временные. Несмотря на полное исчезновение симптомов, транзиторная ишемическая атака требует обследования и лечения, так как она может быть предвестником инсульта.
Пациенты, перенесшие инсульт, могут иметь серьезные нарушения, которые требуют длительной реабилитации. К ним относятся:
- снижение силы или полное отсутствие движений (паралич) в мышцах на одной стороне тела;
- нарушение памяти;
- нарушения речи;
- нарушение жевания, глотания пищи;
- изменение поведения.
Данные расстройства возникают при поражении определенных областей мозга при инсульте, которые отвечают за эти функции. Выраженность данных нарушений и возможность восстановления утраченных функций зависят от степени повреждения головного мозга.
Кто в группе риска?
- Лица старше 55 лет.
- Те, чьи родственники перенесли инсульт.
- Люди с повышенным артериальным давлением.
- Люди с высоким уровнем холестерина.
- Больные диабетом.
- Злоупотребляющие алкоголем, курящие.
- Страдающие ожирением.
- Ведущие малоподвижный образ жизни.
- Принимающие противозачаточные или гормональные препараты, содержащие эстрогены.
Диагностика
Диагностика инсульта заключается в исследованиях головного мозга (компьютерной томографии, ультразвуковой доплерографии и др.), направленных на установление вида инсульта, объема, области поражения головного мозга. Тяжелое состояние больных при инсульте требует тщательного контроля за многими лабораторными показателями крови, мочи.
Чтобы оценить риск возникновения инсульта, применяют следующие анализы.
- Общий анализ крови. Позволяет определить количество эритроцитов, тромбоцитов, лейкоцитов, содержание гемоглобина в эритроцитах. Оценка данных показателей важна для выявления возможных причин инсульта. Уменьшение количества эритроцитов, гемоглобина (анемия) препятствует доставке кислорода к способствует кровоизлиянию.
- Скорость оседания эритроцитов (СОЭ). Повышение СОЭ может указывать на воспалительные процессы в организме, в том числе на воспалительные изменения стенки сосудов (артериит), которые способны играть роль в возникновении инсульта.
- Общий анализ мочи с микроскопией. Позволяет охарактеризовать различные свойства мочи (цвет, плотность, содержание белка, глюкозы, билирубина), выявить воспалительные изменения в органах мочевыделительной системы. Глюкоза может появляться в моче при сахарном диабете, а одной из причин повышения в ней уровня белка бывает гипертоническая болезнь. Данные заболевания – факторы риска возникновения инсульта.
- Глюкоза крови. Глюкоза – основной вид углеводов, который используется в качестве источника энергии в организме. Ее концентрация часто увеличена при сахарном диабете.
- Холестерол – липопротеины низкой плотности. Они доставляют холестерин в органы и ткани организма. Увеличение их количества способствует развитию атеросклероза (отложению атеросклеротических бляшек на стенках сосудов).
- Коагулограмма – анализ свертывающей системы крови. Среди параметров свертывания – показатели МНО (международное нормализованное отношение), АЧТВ (активированное частичное тромбопластиновое время) и др. Повышение МНО и АЧТВ свидетельствует о гипокоагуляции, то есть снижении способности крови к свертыванию (склонности к кровотечению), снижение данных показателей указывает на повышенный риск тромбообразования. Учёт коагулограммы важен для профилактики инсульта и для оценки эффективности приема антикоагулянтов (препаратов, предотвращающих образование тромбов).
Исследования головного мозга
- Компьютерная томография играет ведущую роль в диагностике инсульта головного мозга. Метод основан на изменении интенсивности рентгеновского излучения при прохождении через различные по плотности среды. Специальные датчики фиксируют данные изменения, и после компьютерной обработки формируются послойные изображения структур организма. При внутривенном введении специального контрастного вещества можно исследовать сосуды головного мозга. Данное исследование позволяет выявить вид инсульта, объем и область поражения головного мозга, а также изменения в сосудах.
- Магнитно-резонансная томография основана на действии сильного магнитного поля на ткани человека. В результате после компьютерной обработки получаются послойные изображения внутренних органов, так что можно определить объем поврежденной ткани мозга при ишемическом инсульте.
- Ангиография позволяет увидеть сосуды головного мозга. Через небольшой разрез в бедренную артерию вводится специальный катетер, который затем проводится через крупные сосуды в сонную или позвоночную артерию и далее из этих артерий в сосуды головного мозга. В ходе манипуляции по катетеру пропускается контрастное вещество, видимое в рентгеновском излучении. После введения в сосуды контрастного вещества получается их изображение на серии снимков.
- Ультразвуковая доплерография основана на применении ультразвука. С ее помощью выявляют сужения просвета сосудов, атеросклеротические бляшки, определяют скорость кровотока в сосудах и другие важные показатели.
Дополнительные исследования
- Эхокардиография – ультразвуковой метод исследования сердца. Позволяет получить изображение сердца и выявить эмболы, которые могут с током крови попасть в головной мозг и вызвать инсульт.
Лечение
Подход к лечению зависит от вида инсульта. При ишемическом инсульте главная задача – восстановить кровоснабжение пострадавшего участка головного мозга. Для этого используются препараты, разжижающие кровь, способствующие растворению кровяных сгустков. В целях предупреждения ишемического инсульта в последующем могут быть проведены следующие операции:
- каротидная эндартерэктомия – операция, направленная на извлечение атеросклеротических бляшек, которые сужают сонные артерии, снабжающие головной мозг кровью;
- стентирование и ангиопластика – операции, направленные на расширение просвета суженных артерий. В просвет суженной артерии вводят баллон, который раздувается и увеличивает объем артерии. Затем в артерию помещаются специальные сетчатые трубочки – стенты, которые препятствуют уменьшению просвета сосуда в дальнейшем.
При геморрагическом инсульте лечение направлено на контроль кровотечения из разорвавшегося сосуда, обеспечение нормального кровоснабжения головного мозга. Хирургическое лечение применяется для удаления внутричерепных кровоизлияний и для предотвращения повторных кровотечений.
- Клипирование аневризм головного мозга – операция, направленная на изоляцию из кровотока расширенной части артериального сосуда (аневризмы). Тем самым устраняется источник кровотечения. На основание аневризмы накладывается клипс (специальный зажим), и кровь перестает поступать в аневризму.
- Эмболизация аневризм – введение спиралей в просвет аневризмы специальным катетером. Кровоток в аневризме значительно снижается, и аневризма тромбируется (закупоривается кровяными сгустками) – этим предупреждается ее разрыв.
- Удаление артериовенозных мальформаций – извлечение клубка расширенных и истонченных сосудов, которые могут являться источником кровотечения.
Профилактика
- Контроль за уровнем артериального давления.
- Контроль за уровнем холестерина.
- Контроль за уровнем сахара крови.
- Поддержание нормального веса.
- Употребление большого количества овощей и фруктов.
- Регулярные физические нагрузки.
- Отказ от курения, злоупотребления алкоголем.
Рекомендуемые анализы
- Общий анализ крови
- Скорость оседания эритроцитов (СОЭ)
- Общий анализ мочи с микроскопией
- Глюкоза в плазме
- Холестерол – липопротеины низкой плотности (ЛПНП)
- Коагулограмма № 3 (протромбин (по Квику, МНО, фибриноген, АТIII, АЧТВ, D-димер)
Лечение инсульта
Лечение инсульта регламентируется соответствующими клиническими рекомендациями и Порядком оказания медицинской помощи пациентам с острым нарушением мозгового кровообращения. В первые часы осуществляют тромболитическую терапию и в дальнейшем – профилактику тромбообразования. При геморрагическом инсульте может быть выполнена нейрохирургическая операция. Нормализуют артериальное давление, водно-электролитный баланс, уровень глюкозы в периферической крови и моче, поддерживают основные жизненные функции организма и выполняют профилактику осложнений. Лекарственная терапия также направлена на улучшение пострадавших функций нервной системы [1, 3, 6].
Лечение и реабилитация
Лечение пациент получает в стационаре. Всех больных с подозрением на инсульт госпитализируют в экстренном порядке. Оптимальным сроком для оказания медицинской помощи являются первые 3 часа после случившейся мозговой катастрофы. Человека помещают в реанимационное отделение неврологического стационара. После того как острый период будет преодолен, его переводят в блок ранней реабилитации.
До момента установки диагноза проводится базисная терапия. Больному корректируют артериальное давление, нормализуют сердечный ритм, поддерживают необходимый уровень pH крови. Для уменьшения отека головного мозга назначают диуретики, кортикостероиды. Возможна трепанация черепа, позволяющая уменьшить степень компрессии. При необходимости пациента подключают к аппарату искусственного дыхания.
Обязательно направляют усилия на устранение симптомов инсульта и на облегчение состояния больного. Ему назначают препараты для снижения температуры тела, антиконвульсанты, противорвотные средства. Используют лекарственные средства, обладающие нейропротекторным действием.
Патогенетическая терапия основывается на виде инсульта. При ишемическом поражении головного мозга необходимо как можно быстрее восстановить питание пораженной области. Для этого больному назначают препараты, рассасывающие тромбы. Возможно их удаление механическим путем. Когда тромболизис реализовать не удается, пациенту назначают Ацетилсалициловую кислоту и вазоактивные препараты.
При инсульте крайне важно оказать своевременное лечение поврежденных участков мозга. Курсовое применение препарата ускоряет процесс восстановления клеток мозга после инсульта, даже при нарушенном кровообращении или гипоксии. Это позволяет добиться скорейшего восстановления памяти, мышления, речи, глотательного рефлекса и восстановления других функций повседневной деятельности. Глиатилин положительно влияет на передачу нервных импульсов, защищает клетки мозга от повторных повреждений, что предотвращает риск повторного инсульта.
Препарат хорошо переносится пациентами, противопоказан к применению беременными, кормящими женщинами и людьми с повышенной чувствительностью к холина альфосцерату.
Курсы нужно будет проходить регулярно. Обязательно нужно заниматься лечебной физкультурой, проходить физиотерапию, посещать массажиста. Многим больным после перенесенного инсульта приходится в течение долгого времени восстанавливать двигательные навыки, учиться самостоятельно себя обслуживать.
Родные и близкие должны оказывать больному поддержку, не оставлять его один на один с проблемой. К работе подключают психологов. Часто требуются занятия с логопедом.
Реабилитация при инсульте
Инсульт – заболевание, при котором огромнейшее значение имеют реабилитация и уход. Восстановление при инсульте начинают еще в реанимации, с момента стабилизации жизненно важных функций. С пациентом работает мультидисциплинарная реабилитационная команда, в которую входят врач-реабилитолог, физический терапевт или инструктор ЛФК, логопед, медсестра по массажу, врач-физиотерапевт и медсестра по физиотерапии, психолог, эрготерапевт, постовая и реабилитационная медсестры. Проводится диагностика по специальным шкалам, отражающим степень нарушения функций и ограничений активности пациента, влияние факторов внешней среды на реабилитационный потенциал.
Реабилитационный процесс продолжается в течение всего периода госпитализации. На втором этапе больных с серьезными нарушениями, не способных передвигаться самостоятельно, направляют в реабилитационные отделения или специализированные стационары. Тех, кто может ходить самостоятельно или с поддержкой, реабилитируют в амбулаторных центрах на базе поликлиник и санаториев.
Процесс реабилитации не должен прерываться, поэтому занятия необходимо продолжать и в домашних условиях. Конечно, на дому отсутствуют высокотехнологичные роботизированные комплексы, физиотерапевтическая аппаратура, но возможны занятия ЛФК, массаж, работа с психологом, логопедом и эрготерапевтом. Для этого используют телемедицинские технологии, организуют посещения специалистов реабилитационного профиля.
В индивидуальную программу реабилитации входят не только направление на восстановительное лечение, но и технические средства реабилитации. Однако обычно родственникам также приходится прилагать значительные физические и финансовые ресурсы для достижения наилучшего эффекта [7].
Реабилитация и восстановление после инсульта
Программа восстановления после перенесенного инсульта должна быть комплексной и включать:
- качественный уход за больным,
- медикаментозное лечение,
- восстановление утраченных навыков через гимнастику,
- физиотерапию,
- массаж.
Также в реабилитационные меры входит психотерапевтическая помощь и социальная адаптация. Реабилитационный период занимает несколько месяцев или лет, требует терпения и настойчивости.
При медикаментозной терапии используют:
- аспирин,
- бета-блокаторы,
- диуретики,
- ингибиторы АПФ,
- блокаторы каналов кальция статины,
- миорелаксанты,
- противосудорожные препараты,
- ноотропные и нейротрофические средства,
- антидепрессанты.
Реабилитация домашних условиях
Лечение после инсульта в домашних условиях осуществляется под постоянным наблюдением невролога. Оно направлено в том числе и на предотвращение повторных инсультов, риски которых значительны в первые два года после инсульта.
Лечение включает в себя комплекс реабилитационных мер, связанных с восстановлением жизненно важных функций (движения, мышления, речи, зрения, слуха), медикаментозную терапию, ЛФК и дыхательную гимнастику.
Реабилитация в санатории
Лечение в санаториях направлено на:
- закрепление лечебных результатов,
- нормализацию кровообращения,
- профилактику повторного инсульта,
- повышение работоспособности и восстановление двигательной активности,
- поддержание психоэмоционального здоровья.
При этом применяются базовые методы:
- аппаратное лечение,
- мануальная терапия,
- ЛФК,
- занятия с логопедом,
- массаж,
- иглорефлексотерапия,
- лазерное лечение,
- магнитотерапия,
- гирудотерапия.
Санатории для реабилитации после инсульта доступны любому перенесшему заболевание, кроме тех, кто:
- не может себя обслуживать,
- страдает тяжелой аритмией,
- имеет психические расстройства,
- серьезные нарушения речи и двигательной способности,
- эпилепсию.
При выборе санатория предпочтение рекомендуется лечение в специализированном санатории с апробированными программами по восстановлению после инсультов. По комплексу процедур необходимы рекомендации лечащего невролога.
Восстановление руки после инсульта
Из-за нарушения кровообращения головного мозга рука после инсульта часто теряет чувствительность и подвижность. Начать реабилитацию руки нужно своевременно, чтобы происходила регенерация нервных клеток мозга и восстанавливалась ее подвижность. Чаще всего рука немеет и перестаёт слушаться при поражениях правого полушария головного мозга и мозжечка.
Восстановлению руки помогает психологическая и физическая реабилитация. Вера в лечение поможет больному быстрее восстановиться, легче проходить реабилитационный курс. Он включает в себя:
- медикаментозную терапию,
- ЛФК,
- массаж,
- растирания и компрессы,
- гидротерапию,
- иглоукалывание,
- занятия на развитие мелкой моторики.
Руке необходимы простые упражнения:
- сгибание-разгибание пальцев,
- хватание предметов,
- поднятие руки вверх,
- разведение в стороны,
- лепка,
- письмо и рисование.
Пациенту важно предлагать самостоятельно есть и одеваться. По возможности рекомендуют плавание.
Восстановительные упражнения нужно выполнять 2-3 раза в день, физиотерапия назначается один раз в день на протяжении 3-4 месяцев. Длительность каждого реабилитационного занятия – от 10 минут до часа.
Задача реабилитолога – помочь пациенту вспомнить, как он двигал рукой до инсульта и восстановить это действие. На первых порах успехом можно считать шевеление хотя бы одного пальца. Важно помнить, что восстановление руки после инсульта – очень длительный процесс, не подразумевающий отказа от реабилитации из-за физической боли и отчаяния от невысоких результатов.
Правильно начать упражнения с крупных мышц здоровой руки, мысленно повторяя все движения пораженной рукой. Упражнения нужно менять ежедневно, используя предметы или специальные тренажеры. Важно разрабатывать всю руку, особое внимание уделяя пальцам и мышцам плеча.
К простым упражнениям на каждый день относят:
- сжатие пальцев в кулак и выпрямление,
- сгибание и разгибание руки в локте,
- хлопки в ладоши,
- захватывание предметов,
- перекатывание шарика по твердой поверхности.
После первого месяца простых упражнений можно переходить к тренировкам плеч и предплечий с легкими гантелями. Тренировка запястья включает в себя:
- лепку,
- письмо,
- рисование,
- тренировки с резиновым кольцом.
Для разработки всей конечности можно тренироваться с помощью шашек и шахмат, кубика Рубика, детского конструктора, собирания пуговиц или спичек.
Одновременно для восстановления руки используют медикаментозную терапию, при которой применяют баклофен, тизанидин-тева, клонопин, фенол.
После врачебной рекомендации для восстановления руки можно применять народные средства. Самые популярные из них:
- мазь на основе лаврового листа и иголок сосны;
- компрессы со спиртовой настойкой из сосновых шишек и шалфея (на столовую ложку травы — 200 мл водки);
- ванны из шалфея,
- мази из прополиса и жира.
Параличом руки после инсульта страдает около половины пациентов, при этом 75% возвращают конечности нормальное состояние спустя полгода реабилитационных процедур.
Упражнения для перенесших инсульт
Комплексы и специальные программы составляет лечащий невролог, а выполнять упражнения можно в домашних условиях или в залах ЛФК. Упражнения включают в себя комплексы лечебной физкультуры, аэробные упражнения, комплексы на восстановление двигательной активности и тренировку баланса.
Полный комплекс реабилитации включает:
- массаж конечностей — через 3 часа ежедневно;
- разгибание/сгибание рук и ног — 2 раза в день по полчаса;
- упражнения на восстановление речи и памяти;
- дыхательную гимнастику.
Упражнения могут быть физическими и ментальными. Последние восстанавливают память, речь, зрение, слух, концентрацию внимания и мышление.
При выполнении любых упражнений важно, чтобы пациент чувствовал себя хорошо. При появлении головных болей, головокружения, слабости, изменения давления и других симптомах нарушения кровообращения, занятия нужно прекратить.
Каждому пациенту, перенесшему инсульт, нужно проходить длительную реабилитацию, которая может продолжаться годами. При этом важно помнить, что восстановление после инсульта не только возможно, но и не редкость, и приложить максимум усилий для успешной реабилитации.
ЛФК
Часто занятия ЛФК начинают после острого периода инсульта в стационаре. После выписки, по рекомендации, можно продолжать их дома. ЛФК снимает мышечные спазмы, восстанавливает двигательную активность и мозговое кровообращение.
Если инсульт полностью или частично парализовал человека, то упражнения в первый месяц тренировок включают лишь изменение положения тела пациента каждые три часа.
После этого приступают к выполнению пассивного комплекса ЛФК: массажу и разгибанию/сгибанию рук и ног. После первых успехов в самостоятельных движениях можно выполнять более активные упражнения.
Медицина определяет четыре этапа тренировок ЛФК для пациентов после инсульта:
- острый (занятия в первые недели после инсульта в стационаре);
- ранний (занятия в первые полгода в условиях реабилитационных центров или в домашних условиях);
- поздний (в шесть месяцев второго полугодия первого года после инсульта);
- отдаленный (через год после инсульта).
Тренировки ЛФК проводятся в определенное время, несколько раз в день по запланированному комплексу упражнений.
Восстановление речи после инсульта
Речь и артикуляция в той или иной степени страдает у всех пациентов после инсульта, поэтому для восстановления речевой функции разработаны специальные комплексы тренировок. В них, как правило, входят простые упражнения:
- улыбнуться, задержаться на 10 секунд;
- вращать высунутым языком;
- сворачивать язык «в трубочку»;
- проговаривать алфавит, слова и скороговорки;
- щелкать языком;
- прикусывать губы.
Каждое упражнение выполняют по нарастающей схеме, начиная с 4-5 раз, увеличивая до 30 – 40 повторов.
Тренажеры для реабилитации после инсульта
Лечебная гимнастика после инсульта предусматривает использование специальных тренажеров. В условиях стационара или санатория лечащий врач назначит схему упражнений для реабилитации. Необходимое оборудование есть в реабилитационных центрах и санаториях.
Тренажеры предназначены для:
- восстановления опорно-двигательного аппарата,
- мелкой моторики,
- для проведения кинезотерапии и вибротерапии,
- восстановления ходьбы.
Для пациентов после инсульта существуют специальные подъемники, многофункциональные тренажеры для восстановления многих функций одновременно.
В домашних условиях для тренировки мелкой моторики используют кубик Рубика, шипованные резиновые мячики, пластилин для лепки, эспандер.
Массаж для восстановления после инсульта
Любой комплекс тренировок после инсульта обязательно включает массаж. Начинают его сразу, в условиях стационара, как только получают разрешение от врача. Начинают массаж с легких поглаживаний рук и ног для аккуратного восстановления кровообращения. Интенсивность массажа нужно увеличивать. Уже через несколько дней в массаж включают повороты тела и массаж спины и грудной клетки. Приемы массажа при реабилитации пациентов с инсультом довольно простые, но важно научиться выполнять их правильно. В течение всего периода реабилитации (до одного года), массаж по специальному комплексу является одной из основных форм восстановления.
При этом, также как и при упражнениях ЛФК, комплекс массажа должен определить врач, и отклоняться от него не следует. Самостоятельные решения здесь могут причинить вред пациенту.
Дыхательная гимнастика
Дыхательная гимнастика после инсульта – обязательная часть реабилитации. Она восстанавливает доступ кислорода к мозгу, нормализует мозговое кровообращение. Дыхательные упражнения можно выполнять без приспособлений, но наиболее эффективны занятия с дыхательными тренажерами.
На сегодняшний день самым продаваемым в России дыхательным тренажером является «Самоздрав». Его эффективность состоит в том, что с каждой тренировкой он обеспечивает поступление нужного объема кислорода в кровь и клетки организма, поддерживает нормальный уровень углекислого газа, естественным образом снимающего спазм сосудов.
Занятия с «Самоздравом» не только восстанавливают кровоснабжение головного мозга, но и существенно снижают риск повторного инсульта. Таким образом, занятия на «Самоздраве» – это и реабилитационные меры, и надежная форма вторичной профилактики инсульта.
Достоинством тренажера является то, что нагрузки для пациента повышаются постепенно, первые занятия не превышают трех минут. Тренажер подходит для лежачих больных, он пригоден для применения в состоянии лежа на всем протяжении тренировки.
Его эффект максимально бережный к организму, пострадавшему от инсульта. Он не вызывает перегрузок, как физические упражнения, но может в случае невозможности заниматься активно, стать имитатором физической нагрузки за счет усиления кровообращения и приведения мышц в нужный тонус.
Таким образом, «Самоздрав» оказывает комплексное восстановительное действие на организм пациентов, перенесших инсульт, может использоваться в домашних условиях, являясь на сегодняшний день основным тренажером для проведения дыхательной гимнастики.
Профилактика инсультов
Наследственная предрасположенность к инсульту, наличие кардиологических заболеваний, патологии сосудов и состава крови, возраст старше 40 лет, ожирения и сахарного диабета требуют проведения ряда профилактических мероприятий:
- Поддержание нормальных показателей артериального давления, прием гипотензивных препаратов по назначению врача, контроль АД.
- Поддержание уровня нормальной физической активности, занятия физкультурой, пешие прогулки по 30-40 минут в день (например, прогулки с собакой).
- Проведение профилактических обследований, включающих стандартный набор лабораторных показателей. При профилактическом осмотре дополнительно требуются следующие анализы: генодиагностика синдрома ЦАДАСИЛ (CADASIL) методом ПЦР, плазменные факторы системы свертывания крови, антитела к протромбину классов IgG и IgM, чтобы определить риск тромбоза, определение полиморфизмов, ассоциированных с риском артериальной гипертензии, сахарного диабета, нарушениям липидного обмена, чтобы выявить предрасположенность к заболеваниям, повышающим риск инсульта, фактор Виллебранда (гликопротеин, обеспечивающий образование тромбов), предлагаются комплексные лабораторные исследования доклинической диагностики сердечно-сосудистых заболеваний («ЭЛИ-АНКОР-Тест-12», «Кардиориск»).
- Избегание хронических и острых стрессов, соблюдение психогигиены.
- Нормализация веса (ИМТ <25 кг/м2).
- Здоровое питание (например, средиземноморская диета, ограничение соли до 5 5 г/сутки).
- Отказ от курения и приема психоактивных веществ.
- Лечение заболеваний, являющихся фактором риска инсульта [8, 11].
Кто находится в группе риска
Есть люди, которым нужно проявлять особую настороженность в плане развития инсульта, так как они относятся в группу риска.
Среди них:
- Лица с гипертонической болезнью.
- Пациенты с сахарным диабетом.
- Мужчины и женщины старше 65 лет.
- Люди с абдоминальным типом ожирения.
- Лица с наследственной предрасположенностью к сосудистым патологиям.
- Больные, ранее перенесшие инсульт или инфаркт.
- Пациенты с диагностированным атеросклерозом.
- Женщины в возрасте старше 35 лет, принимающие оральные контрацептивы.
- Курильщики.
- Люди, страдающие нарушением сердечного ритма.
- Люди с повышенным уровнем холестерина.
Чаще всего, пациенты с перечисленными диагнозами, находятся на диспансерном учете. Отдельно нужно отметить людей, живущих в состоянии хронического стресса. Эмоциональное перенапряжение негативным образом отражается на всех системах организма и может стать причиной инсульта.
Список литературы
- Геморрагический инсульт у взрослых: клинические рекомендации МЗ РФ, 2021. Разработчики Ассоциация нейрохирургов России.- Текст электронный.- URB: (дата обращения 18.08.2020).
- Ефремова М.Д. Инсульт как актуальная социально-психологическая проблема / М.Д. Ефремова –текст электронный//Скиф. Вопросы студенческой науки.- 2021 -№2(24) URB: (дата обращения 17.08.2021) Режим доступа: Электронно-библиотечная система Cyberleninka. — Текст: электронный.
- Ишемический инсульт и транзиторная ишемическая атака у взрослых: клинические рекомендации МЗ РФ, 2021 разработчики: Всероссийское общество неврологов, Национальная ассоциация по борьбе с инсультом, Ассоциация нейрохирургов России, МОО Объединение нейроанестезиологов и нейрореаниматологов, Союз реабилитологов России.- Текст электронный.- URB: (дата обращения 18.08.2020).
- Мачинский П.А. Сравнительная характеристика показателей заболеваемости ишемическим и геморрагическим инсультом в России / П.А.Мачинский, Н.А.Плотникова, В.Е. Ульянкин [и др.] – Текст непосредственный.// Известия высших учебных заведений. Поволжский регион. Медицинские науки.- 2021.- «2(50)-С.112 – 132 DOI 10.21685/2072-3032-2019-2-11.
- Мониторинг реализации федерального проекта «Борьба с сердечно-сосудистыми заболеваниями» — Презентация Департамент организации медицинской помощи и санаторно-курортного дела МЗ РФ URB: (дата обращения 17.08.2021).
- Приказ Министерства здравоохранения РФ от 15 ноября 2012 г. N 928н «Об утверждении Порядка оказания медицинской помощи больным с острыми нарушениями мозгового кровообращения». — URB: (дата обращения 17.08.2021) Режим доступа: Электронно-библиотечная система «Гарант». — Текст: электронный.
- Приказ Министерства здравоохранения РФ от 31 июля 2021 г. № 788н «Об утверждении Порядка организации медицинской реабилитации взрослых». – URB: (дата обращения 17.08.2021).- Режим доступа: Электронно-библиотечная система «Гарант». — Текст: электронный.
- Профилактика нарушений мозгового кровообращения: уч. пособие / Сост.: Л.Б. Новикова, А.П. Акопян.– Уфа: Изд-во ГБОУ ВПО БГМУ Минздрава России, 2015.-58 с.
- Стаховская Л.В. Анализ эпидемиологических показателей повторных инсультов в регионах Российской Федерации (по итогам территориально-популяционного регистра 2009-2014 гг.) / Л.В .Стаховская, О.А. Клочихина, М.Д ., Богатырева и др.]. CONSILIUM MEDICUM, 2021, т.5, №9, с. 8-11.
- Шамалов Н. А. Анализ динамики основных типов инсульта и патогенетических вариантов ишемического инсульта/ Н. А Шамалов, Л. В Стаховская, О. А Клочихина [и др.]. Текст непосредственный.// Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2019;119(3-2):5-10. doi.org/10.17116/jnevro20191190325.
- 1RRE Электронное издание. Обновление ежедневно День борьбы с инсультом отмечают 29 октября 2021 года URB: (дата обращения 17.08.2021).
Автор:
Пугонина Татьяна Алексеевна , Терапевт
Меры профилактики заболевания
Профилактика инсульта состоит из комплекса мероприятий по организации здорового образа жизни:
- контролируйте свое артериальное давление утром и вечером (оптимальные показатели систолического (верхнего) давления должны быть в пределах 110-139 мм рт. ст. При регулярном повышении показателей обратитесь к врачу за назначением медикаментозного лечения;
- следите за уровнем холестерина, так как его высокое содержание провоцирует склерозирование сосудов;
- перейдите на здоровое питание — уменьшите потребление соли, увеличьте количество овощей и фруктов. К изменения в рационе переходите постепенно, Избегайте перекусов на ходу и перееданий, особенно сладостями и колбасами;
- займитесь спортом — умеренные физические нагрузки (езда на велосипеде, пробежки, гимнастика, прогулки на свежем воздухе, плаванье, теннис) ;
- ограничьте потребление алкогольных напитков. Без серьезных последствий для организма в сутки допустимо употреблять 20 грамм чистого спирта (это бутылка пива, 2 бокала вина или 50 гр качественной водки);
- проходите ежегодный медосмотры по достижении 40 лет (УЗИ сердца и сосудов, ЭКГ, биохимический анализ крови, МРТ головного мозга).
- устраните повышенные психоэмоциональные нагрузки и стрессы. Если полностью ограничить себя от них не удается, защитите нервную систему с помощью успокаивающих препаратов на растительной основе (Фитоседан, Персен, Тенотен, Афобазол, Гербион и т.п.);
- откажитесь от курения.
Хронические стрессы, перекусы «на ходу», неблагоприятная экологическая обстановка приводят к снижению работы сосудов, что снижает кровоснабжения головного мозга. При наличии одного из провоцирующего фактора, специалистом составляется индивидуальная программа профилактики геморрагического инсульта.
Инсульт – смертельно опасное заболевание, к которому предрасположены мужчины старше 40 лет. Курение и постоянные стрессы повышают риск его развития, поэтому следует избавляться от всех вредных привычек, меньше нервничать и хотя бы раз в год проходить обследование в медицинском учреждении. Помните, что любое заболевание, в том числе инсульт, легче предупредить и предотвратить, чем лечить серьезные осложнения.