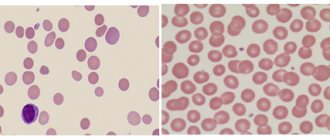
Эритремия — это опухолевое клональное заболевание кроветворной системы, при котором отмечается пролиферация эритроидного, гранулоцитарного и мегакариоцитарного ростков кроветворения с преимущественной активацией эритропоэза. При этом в крови отмечается повышение уровня эритроцитов и гемоглобина, тромбоцитоз и лейкоцитоз. Практически все больные эритремией являются носителями мутации JAK2V617F.
- Как развивается эритремия
- Симптомы эритремии
- Стадии эритремии
- Диагностика эритремии
- Лечение эритремии
- Прогноз при эритремии
Общее описание
Эритремия — это хронический лейкоз, характеризующийся опухолевой пролиферацией всех ростков кроветворения, особенно эритроидного ростка, что сопровождается повышением числа эритроцитов в крови (в некоторых случаях лейкоцитов и тромбоцитов), гемоглобина, массы, вязкости и свертываемости крови.
Эритремия встречается преимущественно в пожилом возрасте. Заболеваемость составляет от 0,6 до 1,6 на 100000 населения. Наблюдаются семейные случаи болезни.
Выделяют 3 стадии течения заболевания: начальную, развернутую (эритремическую) и терминальную.
Эритремия
В I стадии, продолжительность которой составляет 5 лет и более, наблюдается умеренное увеличение циркулирующей крови, селезенка не прощупывается. В крови на этой стадии преобладает умеренное образование эритроцитов. В костном мозге увеличение всех ростков кроветворения. Сосудистые и висцеральные осложнения в это время возможны, но не часты.
Выделение начальной (I) стадии эритремии условно. По существу, это стадия с малосимптомными проявлениями, более свойственная пожилым больным. Селезенка обычно не прощупывается, но ее исследование нередко выявляет небольшое увеличение. Тромботические осложнения возможны и в этой стадии заболевания.
IIА стадия процесса — эритремическая — является развернутой, для нее нехарактерно миелоидное преобразование селезенки. Продолжительность этой стадии составляет 10-15 лет и более. Повышен объем циркулирующей крови, увеличена селезенка, а несколько ранее возможно увеличение печени. Тромбозы артериальных и венозных сосудов, геморрагические осложнения на этой стадии наблюдаются чаще. Анализ крови указывает на «чистую» эритроцитемию или эритроцитемию и тромбоцитоз или панмиелоз и нейтрофилез с палочкоядерным сдвигом, увеличением числа базофилов. В костном мозге наблюдается тотальная трехростковая гиперплазия с выраженным мегакариоцитозом, возможны ретикулиновый и очаговый коллагеновый миелофиброзы.
Ко IIБ стадии также относится эритремический, развернутый процесс, но с миелоидной метаплазией селезенки. Увеличение объема крови может быть выражено в большей или меньшей степени, наблюдается увеличение печени и селезенки. В крови в этой стадии отмечается увеличение эритроцитов, тромбоцитов с лейкоцитозом выше 15 Ч 103 в 1 мкл и сдвигом лейкоцитарной формулы до миелоцитов, единичные эритрокариоциты. В костном мозге, как и во IIА стадии, может преобладать увеличение гранулоцитарного ростка, возможен ретикулиновый и очаговый коллагеновый миелофиброз.
В клинической картине нередко ведущими оказываются аллергические осложнения и уратовый диатез.
В этой стадии могут наблюдаться истощение больного, обостряющиеся тромботические осложнения и кровоточивость.
III стадию эритремии называют анемической. В костном мозге может быть выражен миелофиброз, миелопоэз в одних случаях сохранен, а в других снижен. В увеличенных селезенке и печени наблюдается миелоидное преобразование. Исходом эритремии в этой стадии могут быть острый лейкоз, хронический миелолейкоз, гипопластическое состояние кроветворения и трудно классифицируемые гематологические изменения.
Артериальная гипертония, возникающая при эритремии в 35-50% случаев, обусловлена повышением периферического сопротивления в ответ на увеличенную вязкость крови, развитием уратового диатеза, хронического пиелонефрита, нарушениями кровообращения в паренхиме почек, тромбозом и склерозом почечных артерий.
Специфичный для эритремии кожный зуд, связанный с мытьем, наблюдается у 50-55% больных. У многих больных он становится главной жалобой, возникает не только от контакта с водой, но и спонтанно, сказывается на работоспособности.
Частыми осложнениями развернутой стадии заболевания являются микроциркуляторные расстройства с клиникой эритромелалгии, преходящих нарушений церебрального и коронарного кровообращения и геморрагических отеков голеней, а также тромбозы венозных и артериальных сосудов и кровотечения. Уже на этой стадии могут быть нарушения гемостаза, которые выглядят нередко как латентная тромбогенная опасность, выявляемая только лабораторно и не имеющая клинических проявлений. Вместе с тем нарушения гемостаза могут быть и более выраженными, вести к локальному внутрисосудистому свертыванию по типу микротромбозов или к диссеминированному внутрисосудистому свертыванию — ДВС-синдрому.
Диагностика эритремии
- Общий анализ крови: увеличение уровня эритроцитов, гемоглобина, тромбоцитов, лейкоцитов.
- Стернальная пункция.
- УЗИ органов брюшной полости: увеличение печени, селезенки.
Критерии диагностики эритремии:
- Увеличение массы циркулирующих эритроцитов: для мужчин — более 36 мл/кг, для женщин — более 32 мл/кг.
- Нормальное насыщение артериальной крови кислородом (более 92%).
- Увеличение селезенки.
- Лейкоцитоз более 12х109 в 1 мкл (при отсутствии инфекций и интоксикаций).
- Тромбоцитоз более 400х109 в 1 мкл (при отсутствии кровотечений).
- Увеличение содержания щелочной фосфатазы нейтрофилов (при отсутствии инфекций и интоксикаций).
- Увеличение ненасыщенной В12-связывающей способности сыворотки крови.
Диагноз достоверен при подтверждении 3 любых признаков.
Как развивается эритремия
Причины возникновения эритремии до сих пор не известны. Считается, что это многоэтапное заболевание, при котором под действием внешних факторов происходит повреждение генома нормальной клетки, что приводит к ее злокачественной трансформации и образованию опухолевого клона клеток, который замещает нормальный гемопоэз.
Практически у всех больных обнаруживается мутация в гене JAK2. Обычно страдает 14 экзон, у 90-96% больных отмечается мутация V617F. У 2% больных имеются мутации в 12 экзоне. Очень редко обнаруживаются повреждения других генов, в частности MPL, CALR. Все эти генетические патологии являются специфичными для эритремии, поэтому их определение необходимо для подтверждения диагноза.
Итак, молекулярно-генетические нарушения вызывают активацию JAK-STAT сигнального пути, что приводит к повышению пролиферации ростков гемопоэза и увеличению количества форменных элементов крови.
Моноциты и мегакариоциты (предшественники тромбоцитов) вырабатывают множество цитокинов — биологически активных молекул, которые стимулируют фиброзные изменения, образование новых кровеносных сосудов, что в конечном итоге приводит к остеосклерозу и фиброзу костного мозга. Кроме того, массивная продукция цитокинов способствует развитию опухолевой интоксикации, что усугубляет общее состояние больных.
Также присутствует нарушение связи стволовых клеток с микроокружением. Это провоцирует образование очагов кроветворения вне костного мозга. В первую очередь страдают печень и селезенка.
Лечение эритремии
- Кровопускание (частота и объем зависят от стадии заболевания).
- Цитостатические препараты при тяжелом течении заболевания.
- Антикоагулянты.
- Антиагреганты («Аспирин», «Клопидогрел»).
- Гипотензивная терапия.
- Трансфузии свежезамороженной плазмы в случаях повышенной кровоточивости.
Основные лекарственные препараты
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ.
- Аспирин (антиагрегационное средство). Режим дозирования: внутрь, после еды, запивая достаточным количеством воды в дозе 50-250 мг/сут. на 3 приема.
- Гидроксимочевина (противоопухолевое средство, антиметаболит). Режим дозирования: внутрь, утром натощак в начальной дозе 0,5-2,0 г/сут. однократно до наступления нормализации показателей крови. После достижения ремиссии (временного ослабления или исчезновения проявлений болезни) — поддерживающая терапия по 0,5 г препарата ежедневно постоянно.
- Реаферон (противоопухолевое, иммуномодулирующее средство). Режим дозирования: в/м, п/к 15-30х106 МЕ 2-3 раза в неделю.
- Анагрелид (антиагрегационное средство). Режим дозирования: внутрь, 1-10 мг/сут., поддерживающая терапия 1,5-2,5 мг/сут.
Прогноз при эритремии
В целом прогноз при эритремии относительно благоприятный. Общая 10-летняя выживаемость составляет около 75%. Но заболевание может трансформироваться в острый миелобластный лейкоз (риск 5%) либо в миелофиброз (риск чуть менее 10%).
Симптомы эритремии (головные боли, боли в костях, парестезии) могут ухудшать качество жизни пациентов. Основной причиной гибели пациентов являются тромбозы, кровотечения и тяжелые инфекции, риск которых увеличивается при трансформации патологии в острый миелобластный лейкоз или в миелофиброз.
Лечение эритремии в клинике «Евроонко» проводится с применением современных лечебных протоколов. В сложных случаях решение принимается коллегиально консилиумом специалистов. Важное значение мы уделяем наблюдению пациента в период ремиссии. Это также позволяет достигать увеличения эффективности проводимого лечения.
Запись на консультацию круглосуточно
+7+7+78
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0 | 0 | 0.1 | 0.4 | 0.4 | 2.68 | 7.8 | 0 | 0 | 0.1 | 0.3 | 0.3 | 1.1 | 7.6 |
Причины
Точные причины болезни пока неизвестны. Ученые предполагают, что существенную роль в развитии патологических изменений играют наследственная предрасположенность, воздействие ионизирующей радиации и токсических веществ.
У 20-30% больных эритремией обнаруживают хромосомные аномалии (https://cyberleninka.ru/article/n/klinicheskie-rekomendatsii-po-diagnostike-i-terapii-ph-negativnyh-mieloproliferativnyh-zabolevaniy-istinnaya-politsitemiya-1/viewer).
Увеличивается вероятность развития эритремии у сотрудников похоронных агентств, бальзамирующих тела, у лиц, вынужденных часто контактировать с бензином и другими нефтепродуктами, а также подвергающихся низким дозам радиации. У людей, переживших атомную бомбардировку Нагасаки и Хиросимы, высокий риск возникновения ИП не замечен.
Симптомы
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
| Постоянная или периодическая одышка без связи с положением тела, нагрузками | 70% |
| Зуд кожи от контакта с горячей водой | 50% |
| Кровоточивость десны | 50% |
| Тяжесть, боль в левом подреберье | 50% |
| Жгучие боли в кончиках пальцев | 30% |
| Монотонная тупая боль различной интенсивности в правом подреберье | 10% |
| Повышение артериального давления (высокое давление, гипертония, артериальная гипертензия) | 10% |
| Монотонная тупая боль различной интенсивности в подложечной области | 5% |
Симптомы эритремии
Клинически эритремия проявляется двумя синдромами:
- Плетора (полнокровие). Этот синдром характеризуется увеличением числа циркулирующих эритроцитов. Симптоматически проявляется головными болями, головокружением, приступами учащенного сердцебиения, зудом кожи и зрительными нарушениями. Кожа и слизистые имеют синюшный оттенок. Также возможны сосудистые осложнения: тромбозы, эритромелалгия (покраснения пальцев конечностей, боли и чувство жжения в них).
- Миелопролиферативный синдром — развивается в результате гиперплазии ростков кроветрения. Симптоматически проявляется слабостью, повышением температуры, потливостью, зудом кожи, болями в костях. При распаде гранулоцитов отмечается нарушение уратового обмена, что приводит к развитию подагры, камней в почках и уратовому диатезу.
Симптомы болезни
Клинические проявления ИП разделяют на 2 группы:
- Плеторический («плетора» – полнокровие) синдром – увеличивается масса эритроцитов, из-за чего:
— возникают головные боли и головокружения;
— повышается давление;
— кожа и слизистые оболочки приобретают синюшный или красно-вишневый оттенок;
— тревожит кожный зуд;
— конъюнктива окрашивается в красный цвет;
— ухудшается зрение, перед глазами «мелькают мушки»;
— развивается эритромелалгия – периодически расширяются мелкие сосуды, что провоцирует покраснение пальцев на руках и ногах, невыносимую жгучую боль и жжение;
— возникают тромбозы, недостаточность мозгового кровообращения ;
— наблюдаются приступы стенокардии.
2.Миелопролиферативный синдром обусловливается гиперплазией трех ростков кроветворения: эритроидным, гранулоцитарным, мегакариоцитарным
При истинной полицитемии часто развиваются миелоидная метаплазия селезенки и спленомегалия (увеличиваются размеры селезенки). Самые частые осложнения – тромбозы (встречаются у 39% больных), тромбоэмболии и кровотечения (десневые, носовые, желудочно-кишечные, меноррагии).
Риск трансформации истинной полицитемии в острый миелоидный лейкоз равняется 5%, а в миелофиброз – меньше 10% (https://cyberleninka.ru/article/n/istinnaya-politsitemiya-sovremennye-predstavleniya-o-patogeneze-diagnostike-lechenii/viewer).
При истинной полицитемии симптомы
зависят от стадии:
- Стадия I (малосимптомная). Основные признаки (плетора, эритроцитоз, кожная гиперемия) умеренные, количество лейкоцитов и тромбоцитов, размеры селезенки в норме, сосудистых осложнений и проявлений фиброза нет. Повышается артериальное давление, нарушается циркуляция крови. Продолжительность – 5 и более лет.
- Стадия IIA (эритремическая). Миелоидная метаплазия селезенки отсутствует. Выражены кожная гиперемия, гепатоспленомегалия, инъецированность склер. Общий анализ крови показывает тромбоцитоз, эритроцитоз, нейтрофилез, а исследование костного мозга – очаговый миелофиброз, тотальную трехростковую гиперплазию, нередко – ретикулиновый фиброз. Часто встречаются тромбоэмболические осложнения.
- Стадия IIB (эритремическая). Присутствует миелоидная метаплазия. Развивается гепатоспленомегалия – одновременно увеличиваются в размерах печень и селезенка. Общий анализ крови выявляет лейкоцитоз, сдвинутый до миелоцитов, возможно понижение количества тромбоцитов и эритроцитов. При диагностике костного мозга заметен очаговый миелофиброз и панмиелоз.
- Стадия III (постэритремическая, анемическая) – терминальная. Резко понижается концентрация форменных элементов крови и гемоглобин. Становятся заметны симптомы опухолевой интоксикации, присоединяются геморрагические осложнения. Развивается миелофиброз, возникновение бластного криза.