Виды шока
| Гиповолемический | Кардиогенный | Перераспределительный |
1. Потеря крови:
2. Потеря плазмы:
3. Потеря жидкости:
| 1. Острый инфаркт миокарда (истинный кардиогенный). 2. Нарушения сердечного ритма. 3. Тромбоэмболия легочной артерии (обструкционный) 4. Тампонада сердца | 1. Анафилактический шок. 2. Септический шок (инфекционно-токсический). 3. Спинальный шок (нейрогенный) |
Основные симптомы шока:
- Холодная, бледная, влажная кожа.
- Симптом “белого пятна” – замедленное наполнение капилляров кожи после их сдавления (более 2 секунд).
- Тахикардия.
- Вначале возбуждение, потом заторможенность.
- Снижение систолического артериального давления менее 100 мм рт.ст.
- Уменьшение пульсового давления менее 20 мм рт.ст.
- Снижение диуреза (олиго- или анурия).
Шок любой этиологии характеризуется фазностью развития расстройств периферического кровообращения, однако, последовательность развития фаз прослеживается не всегда. Проводимая терапия зависит от вида шока и основной причины.
В детском возрасте наиболее часто оказание неотложной помощи врачом-педиатром требуется при перераспределительном шоке (инфекционно-токсическом и анафилактическом).
Инфекционно-токсический шок
Инфекционно-токсический шок может возникнуть у больных с менингококковой инфекцией, особенно часто при молниеносной форме менингококцемии, стафилококковом и грибковом сепсисах, а также при других острых инфекционных заболеваниях с тяжелым течением (дифтерия, скарлатина и другие).
Стадии инфекционно-токсического шока:
I (компенсированная) — гипертермия, сознание сохранено, возможно возбуждение или беспокойство ребенка, тахипноэ, тахикардия, АД нормальное.
II (субкомпенсированная) — температура тела субфебрильная или нормальная, заторможенность, оглушенность, вялость, выраженные тахипноэ и тахикардия, систолическое артериальное давление снижается на 30-50% от исходного возрастного уровня, положительный симптом «белого пятна», снижение диуреза до 25-10 мл/час.
III (декомпенсированная) – гипотермия, заторможенность вплоть до прострации, резкая тахикардия, резкое тахипноэ, распространенный цианоз кожи и слизистых, олигурия менее 10 мл/час или анурия, падение АД до критического, пульс определяется только на крупных сосудах, положительный симптом «белого пятна». В дальнейшем развивается клиника агонального состояния.
На догоспитальном этапе объем неотложной помощи больным ИТШ зависит от причины и стадии шока и направлен на борьбу с жизнеугрожающими синдромами – гипертермическим, судорожным и т.д.
Неотложная помощь:
- при гипертермии — ввести 50% раствор метамизола (анальгина) в комбинации с 1% раствором дифенгидрамина (димедрола) в дозе 0,1-0,15 мл на год жизни в/мышечно;
- при выраженном психомоторном возбуждении и судорогах — ввести 0,5% раствор диазепама в разовой дозе 0,1 мл/кг массы тела (не более 2 мл на введение) в/венно или в/мышечно;
- при ИТШ, развившемся на фоне менингококкемии, ввести хлорамфеникол (левомицетина сукцинат) в дозе 30 мг/кг в/мышечно;
- при отеке головного мозга — ввести 1% раствор фуросемида (лазикса) из расчета 1-2 мг/кг в/ мышечно (только при систолическом АД не ниже 100 мм рт.ст.) или 25% р-р магния сульфата 1,0 мл на год жизни;
- при ИТШ I стадии — ввести преднизолон из расчета 3-5 мг/кг в/мышечно;
- при ИТШ II стадии:
- кислородотерапия;
- обеспечить доступ к вене;
- ввести преднизолон 5-10 мг/кг массы тела в/венно, при отсутствии эффекта и невозможности транспортировки больного в течение 30-40 мин. — повторное введение преднизолона в тех же дозах;
- в/венное введение кристаллоидных (0,9% р-р натрия хлорида) и коллоидных растворов (реополиглюкин, полиглюкин, 5% альбумин) до нормализации АД (до 15 мл/кг массы тела);
- при ИТШ III стадии:
- кислородотерапия;
- обеспечить доступ к вене (желательно к двум);
- ввести преднизолон 10 мг/кг массы тела в/венно, при отсутствии эффекта — повторное введение в тех же дозах через 30-40 мин;
- ввести в/в струйно 0,9% раствор хлорида натрия в разовой дозе 20 мл/кг до появления отчетливого пульса на лучевой артерии, при отсутствии эффекта повторное болюсное введение в прежней дозе через15-20 мин.
Госпитализация — в ОИТР стационара.
Реанимационные мероприятия
При потере сознания и остановке дыхания необходимо выполнить срочные реанимационные мероприятия. Искусственное дыхание выполняется рот в рот. Для этого голову человека нужно запрокинуть назад, подложив под шею валик из полотенца или любой другой ткани. Человек, выполняющий реанимацию, должен вдохнуть воздух, закрыть нос пострадавшего пальцами, выдохнуть воздух через рот пострадавшего. За одну минуту необходимо выполнить до 12 вдохов.
Во время оказания доврачебной помощи необходимо следить за пульсом больного. Если человек теряет сознание и сердечные удары не прослушиваются, нужно выполнить непрямой массаж сердца. Для его выполнения пациента кладут на спину, поверхность должна быть твердой. Человек, выполняющий массаж, должен расположиться сбоку от больного. Основания ладоней должны надавливать на область грудной клетки посредине. Толчки выполняются прямыми руками, сгибать их не нужно. Частота нажатий – не менее 60 толчков в минуту. Если реанимируется пожилой человек, количество толчков в минуту составляет до 50, у детей – 120 нажатий. Важно! При одновременном выполнении искусственного дыхания и непрямого массажа сердца следует чередовать 2 вдоха с 30 толчками.
Менингококковая инфекция
Менингококцемия – одна из форм генерализованной менингококковой инфекции, характеризующаяся острым началом с подъемом температуры тела до фебрильных цифр, общей интоксикацией, кожными геморрагическими высыпаниями, развитием инфекционно-токсического шока.
Клинические проявления менингококковой инфекции:
- Часто острое начало или резкое ухудшение на фоне назофарингита.
- Высокая, стойкая лихорадка с признаками нарушения периферического кровообращения. Ранними признаками молниеносного токсического точения менингококковой инфекции может быть “двугорбый” характер температурной кривой – первое повышение температуры тела до 38,5ºС снижается при помощи жаропонижающих средств, второе (через 9-18 час) — до 39,5-40ºС без эффекта от антипиретиков.
- Геморрагическая сыпь, появляющаяся через несколько часов или на 1-2 сутки после появления лихорадки. Характерная локализация сыпи – наружная поверхность бедер и голени, ягодицы, стопы, кисти, низ живота. Нередко геморрагической сыпи предшествует или сочетается с ней полиморфно-розеолезная или розеолезно-папулезная с той же локализацией, реже – на лице.
- Общемозговая симптоматика: интенсивная головная боль, «мозговая рвота», возможны нарушения сознания, бред, галлюцинации, психомоторное возбуждение, судороги.
- Менингеальный синдром. Обычно присоединяется позднее, на фоне развернутой симптоматики менингококцемии.
Угрожающими синдромами при генерализованных формах менингококковой инфекции являются:
- инфекционно-токсический шок развивается при сверхостром течении менингококцемии. Как правило, симптомы шока возникают одновременно либо после появления геморрагической сыпи. Однако ИТШ может возникать и без высыпаний, поэтому всем детям с инфекционным токсикозом необходимо проводить измерение АД;
- отек головного мозга с дислокацией ствола. Проявляется нарушением сознания, гипертермей, выраженными менингеальными симптомами (в терминальной стадии болезни иногда их отсутствие), судорожным синдромом и необычными изменениями со стороны гемодинамики в виде относительной брадикардии и наклонности к повышению артериального давления. В терминальной стадии отека мозга — абсолютная брадикардия и аритмия дыхания.
Неотложная помощь:
- Обеспечить проходимость верхних дыхательных путей, оксигенотерапия.
- Ввести хлорамфеникол (левомицетина сукцинат) в дозе 25-30 мг/кг в/мышечно.
- В/венное (при невозможности — в/мышечное) введение глюкокортикоидов в пересчете на преднизолон 5-10 мг/кг или дексаметазона 0,6-0,7 мг/кг массы; при отсутствии эффекта и невозможности транспортировки больного необходимо провести повторное введение гормонов в тех же дозах (при ИТШ III стадии доза кортикостероидов может увеличиваться в 2-5 раз).
- Ввести 50% раствор метамизола (анальгина) 0,1 мл/год жизни в/мышечно + 1% р-р дифенгидрамина (димедрола) в дозе 0,1-0,15 мл на год жизни в/мышечно (или 2 % р-р супрастина – 2 мг/кг в/мышечно ) + 2% р-ра папаверина 0,1 мл/год жизни ).
- При возбуждении, судорожном синдроме — 0,5% р-р диазепама в разовой дозе 0,1 мл/кг массы тела (не более 2 мл на введение) в/венно или в/мышечно, при не купирующихся судорогах повторно в той же дозе.
- При выраженном менингеальном синдроме – в/мышечное введение 1% раствор фуросемида из расчета 1-2 мг/кг в/мышечно или 25% р-р магния сульфата 1,0 мл/год жизни в/мышечно.
Вызов реанимационной бригады на себя!!! Госпитализация в ОИТР ближайшего стационара. При подозрении на менингококковую инфекцию показана госпитализация.
Кишечный токсикоз с эксикозом — патологическое состояние, являющееся осложнением острых кишечных инфекций (ОКИ) вследствие воздействия на организм токсических продуктов и значительных потерь жидкости, что приводит к нарушению гемодинамики, водно-электролитного обмена, кислотно-основного резерва, развитию вторичной эндогенной интоксикации.
В патогенезе токсикоза с эксикозом ведущую роль играет дегидратация, которая приводит к дефициту объема вне- (а в тяжелых случаях и внутри-) клеточной жидкости и объема циркулирующей крови. Степень эксикоза (дегидратации) обуславливает выбор терапевтической тактики и влияет на прогноз.
Степени тяжести дегидратации
| Признаки | Степени дегидратации | |||
| I степень | II степень* | III степень | ||
| Дефицит массы тела | До 5 % | 6-9 % | Более 10 % | |
| Дефицит ОЦК | Более 10 % | 11-20 % | Более 20 % | |
| Общее состояние | Хорошее | Возбуждение | Вялое, летаргическое, бессознательное | |
| Стул | Нечастый (4-6 раз в сутки) | До 10 раз в сутки | Частый (более 10 раз в сутки), водянистый | |
| Рвота | Однократная | Повторная (3-4 раза в сутки) | Многократная | |
| Жажда | Умеренная | Резко выраженная | Отказ от питья | |
| Кожная складка | Расправляется быстро | Расправляется медленно ( ≤2 сек) | Расправляется очень медленно (>2 сек) | |
| Слизистые оболочки | Влажные или слегка суховаты | Сухие | Очень сухие, яркие | |
| Цианоз | ||||
| Глазные яблоки | Без особенностей | Мягкие | Западают | |
| Голос | Без особенностей | Ослаблен | Афония | |
| Тоны сердца | Громкие | Слегка приглушены | Глухие | |
| ЧСС | Норма | Умеренная тахикардия | Выраженная тахикардия | |
| Диурез | Сохранен | Снижен | Значительно снижен | |
| Электролиты плазмы крови | Норма | Гипокалиемия | Гипокалиемия | |
| КОС | Норма | Компенсированный ацидоз | Декомпенсированный ацидоз | |
| Метод регидратации | Оральная | Парентеральная | ||
- II степень эксикоза подразделяют на IIА и IIБ (с потерей массы тела 6-7% и 8-9% соответственно).
Мероприятия при дегидратации
Приступая к регидратации детей с эксикозом, необходимо определить, каким путем (орально и/или парентерально) и какой объем жидкости нужно ввести ребенку, с какой скоростью вводить, какими растворами пользоваться. Пероральная регидратация — проводится при эксикозе I, IIА степени, парентеральная – при эксикозе IIБ и III степени.
Амбулаторное лечение возможно (при отсутствии других противопоказаний, см. ниже) при эксикозе I степени с проведением оральной регидратации.
Пероральная регидратационная терапия
Показания: эксикоз I, IIА степени.
- Необходимые растворы — глюкозо-солевые (регидрон, оралит, гастролит, глюкосалан). У детей до 3-х лет глюкозо-солевые растворы целесообразно сочетать с бессолевыми (чай, вода, рисовый отвар и др.) в соотношении 1:1 – при выраженной водянистой диарее, 2:1 – при потере жидкости преимущественно со рвотой, 1:2 – при потере жидкости с перспирацией. Введение солевых и бессолевых растворов чередуется.
Количество жидкости на каждый час введения — дробно по ½ чайной — 1 столовой ложке (в зависимости от возраста) через каждые 5-10 мин. При наличии рвоты регидратация не прекращается, но прерывается на 5-10 мин., а затем вновь продолжается.
Особенности введения растворов на 1-м этапе (первые 6 часов от начала лечения):
- при дегидратации I степени: 50 мл/кг за 6 час. + 10 мл/кг м.т. после каждого жидкого стула или рвоты;
- при дегидратации IIА степени: 80 мл/кг за 6 час + 10 мл/кг м.т. после каждого жидкого стула или рвоты.
На 2-м этапе проводится поддерживающая терапия в количестве продолжающихся потерь жидкости, вводимой на этом этапе (80-100 мл/кг в сутки до прекращения потерь).
Курсы первой помощи
Шок (также известный как шок кровообращения) представляет собой тяжелое, опасное для жизни состояние, при котором кровь неправильно циркулирует по телу или не используется надлежащим образом клетками. В такой ситуации клетки и ткань не могут работать так, как должны, и жизненно важные органы, такие как сердце и мозг, могут повредиться или даже умереть. В результате, быстрое выявление и лечение симптомов шока может значительно изменить исход состояния. Это важная часть первой помощи при шоке, и в этой статье мы рассмотрим, что вызывает шок и его симптомы, признаки шока, первая помощь при шоке.
Примечание: шок не следует путать с более распространенным термином, относящимся к психическому состоянию шока, который может произойти во время или после аварии, но который является психическим по своим последствиям.
Каковы причины шока?
Существует несколько различных типов шока, которые связаны с множеством причин. Четыре основных из них:
- Кардиогенный шок. Непосредственно связанный с сердечными проблемами и неспособность сердца правильно перекачивать кровь, это наиболее часто встречающийся тип шока, когда человек страдает сердечной недостаточностью.
- Гиповолемический шок. Вызывается снижением объема крови в организме человека и обычно является результатом сильного кровотечения либо из внешних, либо из внутренних источников. Этот шок также может быть вызвано массивной потерей жидкости, которая может возникнуть в результате серьезных случаев диареи или рвоты.
- Обструктивный шок. Подобно кардиогенному шоку, этот тип шока случается, когда препятствие вне сердца мешает правильной циркуляции крови.
- Распределительный шок. Он охватывает различные типы шока, которые являются результатом недостаточного использования кислорода клетками тела. Наиболее распространенной формой является септический шок, вызванный распространением инфекции. Еще одной его формой является анафилактический шок, который возникает, когда человек дает тяжелую аллергическую реакцию на аллерген, такой как лекарства или яд от укуса пчелы или другого ядовитого насекомого.
Шок и его симптомы
Чтобы определить, страдает ли человек от шока, вы должны наблюдать следующие симптомы:
- Бледная, холодная и / или липкая кожа
- Быстрое и мелкое дыхание
- Быстрый и слабый пульс
- Спутанное сознание
- Жажда
- Низкое кровяное давление
- Медленное заполнение капилляров
- Чрезмерная зевота (воздушный голод)
- Отсутствие реакции на активацию или бессознательное состояние
Не все признаки шока будут присутствовать у всех пациентов, но, как правило, эти чаще всего встречается. Если у вас есть какие-либо сомнения, немедленно позвоните 103 или 112.
Первая помощь при шоке
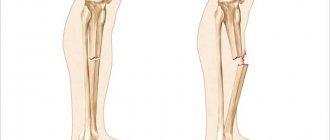
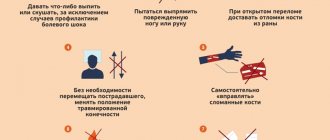
Очень важно отметить, что шок обычно не обратим в ситуации оказания первой помощи, и ваша работа заключается в том, чтобы управлять симптомами этого состояния до прибытия неотложной медицинской помощи. Если это возможно, вы также должны оказывать помощь по локализации последствий любых травм или состояний, которые могут быть причиной шока (например: попытаться остановить кровотечение). Последовательность, в которой оказывается первая помощь при шоке:
- Шаг 1: Если это возможно, расположите пострадавшего горизонтально — так как это поможет сохранить кровообращение по всему телу.
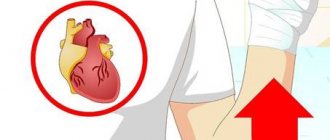
- Шаг 2: Попробуйте поднять ноги пострадавшего примерно на 30 см, чтобы отвести поток крови к более жизненно важным органам.
- Шаг 3: Позвоните в скорую помощь (тел. 103 или 112) и объясните ситуацию оператору. Если возможно, расскажите, почему человек страдает от шока.
- Шаг 4: Попробуйте ослабить любую одежду, особенно вокруг шеи, груди и талии пострадавшего, чтобы стимулировать кровообращение.
- Шаг 5: Старайтесь чтобы пострадавший сохранял спокойствие, так как состояние стресса может ухудшить ситуацию. Разговаривайте, утешайте и успокаивайте его. Вы также должны держать его по возможности в тепле и комфорте. Для этого можно использовать пальто, одеяла или другую теплую и мягкую одежду.
- Шаг 6: Контролируйте дыхание и пульс человека, его самочувствие и реакции.
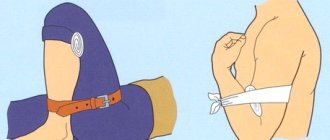
- Шаг 7: Если пострадавший теряет сознание, его рвет, или он задыхается, поместите его в Безопасное Боковое Положение или поверните голову на бок — чтобы он не задохнулся.
- Шаг 8: Наконец, вам может потребоваться выполнить СЛР до прибытия неотложной медицинской помощи.
На наших курсах первой помощи на практике отрабатывается первая помощь при шоке.
Вопросы по содержанию и организации курсов вы можете задавать по электронной почте Или по телефону