Если у среднестатистического жителя при каком-либо обследовании зазвучали проблемы «с почками», то большинство направляются в поликлинику или медцентр к урологу, поскольку этот специалист всегда на слуху. Но немногие знают, что с некоторыми проблемами в этой области необходимо обратиться к его коллеге – врачу-нефрологу. В чем же отличие и когда к кому бежать за помощью? И тот, и другой врач, безусловно, занимаются лечением заболеваний почек. Но уролог – специалист хирургического профиля. В большинстве случаев он рассматривает те болезни, при которых требуется хирургическое вмешательство (например, опухоли, крупные камни, почечная колика, аномалии развития и др.). При необходимости он проводит необходимую операцию, хотя, конечно, и лечит «без ножа». К тому же, уролог занимается еще и лечением проблем «нижних этажей» мочеполовой сферы (мочеточники, мочевой пузырь), «мужскими болезнями» (например, простатит или аденома простаты). Нефролог же старается с некоторыми проблемами справиться консервативно, без операции. Он подключается в том случае, если на фоне урологического или иного заболевания есть почечная недостаточность или иные значимые поражения почки.
В целом необходимо понять, что эти два специалиста органично дополняют друг друга, и если вас от одного врача перенаправляют к другому – это гармоничная оптимизация лечебного процесса. Результат – успешная помощь пациенту и решение многих «болезненных» почечных проблем.
Итак, нефролог поможет вам успешно справиться с большинством заболеваний почек. Он наблюдает и грамотно ведет пациентов, помогая решать им задачи по оптимизации лечения, назначая нужную диету и подбирая оптимальные лекарства при нарушенной функций почек, а также при заболеваниях, когда почки поражаются вторично.
Что лечит нефролог?
Почки – это парный орган, выполняющий функцию фильтрации. Заболевания почек очень коварны: зачастую их удается распознать только с помощью инструментальной и лабораторной диагностики. Многие даже не догадываются, что такие симптомы, как периодические боли в спине или субфебрильная температура тела (37оС – 37,2оС) могут сигнализировать именно о патологическом процессе в почках. Со всеми тревожащими признаками нужно обращаться к врачу-нефрологу. Этот узкий специалист занимается лечением, профилактикой и диагностированием заболеваний почек.
С какими симптомами необходимо обращаться к врачу
Почки являются своеобразным фильтром в организме. Они пропускают через себя и перерабатывают вредные вещества, которые затем покидают организм естественным образом. В здоровом организме эти функции выполняются, но если здоровье нарушено – все токсичные вещества остаются в организме и отравляют его. Это может быть очень опасным – в серьезных случаях возможен даже летальный исход.
Поэтому при первых же признаках нарушений в работе мочевыделительной системы требуется срочно посетить нефролога, пройти полноценную диагностику и при необходимости незамедлительно приступить к лечению. Помните, что любую патологию намного проще вылечить на начальной стадии. Тогда как в запущенных случаях для лечения может понадобиться хирургическое вмешательство.
Методы лечения врачей нефрологов
Гемодиализ
Гемодиализ включает в себя проведение крови через аппарат искусственной почки, который называется гемодиализатор, для удаления отходов, лишней жидкости и дополнительных химических веществ. Кровь возвращается в организм через катетер в сосуд верхней, нижней конечности или иногда в сосуды шее. Гемодиализ обычно используют при последней стадии почечной недостаточности, когда почки теряют около 85-90% нормальной функции и имеют скорость СКФ менее 15. Часто требуется 4-часовые сеансы три раза в неделю. Нефролог обычно наблюдает за этими сеансами.
Пересадка почки
Трансплантация включает удаление части или всей поврежденной почки и замену ее донорским органом. Хирурги выполняют процедуры трансплантации, но нефрологи обычно наблюдают за больным во время восстановления.
Какие симптомы требуют оперативной диагностики?
- Проблемы с выделением мочи. В данном случае речь может идти о скудных порциях естественной жидкости, о болевых ощущениях при попытке опорожнения мочевого пузыря или же о частых позывах к мочеиспусканию. Сюда же можно отнести недержание мочи.
- Неестественный цвет мочи. Если наблюдаются примеси крови, гноя, слизи или белых хлопьев – это серьезный симптом, который может свидетельствовать о воспалительных заболеваниях органов мочевыделительной системы.
- Беспричинные боли выше поясницы. Болевые ощущения могут носить разный характер: острый, ноющий, стреляющий и т.д.
- Боль в почке является иррадиирующей, то есть может отдать в бок, в живот и т.д.
- Сильная отечность лица и ног. Это первый признак того, что мочевыделительная система не справляется со своими функциями, и в организме задерживается жидкость.
- Стабильная субфебрильная температура тела.
- Общее недомогание, быстрая утомляемость и сниженная работоспособность.
- Симптомы интоксикации организма: проблемы со стулом, головокружение, тошнота и рвота.
- Регулярное повышение артериального давления.
Некоторые заболевания почек протекают латентно, то есть без видимых симптомов. Человек хорошо себя чувствует и даже не подозревает о том, что в организме развивается серьезный патологический процесс, способный привести к опасным осложнениям. Именно по этой причине специалисты рекомендуют как минимум раз в год сдавать общие анализы крови и мочи, а также не пренебрегать ультразвуковым исследованием почек.
Когда необходима консультация нефролога ребенку?
Заболевания почек часто наблюдаются у детей, которые перенесли инфекционные заболевания (ангина, тонзиллит, скарлатина, ОРЗ).
Консультация и лечение у нефролога необходимы при следующих проявлениях:
- Увеличение или уменьшение объема мочи до 1/3 нормы, выделяемой за сутки;
- Изменение характеристик мочи – цвета, запаха, консистенции;
- Отечный синдром – консультация у специалиста необходима даже при появлении незначительной припухлости в области глаз;
- Наличие примесей слизи и крови в моче, мутного осадка;
- Покраснение внешних половых органов, болевые ощущения при мочеиспускании;
- Ночные мочеиспускания у детей старше 4 лет.
Какие заболевания лечит нефролог
Врач-нефролог лечит такие заболевания, как:
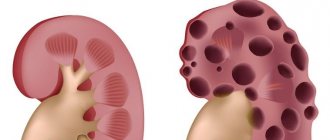
- Пиелонефрит. Характеризуется воспалением почки. Как правило, эта болезнь носит бактериальный характер. Согласно статистике, эта патология встречается чаще, чем остальные.
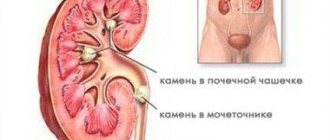
- Наличие камней в почках. Выявить их наличие можно с помощью ультразвукового исследования или рентгенографии.
- Амилоидоз. Редкая патология, которая характеризуется нарушением белкового обмена, что приводит к нарушению работы почек.
Также врач занимается лечением протеинурии, цистита, поликистоза, нефрита, нефропатии и гематурии. Многие задаются вопросом, чем нефролог отличается от уролога? Нефролог занимается лечением заболеваний почек, а уролог – лечением патологий мочевого пузыря и его заболеваний.
Во сколько мне обошлось лечение гепатита С
Сейчас, по прошествии трех лет, ситуация с лечением гепатита С в России не изменилась. В качестве бесплатных программ лечения государство может предложить только интерфероновую терапию. Дженерики современных ингибиторов в аптеках не приобрести. Ситуация с закупками запатентованных препаратов крайне запутанная. Периодически анонсируются закупки небольших партий дорогих оригинальных препаратов, но ни в аптеках, ни в программах их тоже нет.
Вся эта история с лечением гепатита лишний раз убедила меня, что что-то не так с мироустройством вообще. Огромное количество людей не имеет доступа к современным лекарствам только потому, что большие корпорации решают, на ком и сколько заработать. Еще я узнал, что у нас много грамотных врачей, неравнодушных специалистов, которые в условиях этой глобальной несправедливости помогают людям буквально выживать. Теперь я привык искать информацию, связанную со здоровьем, в интернете. Это помогает при личном общении с врачом понимать, кто передо мной: эксперт или просто «человек с профессией», который закоснел в догмах времен получения медицинского диплома.
Ну и главный урок, а точнее подтверждение известных истин: за все нужно платить и некоторые вещи лучше предотвратить, чем потом исправлять.
За лечение гепатита С я заплатил около 51 000 Р
| Стоимость препаратов с учетом доставки | 44 400 Р |
| Контрольные исследования — качественный ПЦР | 3250 Р |
| Исследование на фиброскане | 2500 Р |
| Комиссия банка за международный перевод | 900 Р |
Как проходит прием нефролога
Перед приемом необходимо подготовиться. Если проблема серьезная — лучше за пару дней перед приемом сдать анализ крови и мочи, чтобы дать специалисту больше информации для постановки точного диагноза. Все дополнительные исследования назначаются уже после приема. Если ранее уже наблюдались проблемы с почками – нужно взять с собой результаты прошлых исследований и личную амбулаторную карту. На прием необходимо явиться на голодный желудок, так как есть вероятность, что в этот же день будут произведены инструментальные виды диагностики.
Для начала специалист производит устный опрос, в ходе которого выясняет, что именно беспокоит пациента, как давно наблюдаются симптомы, были ли похожие заболевания у близких родственников. Далее следует пальпация. Пациент встает, снимает верхнюю одежду. Врач осторожно постукивает или надавливает на области почек и выявляет, наблюдаются ли у пациента болевые ощущения. Иногда требуется пальпация области мочевого пузыря. Если это необходимо, назначаются дополнительные виды диагностики. Как только результаты будут готовы – пациент приходит на повторный прием для постановки уточненного диагноза и назначения лечения/
В клинике «АБИА» осуществляется:
- консультативно-диагностические приемы пациентов для определения функционального состояния почек и назначения схемы лечения;
- консервативная терапия хронической почечной недостаточности, в том числе у лиц пожилого возраста;
- прием беременных с патологией почек, прием по планированию беременности пациенток с патологией почек;
- диагностика и лечение больных с поражением почек при гипертонической болезни, системных и обменных заболеваниях;
- прием пациентов с аномалиями развития почек для определения тактики дальнейшего лечения;
- скрининг-диагностика больных, находящихся в зоне риска по заболеваниям почек (наследственная предрасположенность);
- наблюдение пациентов во время терапии, коррекция схемы лечения, лечение в условиях стационара.
Пройти комплексное обследование на современном оборудовании экспертного уровня и получить квалифицированную помощь врача вы можете в Клинике «АБИА».
Методы диагностики
Для того чтобы поставить точный диагноз и определить степень тяжести недуга, врач назначает ряд диагностических процедур. При подозрении на патологические процессы доктор может порекомендовать сдачу суточной порции мочи. Для получения более точной клинической картины назначают ультразвуковое исследование или томографию почек. При обнаружении новообразований в обязательном порядке производится их биопсия. Если требуется детальное рассмотрение структуры тканей, приходится обращаться к магнитно-резонансной томографии и урографии с контрастным веществом.
Способы лечения
Как именно врач будет лечить пациента – это зависит от диагноза и степени тяжести заболевания. В большинстве случаев удается справиться с заболевания с помощью антибактериальной терапии. Помните о том, что добиться положительной динамики можно только при комплексном подходе. К примеру, врач может назначить курс антибиотиков, нестероидных противовоспалительных, обезболивающих, противомикробных и т.д.
Чаще всего врач также рекомендует соблюдать специальную диету. Как правило, нефролог рекомендует ограничить прием соли, быстрых углеводов, острой или жареной пищи. При проблемах с лишним весом рекомендовано правильное питание с пониженной калорийностью.
Хирургическое вмешательство проводят только в случаях, когда консервативная терапия не приводит к положительному результату. Чаще всего к операции приходится прибегать в случае обнаружения новообразований в почке. Для ускорения выздоровления рекомендовано прибегать к мерам по усилению кровообращения в области малого таза: например, много ходить пешком, заниматься бегом или плаванием (нагрузки нужно обсудить с лечащим врачом). Также следует соблюдать здоровый образ жизни и отказаться от спиртного.
При мочекаменной болезни может назначаться физиотерапевтическое лечение для измельчения и вывода камней. Эти процедуры являются отличной альтернативной операциям. Если камни больших размеров, их могут извлечь лапараскопически – с помощью проколов.
Помните о том, что заболевания мочевыделительной системы намного легче предотвратить, чем вылечить. Как минимум один раз в год сдавайте анализ мочи, а в случаях, если у вас уже наблюдались болезни почек, проходите ультразвуковое исследование. Это поможет вам надолго сохранить здоровье и отличное самочувствие.
Почечные показатели биохимического исследования крови
Некоторых показатели биохимического исследования крови позволяют врачу сделать вывод о состоянии почек. Анализ проводится в утренние часы натощак. Подготовка к исследованию заключается в следующем:
- за сутки до забора биологического материала исключается прием алкоголя;
- между взятием крови и последним приемом пищи должно пройти не менее 12 часов;
- за час до сдачи анализа нужно отказаться от курения;
- перед исследованием можно употреблять только воду.
Рассмотрим основные показатели исследования, которые помогают обнаружить заболевания почек.
Креатинин
Вещество, которое образуется в мышечной ткани, далее поступает в кровь и выводится из организма почками. Первостепенной задачей креатинина является обеспечение организма энергией, необходимой для сокращения мышц. Уровень вещества в крови во многом зависит от мышечной массы. Именно поэтому его концентрация в крови у мужчин больше, чем у женщин и детей.
Креатинин относится к беспороговым веществам, которые не подвергаются процессу реабсорбции в почечных канальцах и полностью выводятся мочевыделительной системой при любой их концентрации в крови. При стабильной мышечной нагрузке и хорошей работе почек концентрация его в крови у человека достаточно постоянна. Поэтому уровень креатинина в крови напрямую отражает функциональное состояние почек.
Референсные значения показателя представлены в таблице ⇓⇓⇓
| Возраст | Уровень креатинина, мкмоль/л |
| <1 года | 18-35 |
| 1-14 лет | 35-110 |
| Мужчины | 80-115 |
| Женщины | 53-97 |
Высокий уровень вещества в крови может указывать на следующие заболевания почек:
- острая почечная недостаточность — стремительно развивающееся нарушение функционирования почек;
- хроническая почечная недостаточность — постепенное угасание почечных функций;
- гломерулонефрит — поражение почечных клубочков, которое может быть следствием инфекции или аутоиммунного процесса;
- пиелонефрит — воспалительный процесс в почечных канальцах.
Также причиной высокого показателя может стать обструкция мочеточника, вызванная воспалительным процессом или механическим фактором. Например, обструкция может наблюдаться при мочекаменной болезни. Если камень попадает в мочеточник, то нарушается отток мочи, соответственно уровень креатинина в крови растет.
Высокий уровень показателя не всегда указывает на проблемы с почками. Концентрация вещества в крови повышается при лихорадке, травмах с разрушением тканей, обезвоживании, сильных физических нагрузках, преобладании мясных продуктов в рационе. Также повышенные значения креатинина могут наблюдаться при гипертиреозе, акромегалии, гигантизме.
Низкие значения наблюдаются на ранних сроках беременности, при длительном голодании или отсутствии в рационе мясных продуктов, избыточном содержании воды в организме.
Мочевина
Образование мочевины проходит в несколько этапов:
- При распаде белков образуется аммиак — токсичное для организма вещество.
- Аммиак нейтрализуется клетками печени, превращаясь в мочевину, которая выводится из организма почками.
Данное химическое соединение организм никак не использует, а только избавляется от него. Так как процесс образования мочевины непрерывный, небольшое количество вещества постоянно находится в крови. Референсные значения показателя представлены ниже ⇓⇓⇓
Как правило, повышение уровня мочевины в крови вызывают те же факторы, что и повышение уровня креатинина. А вот низкие показатели чаще всего указывают на патологии печени. Также показатель снижается при нефротическом синдроме, низкобелковой диете, гипергидратации, на ранних сроках беременности.
Мочевая кислота
Образуется в результате обмена пуринов — азотсодержащих веществ, входящих в состав нуклеиновых кислот. Кроме этого, мочевая кислота является результатом переваривания продуктов с высоким содержание пуринов. Большая часть вещества выводится из организма почками, меньшая — желудочно-кишечным трактом. Референсные значения содержания мочевой кислоты в крови представлены в таблице ⇓⇓⇓
Повышение показателя может быть признаком почечной недостаточности, а также:
- подагры — отложения в тканях кристаллов уратов;
- синдрома Леша-Нихена — наследственной патологии, при которой увеличен синтез мочевой кислоты;
- злокачественных заболеваний кроветворной системы;
- алкогольной интоксикации организма;
- приема мочегонных препаратов;
- преобладания в рационе продуктов, богатых пуринами — рыбы, телятины, субпродуктов, бобовых;
- избыточной физической нагрузки.
Низкий показатель наблюдается при дисфункции почечных канальцев. Например, уровень мочевой кислоты в крови снижается при синдроме Фанкони — наследственном заболевании, которое характеризуется общим нарушением проксимального канальцевого транспорта.
Другие причины низкого показателя — нарушения пуринового обмена, низкопуриновая диета.
Общий белок
Показатель отражает концентрацию всех белков в крови и служит маркером не только почечных патологий, но также заболеваний печени, щитовидной железы и других органов. Референсные значения показателя выглядят следующим образом ⇓⇓⇓
Высокое содержание общего белка в крови наблюдаются при:
- обезвоживании организма;
- острых и хронических инфекционных патологиях;
- аутоиммунных процессах;
- злокачественных образованиях.
Низкие значения показателя могут указывать на гломерулонефрит, нефротический синдром. Кроме этого, концентрация белка в крови снижается при заболеваниях печени, кровотечениях, гиперфункции щитовидной железы, голодании, во время беременности, в период грудного вскармливания.
Скорость клубочковой фильтрации (СКФ), проба Реберга
Нефроны (структурные единицы почки) состоят из почечных клубочков и канальцев. В почечных клубочках происходит первый этап мочеобразования — фильтрация практически всех составляющих плазмы, кроме высокомолекулярных белков и форменных элементов крови. В почечных канальцах происходит обратная реабсорбция некоторых веществ, т.е. канальцевая реабсорбция отражает состояние концентрационной функции почек.
При некоторых патологиях почек этот процесс нарушается.
Для оценки функционального состояния различных отделов нефрона пользуются несколькими методиками: определение СКФ и проведение пробы Реберга. СКФ рассчитывается по специальной формуле, в которой отражаются возраст, пол, масса тела, рост, раса пациента и уровень креатинина в крови конкретного человека.
Проба Реберга — тест отражает несколько показателей: СКФ, канальцевую реабсорбцию и минутный диурез. Существуют несколько вариантов проведения пробы:
- Собирается суточное количество мочи. Первая утренняя порция урины пропускается в унитаз, время мочеиспускания фиксируется. Вся суточная моча, включая утреннюю порцию следующего дня, собирается в стерилизованный контейнер емкостью 2-3 литра. Последнее мочеиспускание должно совпадать со временем, отмеченным накануне. Во время сбора биологического материала контейнер с мочой должен храниться в холодильнике, но без замораживания. После сбора последней порции урины измеряется общий объем мочи. Биологический материал перемешивается, и от него в небольшой контейнер отбирают примерно 30-50 мл, контейнер маркируют, указывая суточный объем мочи. Например: «Диурез 1100 мл». Биологический материал как можно быстрее доставляется в лабораторию, где также выполняется забор крови из вены.
- В настоящее время чаще других используется вариант, не требующий сбора суточного количества мочи. Собирают двухчасовую порцию мочи и в этот промежуток времени забирают кровь из вены пациента. В лаборатории определяется уровень креатинина в моче и крови и по специальным формулам рассчитываются показатели минутного диуреза, СКФ, канальцевой реабсорбции.
Референсные значения клиренса креатинина представлены в таблице, единицы измерения — мл/мин/1,7 м².
Точность результатов исследования во многом зависит от правильной подготовки. В связи с этим за несколько дней до начала сбора урины нужно исключить:
- сильные физические нагрузки;
- употребление алкогольных напитков, кофеина;
- прием диуретиков, препаратов с содержанием аскорбиновой кислоты.
Также стоит ограничить употребление мясных продуктов.
Какие заболевания позволяет выявить исследование?
- Исследование клубочковой фильтрации имеет важное практическое значение, так как при ряде почечных патологий (хронический гломерулонефрит, волчаночный нефрит, диабетический гломерулосклероз) снижение СКФ является наиболее ранним признаком начинающейся хронической почечной недостаточности.
- Высокие значения СКФ — признак нефротического синдрома, начала развития сахарного диабета, артериальной гипертензии.
- Также показатель может отклоняться от референтных значений по физиологическим причинам. Например, повышение СКФ наблюдается при избытке белков в рационе, приеме диуретиков, обильном употреблении жидкости; снижение — при обезвоживании, при бессолевой диете.
- Снижение канальцевой реабсорбции рано наступает у больных поликистозом почек, при гидронефрозе, пиелонефрите. При заболеваниях почек, сопровождающимися преимущественным поражением клубочков (гломерулонефрит и др.), канальцевая реабсорбция снижается значительно позже, чем клубочковая фильтрация.