При респираторных инфекциях надо просто несколько дней посидеть дома, отдохнуть, попить горячий чай или молоко с медом. Если температура тела повышена – принять жаропонижающий препарат и все – выздоровление не за горами. Так еще совсем недавно считало большинство из нас. Вспомнить о том, что менее ста лет назад от эпидемий гриппа погибали десятки миллионов людей, нас заставила пандемия COVID-19. Сейчас человечество более внимательно относится к проявлениям ОРВИ. Но все же еще осталось немало и тех, кто не уделяет простуде и гриппу достаточно внимания, предпочитая переносить инфекцию на ногах и не принимать никаких мер для лечения. Во многих случаях подобная беспечность может привести если не к летальному исходу, то к развитию осложнений, с которыми не так просто справиться. Как считают врачи, особенно простуда опасна для тех, у кого уже имеются хронические заболевания, а также для детей и пожилых людей.
- Симптомы простуды у взрослых Первые признаки простуды у детей
- Миф 1. Причина простуды – холодная погода, ветер и переохлаждение
Можно предположить, что ОРВИ были спутниками человечества с самого его появления. Вполне возможно, что неандертальцы, жившие в пещерах, при простуде тоже чихали, кашляли и сталкивались с такими же неприятными симптомами, как и наши современники. Впервые о простуде и гриппе упоминается в летописях, датированных 412 годом до нашей эры. Врачеватель Гиппократ был первым, кто рассказал миру о коварном заболевании, которое проявляется болями в области головы, горла и всего тела.
Также в летописях есть упоминание о высокой температуре тела – вероятно, в те годы уже умели выявлять такой симптом, как жар. И особенно Гиппократа беспокоила чрезвычайная заразность этой инфекции. Если в общине заболевал один человек, тут же заражались другие. Таким образом развивались эпидемии, которые охватывали огромное количество людей. Неизвестно, какая была смертность от ОРВИ в те времена, но можно предположить, что высокая, учитывая то, что свое развитие современная медицина получила относительно недавно, в XIX и XX веках.
Как следует из дальнейших летописей, Гиппократ и его последователи-врачи не справились с этим заболеванием, т.е. не нашли никаких снадобий, которые бы позволяли не заражаться при контакте с инфицированным человеком. И в наши дни, несмотря на прогресс и бурное развитие медицины, на сегодняшний день не существует препаратов в современной аптеке, которые на 100% защищают человека от ОРВИ.
В настоящий момент медицинские и научные сообщества всесторонне изучили известные штаммы вируса гриппа, а также установили, как человек заражается, и что происходит с клетками организма при развитии инфекции. Изобретаются вакцины, каждый год появляются десятки различных препаратов, направленных на купирование неприятных симптомов, но вирусы всегда оказываются более быстрыми. Их спонтанные мутации позволяют им выживать в любых условиях и зачастую уходить от влияния лекарственных препаратов, особенно узконаправленного действия. Пока в этой гонке побеждает не человечество, а вирусы.i
Но все же определенные успехи в борьбе с вирусными заболеваниями, в том числе с ОРВИ и гриппом, есть. Речь о противовирусных препаратах с высокой неселективной вирусной активностью, которые могут бороться не с определенным штаммом, а сразу со всеми. О них расскажем позже.
Как происходит заражение
Люди заражаются воздушно-капельным или контактно-бытовым путем. Вирус легко передается от больного человека к здоровому вместе с частичками слюны, слизи, мокроты. При кашле или чихании в воздух сразу выделяется огромный объем инфекции. Выделение вирусов в окружающую среду происходит даже при обычном разговоре и дыхании. В аэрозольной форме они могут находиться в воздухе несколько минут, рассеиваясь на 2-3 метра. Вирусы оседает на бытовых предметах, мебели, посуде, детских игрушках.
После начала болезни пациент активно выделяет инфекцию в окружающую среду. Ее концентрация в выдыхаемом воздухе значительно уменьшается на 5-7 сутки. Спустя неделю человека можно считать незаразным.
Если больной соблюдает простые правила, количество выделяемой инфекции снижается в 10-70 раз:
- при кашле прикрывает рот плотной тканью;
- чихает с закрытым ртом;
- часто моет руки с мылом.
Как поднимается и сколько держится температура при гриппе
Инфекция начинается остро с повышения температуры. Пациент ощущает озноб. Это сокращаются мелкие волокна скелетной мускулатуры, «добывая» тепло. Пирогены действуют на головной мозг, вызывая субъективное ощущение холода. Человек, который только заболевает гриппом, пытается согреться. Периферические сосуды сужаются, чтобы уменьшить теплоотдачу. Больной замечает, как его руки и ноги становятся холодными.
Когда температура достигает высоких значений, сосуды начинают расширяться. Озноб прекращается, человек ощущает себя «горячим». Его лицо краснеет, усиливается потоотделение (это так называемая «красная» гипертермия). У большинства пациентов при гриппе лихорадка останавливается на 38-39 градусах, выраженных нарушений терморегуляции нет. Отвечая на вопрос, сколько обычно держится температура при гриппе в таких случаях, инфекционисты указывают на интервал от 2 до 5 дней.
На 2-4 день присоединяется кашель, который сигнализирует о поражении вирусом трахеи. Если иммунитет слаб, может присоединиться вторичная инфекция. В таком случае температура будет держаться дольше.
При более тяжелом течении подъем температуры до 39-40 °C происходит в течение нескольких часов. Возникают нарушения терморегуляции, когда даже на фоне лихорадки организм продолжает «думать», что ему холодно, и теплопродукция начинает значительно преобладать над теплоотдачей. Артерии остаются в суженном состоянии, развивается перегрев («белая» гипертермия). Кроме того, вирус гриппа поражает и сосудистые стенки, нарушается микроциркуляция, от которой в первую очередь страдает головной мозг. Такое состояние представляет угрозу для жизни, здоровья больного и требует немедленной госпитализации. Прогнозировать, сколько будет продолжаться грипп с такими симптомами, и как долго будет сохраняться лихорадка, сложно.
Какие вирусы поражают организм
У большинства пациентов при лабораторной диагностике выявляют заражение сразу несколькими вирусами — так называемой микст-инфекцией. При этом вирусы:
- быстро меняются, адаптируясь к окружающей среде;
- в них формируется устойчивость к лекарственным препаратам;
- обладают высокой контагиозностью, то есть простуда очень заразна.
Вирус попадает в организм через органы дыхания и оседает на слизистых носоглотки, нижних дыхательных путей.
Вот 8 наиболее распространенных типов вирусов, вызывающих простуду у взрослых и детей:
- грипп;
- риновирусы;
- коронавирусы;
- парагрипп;
- респираторно-синцитиальные;
- метапневмовирусы;
- энтеровирусы;
- аденовирусы.
Как отличить грипп от простуды
Вирусы гриппа и простуды относятся к одной группе инфекционных заболеваний (ОРВИ), однако отличить их все-таки можно, хотя иногда и не так просто. Грипп отличается внезапным началом, появлением сухого, отрывистого кашля и повышением температуры тела иногда даже до 40 0С. Практически сразу при этой инфекции присоединяются озноб, боли в мышцах, головные боли. Нос может быть заложен, но насморка при этом на первом этапе может не быть.
Беспокоит упадок сил, возможны нарушения функционирования ЖКТ в виде тошноты, рвоты и диареи. Подобные симптомы при респираторной инфекции могут наблюдаться как у взрослых, так и у ребенка. Симптомы простуды все же чаще всего не такие «мощные».
Причины
Основная причина заболевания — заражение одним или несколькими вирусами. До 95% случаев вирусных заражений в России приходится именно на ОРВИ. Один и тот же человек может за год переболеть простудой 4-6 раз. Такая высокая частота объясняется:
- естественной восприимчивостью организма к вирусам;
- нестойким иммунным ответом;
- отсутствием перекрестного иммунитета;
- большим количеством типов вирусов;
- высокой скоростью их распространения.
Общая сопротивляемость организма к инфекциям снижается, поэтому пациент за сезон простуд (осень-весна) может болеть в среднем раз в 1-2 месяца.
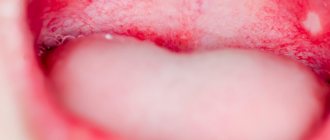
Простуда на губах
- Возбудитель — вирус простого герпеса I типа.
- Заражение — воздушно-капельным путем, через рукопожатие, прикосновение к общим предметам, поцелуи.
- Причина — ослабленный иммунитет.
- Симптомы — зуд, жжение, покалывание, а в дальнейшем — высыпания в виде пузырьков на губах, слизистых оболочках носа и рта, изъязвление с последующим образованием корочек.
- Лечение — наружные (мази, кремы) противовирусные препараты и лекарства, способствующие быстрой регенерации тканей.
- Профилактика — укрепление иммунитета.
Высокая температура у ребенка
Температура у ребенка
Ребёнок не скажет, что у него высокая температура. Даже уже сравнительно большие дети, включая учащихся в начальной школе, как правило, не могут правильно оценить своё самочувствие. Поэтому родителям необходимо внимательно следить за состоянием ребёнка. Заподозрить повышение температуры можно по следующим признакам:
- ребёнок становится неожиданно вялым или, наоборот, беспокойным и капризным;
- его мучает жажда (всё время просит пить);
- слизистые оболочки становятся сухими (сухость губ, языка);
- яркий румянец или, наоборот, непривычная бледность;
- глаза краснеют или блестят;
- ребенок потеет;
- учащается пульс и дыхание. Нормальный пульс составляет 100-130 ударов в минуту во сне и 140-160 во время бодрствования. К двум годам частота снижается до 100-140 ударов в минуту. Нормальная частота дыхания также зависит от возраста, для двухмесячного ребенка она составляет 35-48 дыханий в минуту, для возраста от года до трех 28-35 дыханий.
Измерять температуру тела в подмышечной или паховой впадине можно ртутным термометром (он наиболее точно показывает температуру), ректально – только электронным. Ректально можно измерять температуру только у маленького ребенка (до 4-5 месяцев), более старшие дети противятся процедуре, так как она неприятна. Для ректального измерения температуры наконечник термометра смазывается детским кремом, ножки ребенка поднимаются, как при подмывании. Наконечник термометра вводится в прямую кишку на глубину 2-х см.
Не следует забывать, что у детей до года нормальной температурой считается температура до 37,5°C , и даже до 3-х лет такая температура не всегда означает, что ребенок болен. Нельзя мерить температуру, когда ребенок сильно беспокоится, плачет, или он сильно укутан – температура в этих случаях будет ожидаемо выше. Повысить температуру тела могут также горячая ванна или слишком высокая температура в комнате.
У маленьких детей температура может подниматься вплоть до 38,3°C по причинам, не связанным с заболеваниями, таким как:
- перегрев (вследствие чрезмерного укутывания, нахождения под прямыми солнечными лучами или нарушения питьевого режима), особенно в возрасте до 3-х месяцев;
- крик;
- запоры (если ребенок тужится, температура может вырасти);
- прорезывание зубов (одна из наиболее частых причин).
Если не похоже, что температура вызвана одной из этих причин, она держится и не спадает или, тем более, растет, необходимо срочно обратиться к врачу. При температуре выше 38°C надо обратиться к врачу в любом случае.
Факторы риска
Простуда у взрослого пациента может возникнуть в любом возрасте. Наиболее часто болеют дети и люди с ослабленным иммунитетом. Выделим основные факторы риска:
- возраст до 14 и от 50 лет;
- бронхиальная астма;
- хронические патологии органов дыхания;
- заболевания сердца;
- сахарный диабет;
- хронические инфекционные болезни (ВИЧ, туберкулез);
- почечная, печеночная недостаточность;
- у женщин — беременность (II, III триместры).
Когда лихорадка становится опасной
Повышение температуры само по себе может представлять опасность для здоровья при наличии индивидуальных особенностей. Так пациенты любого возраста с органическими поражениями центральной нервной системы (травмы, опухоли, сосудистые изменения, последствия перинатальной патологии) могут быть очень чувствительны к неблагоприятному действию гипертермии.
Повышение температуры усиливает обмен веществ во всех тканях, в том числе и в головном мозге. Нервные клетки нуждаются в большем объеме кислорода, а пораженные вирусом или суженные сосуды не могут обеспечить их потребности. К тому же на фоне лихорадки может повышаться продукция спинномозговой жидкости, а отток — затрудняться.
Гипоксия и сдавление мозга становится причиной сильных головных болей, нарушения сознания, появления судорожного синдрома. Дети раннего возраста, имеющие наследственную склонность к эпилепсии или перинатальную патологию в анамнезе, предрасположены к развитию так называемых фебрильных судорог – приступы возникают на фоне повышения температуры и часто сопровождаются потерей сознания.
Для будущих мам высокая или сохраняющаяся в течение нескольких дней температура также представляет опасность. Заболевание гриппом на ранних сроках может спровоцировать самопроизвольное прекращение беременности, в первом триместре становится причиной аномалий развития и уродств, позже – токсического поражения органов плода, нарушения маточно-плацентарного кровотока. Среди самых распространенных болезней ребенка:
- пороки сердца;
- поражение органов слуха и зрения;
- умственная отсталость;
- аномалии развития скелета, черепа, передней брюшной стенки.
Отвечая на вопрос, можно ли сбивать температуру при гриппе, инфекционисты рассказывают о пациентах, для которых лихорадка особенно опасна:
- беременные женщины с лихорадкой от 38,5 °C;
- дети с жалобами на вялость, слабость, судорожным синдромом в анамнезе при температуре от 38 °C;
- взрослые люди с плохой переносимостью температуры тела выше 38 °C (субъективно ощущают значительное ухудшение состояния, страдают от сильных мышечно-суставных, головных болей).
Симптомы простуды
Слабость, вялость характерны для любой простуды. Фото автора cottonbro: Pexels
Между моментом заражения и появлением первых признаков заболевания может пройти несколько часов или 1-3 суток — все зависит от иммунитета пациента. Вне зависимости от типа вируса болезнь чаще всего протекает в острой форме.
Общие признаки простуды:
- насморк, чихание, ринорея;
- кашель (может быть сухой, лающий, приступообразный, влажный);
- сухость, першение в горле, осиплость голоса;
- гиперемия зева (красное, воспаленное горло);
- умеренная или высокая температура (лихорадка);
- бледность лица;
- интоксикация (слабость, вялость);
- ухудшение аппетита;
- в ряде случаев — конъюнктивит, лимфаденит.
Специфические симптомы вирусных инфекционных заболеваний
Грипп
Высокая температура — один из главных симптомов гриппа. Фото автора Polina Tankilevitch: Pexels
Различные серотипы вируса гриппа поражают, в основном, трахею. Кашель — сухой, лающий. Заболевание можно отличить по резкому началу, выраженной интоксикации из-за продуктов жизнедеятельности вируса, явному астеническому синдрому (слабость, потливость, быстрая утомляемость). Характерна высокая (до 40°С) температура тела.
Можно ли пить антибиотики при гриппе?
«Грипп и ОРЗ — это вирусы, а антибиотики направлены против бактерий, на вирусы они не действуют. Пить при гриппе антибиотики нужно только в том случае, если у вас случилось бактериальное осложнение — ангина, тяжелый бронхит, воспаление легких. Но нужно быть уверенным в том, что осложнение бактериальное. Антибиотики при гриппе будут даже вредны, так как они снижают иммунитет», — Павел Евдокименко, врач-ревматолог, академик российской Академии медико-технических наук.
При начале гриппа возможны проблемы с сердечно-сосудистой системой — умеренная тахикардия, брадикардия, гипотензия. Практически всегда на 1-2 день болезни происходит поражение легких с сегментарным отеком, который постепенно проходит в течение 3-5 суток. Диагностируют отек, в основном, только при рентгенодиагностике. Однако при тяжелом течении возможен острый геморрагический отек легких.
Пациент также может испытывать:
- светобоязнь;
- головокружение;
- жжение за грудиной;
- боль в глазных яблоках;
- дискомфорт в животе;
- боль в мышцах, суставах.
Характерны также головные боли и лихорадка, которая может длиться до 5 суток. В целом же гриппом обычно болеют 7-10 дней.
Как отличить грипп от ОРЗ
| Грипп | ОРЗ |
|
|
Риновирусная инфекция
Основной симптом этой простуды — ринит с интенсивным выделением серозно-водянистой слизи. Наблюдаются также слезотечение, отек век. Кашель — сухой. У взрослого человека болезнь протекает намного легче, это может быть простуда без температуры. У детей возможно дополнительно появление признаков атопического дерматита. Осложнений это заболевание практически не дает.
Парагрипп
Парагриппозные вирусы поражают, в основном, гортань. Простуда у ребенка чаще всего (до 60% случаев) проходит с проявлениями функционального стеноза гортани за счет отека (так называемый «ложный круп»). Для болезни характерна умеренная интоксикация, грубый лающий кашель.
Респираторно-синцитиальная инфекция
Заболеванию наиболее подвержены дети до 2 лет. Вирусы атакуют, в основном, нижние дыхательные пути, из-за чего развивается диффузный бронхит с обструктивным синдромом (сужение просвета бронхов, свистящие звуки при вдохе-выдохе). Наиболее характерный симптом — сухой приступообразный, навязчивый кашель. Также вирус поражает слизистую оболочку носа, заднюю стенку глотки. Болезнь может длиться долгое время, с частыми рецидивами.
Аденовирусная инфекция
Чаще всего встречается у детей и подростков. Вирусы распространяются не только в верхних дыхательных путях, но и поражают кишечник, лимфоидную ткань, зачастую — органы зрения. Ребенок может страдать от диареи, жаловаться на боли в животе из-за поражения мезентериальных лимфоузлов.
Распознать аденовирус можно по 4 основным признакам:
1. Лихорадка.
2. Конъюнктивит.
3. Ринит с обильными серозно-слизистыми выделениями.
4. Гранулезный фарингит (на задней стенке глотки — плотный слой слизи, из-за которого возникает ощущение инородного тела в горле).
Метапневмовирусная инфекция
Циркулирует круглогодично и в летний сезон активность практически не ослабевает. Характерны повышение температуры до 39°С, одышка, кашель. У маленьких пациентов болезнь проходит тяжелее.
Энтеровирусная инфекция
Болезнь начинается внезапно и остро. Температура быстро поднимается до 38-40°С, затем опускается и снова поднимается. Это волнообразное течение — характерное проявление заболевания, вызванного энтеровирусами. Симптомы во многом сходны с признаками гриппа: головная боль, общее недомогание, слабость. Дополнительно может быть тошнота с рвотой, отек лица.
Коронавирусная инфекция
Коронавирус под микроскопом. Fusion Medical Animation / Unsplash
Самым известным коронавирусом стал COVID-19. Однако есть множество вирусов этого рода, существовавших задолго до его появления. Для коронавируса в большинстве случаев характерен ринит с обильными водянистыми выделениями из носа. Болезнь поражает нижние дыхательные пути, что проявляется в сильном кашле, одышке, чувстве нехватки воздуха, ослабленном дыхании, тахикардии. Возможно поражение и желудочно-кишечного тракта. Некоторые коронавирусы отличаются отсутствием лихорадки и признаков интоксикации. Другие (среди них и COVID-19) провоцируют повышение температуры до 39-40оС.
Как отличить коронавирус от ОРВИ?
«Начальные проявления коронавирусной инфекции невозможно отличить от того, что мы видим при обычных ОРВИ. Это и повышение температуры, и неприятные ощущения в горле, и кашель. Общие симптомы — недомогание, слабость, ломота в мышцах. Но в отличие от обычных ОРВИ для новой коронавирусной инфекции характерна более высокая частота возникновения одышки. Она может появляться уже через несколько дней от начала заболевания. Такая одышка связана с поражением легочной ткани, развитием вирусной пневмонии. Еще одно отличие — быстрое прогрессирование заболевания. Когда при появлении первых симптомов, достаточно безобидных, уже через 1-3 дня может появляться одышка и состояние больного может ухудшаться. И еще через несколько дней может развиться пневмония, иногда требующая срочной госпитализации. И в этом главное отличие коронавирусной инфекции, которая требует очень пристального наблюдения за пациентом, чтобы не пропустить это начинающееся ухудшение», — Светлана Чикина, к.м.н., ассистент кафедры пульмонологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова.
Простуда. Что важно знать о ней?
Обычными симптомами являются ринорея (насморк), чиханье, фарингит (воспаление горла). Вирусная инфекция, которую мы называем «простудой», часто может лечиться без участия лекарств с помощью покоя, приема большого количества жидкости и некоторых безрецептурных препаратов для купирования отдельных симптомов. Пока не существует лекарственных препаратов, эффективных по отношению к возбудителям простудных заболеваний.
«Помогает» развитию простуды курение, в том числе в присутствии детей, так как оно парализует реснитчатые клетки (мерцательный эпителий), которые обеспечивают чистоту дыхательных путей. Простудные заболевания могут распространяться через руки, а не только через воздух. Для предотвращения распространения вирусов не касайтесь руками глаз, рта и носа, почаще мойте руки когда вы больны или находитесь в контакте с больным человеком.
Некоторые другие заболевания схожи по симптоматике с простудой, но требуют незамедлительного медицинского вмешательства и приема специальных лекарств. Если у вас сильный жар (температура выше 38,0 оС), сопровождаемый ознобом и кашель с отхаркиванием густой слизи, или если кашель и глубокое дыхание вызывают острую боль в груди, то возможно, что у вас пневмония. Следует срочно обратиться к врачу для установления диагноза и начала соответствующего лечения.
Самый безопасный, самый лучший и самый дешевый способ лечения простуды — это вообще почти ничего не делать и предоставить заболеванию пройти самостоятельно. При необходимости принимайте препараты для купирования отдельных симптомов.
Как лечить простуду
Немедикаментозная терапия
Лучший способ лечить простуду без помощи лекарственных препаратов — это обильное питье, по крайней мере, от 8 до 10 стаканов безалкогольных напитков (желательно теплых или горячих), покой и отказ от курения. Единственные средства, которые могут каким-либо образом пытаться противостоять вирусам это интерфероны (эффективны при применении в первый — второйдень болезни,— далее бесполезен) и КИП (Комплексный иммуноглобулиновый препарат) — эффективен при одновременном приеме с пищей в течении первых 3 — 5 дней болезни.
При ринорее (если из носа течет ручьем) не надо использовать лекарства, а лучше потерпеть, так как при ринорее происходит дренаж слизи, изгоняющей инфекцию из организма, поэтому не следует принимать никакие препараты. Однако, если ринорея длится более недели, то обратитесь к врачу.
По этой же причине не надо лечить продуктивный кашель (когда при кашле что-то выводится наружу).
Если симптомы не удается купировать с помощью указанных мер, и эти симптомы мешают нормальной жизнедеятельности, то рекомендуются следующие наиболее безопасные и эффективные средства.
Если ваш нос заложен, особенно, если вы не можете дышать свободно, то используйте капли или спрей для носа, содержащие гидрохлорид оксиметазолина (например, АФРИН), гидрохлорид ксилометазолина (например, НАЗАЛЬНЫЙ СПРЕЙ ОТРИВИН) или гидрохлорид фенилэфрина (например, капли или спрей для носа НЕО-СИНЕФРИН). Но не пользуйтесь ими более трех дней.
При «застое в носу» не стоит использовать какие-либо противозастойные средства, принимаемые перорально (таблетки, сиропы). Эти лекарства могут повысить частоту сердечных сокращений и артериальное давление. Кроме того, они действуют возбуждающе и ухудшают поцесс засыпания. При использовании спрея или капель для носа в течение 1 — 3 дней (не более) в ваш организм попадает в 25 раз меньше препарата и притом попадает в нос, то есть туда, где он нужен, а не распределяется по всему организму как это имеет место при пероральном приеме лекарства.
При жаре, головных болях и болях в теле применяйте, если необходимо, аспирин или парацетамол (у детей предпочтительнее парацетамол).
Кашель — необходимое зло
Легкие постоянно самоочищаются для обеспечения эффективного дыхания. В норме слизь выстилает стенки легких и защищает их от инородных частиц (дым, пыль, вирусы). Реснички мерцательного эпителия выталкивают слизь с прилипшими частицами из легких. Кашель же способствует более быстрому удалению нежелательных субстанций из легких.
Кашель приносит пользу пока удаляет нежелательные субстанции, например, мокроту (слизь) из дыхательных путей и легких. Такой кашель называется продуктивным и часто возникает при простуде, бронхите и пневмонии. С другой стороны, сухой, отрывистый (непродуктивный) кашель может быть раздражающим и препятствовать сну. Кашель может быть также одним из сипмптомов хронического заболевания как, например, астма или может вызываться сигаретным дымом.
Продуктивный кашель — это частью процесса выздоровления от простуды и гриппа. Необходимо сделать все возможное, чтобы удалить нежелательный материал из легких путем «высвобождения» мокроты. Это и является целью отхаркивающего средства, которое разжижает выделения настолько, что они легче удалятются при кашле (отхаркивании). Лучшим отхаркивающим средством является вода, особенно в теплых жидкостях, например, суп, который разжижает мокроту и способствует увлажнению дыхательных путей. Влажная среда также способствует этому. Следует пить много жидкости и по возможности увлажнить воздух в доме с помощью увлажнителя или испарением воды с помощью испарителя. Зимой можно просто положить на радиатор поддон с водой. Врачи старой школы рекомендуют, с этой же целью, применять ферменты (мезим, панзинорм, фестал) из -за содержащегося в них пепсина. Даже если это чем либо неверно с современной научной точки зрения, относительно кашля, то прием ферментов при простуде все равно полезен, так как ускоряет восстановление организма, а точнее поджелудочной железы, которая страдает при любой простуде (так называемый реактивный панкреатит).
Непродуктивный кашель, сухой кашель, не выводящий мокроту, может лечиться с помощью противокашлевых лекарственных препаратов. При кашле, который мешает вашему нормальному сну или сильно ослабляет организм, также можно воспользоваться одним из этих средств. Следует пользоваться однокомпонентыми противокашлевыми препаратами. При лечении кашля рекомендуются также покой и большое количество жидкостей. Кодеин, присутствующий в составе многих назначаемых врачами противокашлевых препаратов, не рекомендуется принимать при кашле. Кодеин вызывает привыкание и может способствовать появлению запора.
При кашле, если мокрота (слизь) становится зеленоватой, желтой или приобретает дурной запах, если кашель сопровождается сильным жаром, длящимся несколько дней, или, если кашель или глубокое дыхание вызывает острую боль в груди, или развивается одышка — необходима консультация с врачом. Любой из данных симптомов может указывать на пневмонию. При кашле с кровью необходимо срочно обратиться к врачу.
Жар, головная боль и мышечные боли Обычная простуда иногда сопровождается жаром, головной болью и мышечной болью. Эти симптомы лучше всего купировать без приема лекарственых препаратов, с помощью покоя и потребления жидкости или же с помощью аспирина, или парацетамола.
Не рекомендуется давать аспирин от жара больному моложе 40 лет: у него может оказаться грипп, а не простуда. Люди, принимающие аспирин при гриппе (или ветрянке), подвергаются повышенному риску развития синдрома Рейе. Это довольно редкое, но чреватое летальным исходом заболевание, жертвы которого, если выживают, то остаются инвалидами на всю жизнь. Обратитесь к врачу, если температура тела поднимается выше 39,4 оС, или, если жар с температурой выше 38 оС длится более четырех дней. В этих случаях у больного, по всй видимости, не простудное заболевание.
Обращайтесь за медицинской помощью в следующих случаях:
- Жар с температурой выше 38,3 оС, сопровождающийся ознобом и кашлем с отхаркиванием густой слизи (особенно, зеленоватого цвета или с дурным запахом)
- Острая боль в груди при глубоком вдохе
- Симптомы, напоминающие простудные, которые не улучшаются в течение семи дней
- Жар с температурой выше 39,4 0С
- Кровохаркание
- Боль в горле с одним из следующих признаков:
- Гной (желтовато-белые пятна) на миндалинах или в горле
- Жар с температурой выше 38,3 0С
- Увеличенные или болезненные на ощупь лимфоузлы на передней части шеи
- Контакт с больным, у которого отмечен документированный случай ангины или дифтерии
- Сыпь, которая появляется в процессе фарингита или после него
- Наличие в анамнезе ревматической лихорадки, ревматизма сердечно-сосудистой системы, заболевания почек, хронического легочного заболевания как, например, эмфизема или хронический бронхит.
Отчего бывает «затяжной» кашель
Иногда вышеизложенные рецепты «дают сбой» — кашель, недомогание продолжается через 2 и более недели от начала ОРЗ (простуды). Если такое случается — надо делать анализы и вызывать врача.
В подавляющем большинстве случаев это «нападение» новой инфекции на ослабленный простудой организм. Эти инфекции зовут по разному и борются с ними по разному. Чаще всего «нападает» микоплазма, на втором месте стоят случаи «агрессии» пневмоцисты. Иногда микоплазма и пневмоциста объединяются и доводят пациента до постоянной температуры 37–38 градусов, сильной потливости, плохого сна (кашель не дает уснуть, будит), слабости (астении).
Реже затяжной кашель вызывается грибами (кандида) или хламидиями (чаще легочными). Еще одной причиной такого кашля может стать туберкулез. У грудных детей подобные явления могут возникнуть из-за цитомегаловируса.
Любая из этих инфекций, в случае неправильной диагностики и лечения может сильно ухудшить качество жизни. Чаще всего возникает бронхит, но может развиться и воспаление легких. В США 40% бронхитов у детей — микоплазменные. Основной настораживающий симптом — длительно (более 2 недель) не проходящий кашель. Иногда микоплазма, пневмоциста, хламидии и цитомегаловирус «пристают» к детям с бронхиальной астмой, астматическим бронхитом — приступы становятся чаще. После диагностики и лечения этих инфекций, дети надолго забывают о бронхиальной астме.
Устойчивость этих микроорганизмов во внешней среде невелика — они быстро гибнут, поэтому основной способ заражения — тесный бытовой контакт. Люди могут заразиться микоплазмозом или пневмоцистозом (реже хламидиозом) в любом «тесном» коллективе — на работе, в институте, в детском саду, в школе, во дворе, в постоянных гостях, от постоянно подкашливающих близких.
«Кандидозный» кашель возникает обычно, как последствие неумеренного или неправильного приема антибактериальных препаратов, таких как бисептол, бактрим, септрим, ампициллин, ампиокс и др.
При современной экономической и, следовательно, социальной обстановке туберкулез, как «болезнь бедных», может застигнуть Вас и в общественном транспорте, и в магазине, и на вокзале. Успокаивает только то, что хотя «заразных» людей и много, но заразиться при непродолжительном контакте довольно трудно. Диагностику туберкулеза лучше начинать у поликлинического фтизиатра или в тубдиспансере по месту жительства. В сложных случаях, или при нежелании идти в диспансер, можно воспользоваться возможностями платной диагностики — определения бактерий методом ПЦР или выявления уровня антител к микобактерии туберкулеза.
Диагностика микоплазмоза, пневмоцистоза, хламидиоза, кандидоза и цитомегаловируса достаточно сложна — признаков, характерных только для «одного» заболевания нет, а сами микробы настолько малы, что их невозможно обнаружить при обычной микроскопии. Микоплазмоз, пневмоцистоз, хламидиоз, кандидоз и цитомегаловирусная инфекция (ЦМВи) обнаруживаются либо при мазках, исследуемых методами ДНК-диагностики, например полимеразно-цепной реакцией (ПЦР), или методом иммунофлуоресценции (который, менее надежен), либо по исследованию крови из вены на наличие антител к этим возбудителям.
«Домашних» средств от этих заболеваний нет, но современные антибактериальные препараты высокоэффективны — излечиваемость достигает 95%. Меры профилактики. Без изучения иммунного статуса в холодное время года можно пропить 2–3 курса растительных адаптогенов – жень-шеня, элеутерококка. Препараты принимаются утром и днем, а вечером для снятия дневного напряжения и улучшения сна, нужны успокаивающие отвары трав – валерьянка, пустырник.
Чтобы не заболеть во время эпидемии вирусных заболеваний, кроме витаминов и адаптогенов хорошо принимать гомеопатические лекарственные средства Грипхель, Антигриппин, Инфлюцид. Прививка против гриппа, которая делается каждый год, защитит Вас от этого заболевания. Вакцинацию противогриппозной вакциной нужно делать до начала эпидемии гриппа, чтобы иммунитет успел выработаться. Делать прививку от гриппа в разгар эпидемии, или когда человек уже заболел не имеет смысла, так как прививка не защитит от заболевания. Для людей, которые часто болеют отитами, ангинами, бронхитами, существуют препараты, защищающие от стафилококков, стрептококков, гемофильной палочки, клебсиеллы. Это Рибомунил, Бронхомунал. Подбор схемы профилактики лучше доверить врачу.
Если в семье кто-то заболел, остальным надо принимать профилактические меры. Хорошо бы разложить в квартире мелко нарезанный или давленный чеснок на блюдечках. Можно его положить и в предварительно ошпаренный заварочный чайник и подышать через носик. Попить «Тонзилгон» или «Антисептин».
Ингаляции противовоспалительных трав — зверобоя, шалфея, эвкалипта или ингаляции прополиса,— то же могут увеличить защитные силы организма. В качестве ингалятора можно использовать обычный заварной чайник — заваривать траву кипятком и вдыхать через носик. Можно использовать готовые препараты — масла, растворы и настойки — эвкалипта, прополиса, пихтового масла, «Эвкабал», «Доктор МОМ», «Бронхикум». Самый удобный ингалятор — российский ультразвуковой «Муссон».
В качестве профилактики ослабления иммунитета можно использовать поливитаминные препараты (Муль-Титабс, Юникап, Центрум и другие). Хорошим общеукрепляющим действием обладают дрожжевые препараты (дрожжевой экстракт «Фаворит», пангамин и др.). Поливитаминные и дрожжевые препараты особенно нужны осенью и весной, когда происходит естественное ослабление иммунитета. www.lormed.ru
Какие осложнения может дать простуда
При простуде важно начать лечение как можно раньше — это облегчит течение болезни и снизит риск осложнений:
- острый бронхит;
- болезни ЛОР-органов (гайморит, отит, фронтит, синусит).
- острая дыхательная недостаточность
- пневмония;
- инфекционно-токсический шок;
- инфекционно-токсическая энцефалопатия;
- отек головного мозга;
- отек легких;
- респираторный токсикоз;
- острая иммуносупрессия;
- декомпенсация хронических заболеваний (бронхиальная астма, ХОБЛ, сердечная или почечная недостаточность);
- неврологические заболевания (менингит, радикулит, неврит).
Видео 1. COVID-19 и ОРВИ: сходства и различия. Источник: YouTube-канал «Росздравнадзор»
Диагностика
Чаще всего врач-терапевт ставит диагноз на основе внешнего осмотра пациента, перкуссии и аускультации (прослушивания) легких. Осмотр дополняют клинический и биохимический анализ крови, рентген органов грудной клетки.
Выявить вирус можно только одним из лабораторных методов. Быстрее всего получить результат позволяют иммуноферментный анализ и иммунофлюоресцентный метод. Выявить антигены вирусов и антитела к ним в периферической крови можно за 3-5 часов. Самым современным и точным методом считается полимеразная цепная реакция. Для диагностики берут кровь, слюну или мокроту пациента.
Используют также следующие лабораторные методы:
- определение антител к нейраминидазе;
- реакция связывания комплимента;
- реакция торможения гемагглютинации;
- реакция непрямой гемагглютинации.
Возможно проведение пульсоксиметрии, спирометрии, ЭКГ.
8 правил поведения при простуде
1. Больного изолируют в отдельном помещений. Если такой возможности нет, используют ширму, расположенную минимум в 1 метре от местонахождения других людей.
2. Комнату как можно чаще проветривают, моют и дезинфицируют с применением бытовых, дезинфицирующих средств.
3. Посуду больного кипятят, обрабатывают дезинфицирующим средством в отдельной емкости.
4. Белье, носовые платки обязательно подвергают кипячению.
5. Любой контакт с больным потенциально опасен, поэтому обязательно мытье рук.
6. Обязательно применение масок при входе в помещение, где находится больной.
7. Прикасаться к любым предметам обихода в комнате пациента нужно руками в защитных перчатках.
8. По возможности нужно проводить обеззараживание помещения с помощью ультрафиолетовой лампы.
Руки при простуде нужно мыть как можно чаще. Фото: alexraths / Depositphotos
Чем вылечить ОРЗ у взрослых
Лечить простуду можно различными средствами. Но не стоит забывать про иммунитет. Для активации местного иммунитета может применяться препарат ИРС ®19, содержащий в составе бактериальные лизаты5.
ИРС®19 многие годы применяется в лечении простуды, ОРВИ или ОРЗ. Лизаты бактерий активизируют местный иммунитет, тем самым происходит подавление микроорганизмов на слизистых оболочках дыхательной системы. Новым вирусам и бактериям становится тяжелее проникнуть в организм. Сроки лечения простудных заболеваний при употреблении ИРС®19 сокращаются4.
Лечение простуды
Пациенты с заболеванием легкой и средней тяжести лечатся амбулаторно (дома). Тяжелые клинические случаи чаще всего требуют госпитализации. Лечение включает в себя, в основном, медикаментозную терапию.
Этиотропные (противовирусные) препараты назначают с учетом циркулирующего в данный момент штамма вируса, возраста и состояния пациента. В программу лечения могут входить лекарства для снятия воспаления. Для снятия симптомов интоксикации назначают антиоксиданты. При сильной лихорадке (выше 38,5°С) — жаропонижающие лекарства. В основном, это нестероидные противовоспалительные препараты. При развитии осложнений, вызванных бактериями, назначают антибактериальные средства.
Простуда у беременных: что можно, а что опасно
| Можно | Опасно |
|
|
Видео 2. Лечение гриппа, ОРВИ и простуды: простые советы. Источник: YouTube-канал «Доктор Евдокименко»
Лекарства от простуды и профилактика
При подборе препаратов от ОРВИ врач обязательно учитывает все показания и противопоказания, лекарственное взаимодействие, фармакологическое воздействие и возрастные ограничения – очень часто препаратом, который идеально подходит взрослым, не рекомендуется лечить ребенка.
Подбирая в аптеке препарат при наличии симптомов простуды, не стоит ориентироваться только на стоимость лекарств. Очень часто недорогие препараты отличаются хорошим составом, помогают и приносят пользу, тогда как неоправданно дорогие лекарства могут быть направлены только на борьбу с определенными штаммами вирусов, т.е. быть селективными.ii
Профилактика
Вакцинация — одно из наиболее эффективных профилактических средств против заражения вирусами. Также нужно придерживаться рекомендаций Минздрава:
- Вести здоровый образ жизни: полноценно спать, проводить время на свежем воздухе, активно отдыхать, придерживаться сбалансированного питания.
- Избегать контактов ближе 1 метра с больными.
- В людных местах использовать одноразовые маски со сменой каждые 2-3 часа и избегать касаться руками различных поверхностей.
- Регулярно проветривать помещения общего пользования.
- Чаще мыть руки с мылом.
- Использовать одноразовые носовые платки.
- Не касаться грязными руками глаз, носа, рта.
- Регулярно промывать носовые ходы солевыми растворами.
Профилактика простуды у взрослых
Предупредить легче, чем лечить — это выражение особенно актуально для простудных заболеваний. Выйти из списка часто болеющих людей возможно. Для этого необходимо держать иммунитет в тонусе, и тогда можно будет спокойно улыбаться каждому кашляющему встречному.
Для профилактики простудных заболеваний стоит соблюдать неизменные терапевтические рекомендации:
- Укреплять иммунитет посредством физических упражнений и закаливания;
- Держать в норме свой вес;
- Всегда соблюдать гигиену: мытье рук после улицы никто не отменял;
- Как можно чаще проветривать помещения и поддерживать комфортную, слегка прохладную температуру.
Дополнительным средством в поддержании иммунитета и защите от простудных заболеваний может стать лекарство — назальный спрей ИРС®19. Бактериальные лизаты, входящие в его состав, стимулируют иммунитет на противодействие респираторным инфекциям3,5.
Источники
- Еганян Г.А., Гроппа Л.Г., Фазылов В.Х., Ситников И.Г. Лечение ОРВИ и гриппа в рутинной клинической практике // Медицинские новости. – 2015. – №2. – С. 60–61.
- Коровина Н.А., Заплатников А.Л., Захарова И.Н. Принципы лечения острых респираторных вирусных инфекций и гриппа у детей в амбулаторных условиях // Педиатрия. Consilium medicum. — 2010. — №3. — С. 40-46.
- Купченко А.Н., Понежева Ж.Б. Современные принципы диагностики и лечения ОРВИ // Архив внутренней медицины. — 2021. — №1. — С. 6-12.
- Львов Н.И., Лихопоенко В.П. Острые респираторные заболевания. Руководство по инфекционным болезням. — СПб.: Фолиант, 2011.
- Прохорович Е.А. Острые респираторные вирусные заболевания // Земский врач. — 2010. —№1. — С. 39-43
Как и когда следует снижать температуру
Вступая в борьбу с лихорадкой, следует разделить пациентов на 2 категории:
- те, для кого повышение температуры представляет опасность для жизни и здоровья;
- все остальные больные.
Лечение гриппа чаще начинается в амбулаторных условиях: человек приходит на прием или вызывает врача на дом. Осмотр специалиста позволяет оценить тяжесть состояния больного и возможность дальнейшего прогрессирования болезни. Если терапевт (или педиатр) решает, что пациент лечится дома, он объясняет, на что стоит обращать внимания, как часто следует измерять температуру и какие препараты, немедикаментозные средства можно использовать для ее снижения. При подозрении на тяжелое состояние, молниеносно развивающееся ухудшение здоровья врач предложит госпитализацию в инфекционное отделение.
Препараты для снижения температуры
Согласно протоколу ведения пациента с гриппом, лекарства для борьбы с температурой назначаются вместе с противовирусными средствами. Подбор препарата зависит от возраста, индивидуальных особенностей.
Для взрослых пациентов в первую очередь рекомендованы:
- ацетилсалициловая кислота;
- ибупрофен;
- напроксен.
При их недостаточной эффективности, нарастании неврологической симптоматики (сильные головные боли, головокружение), нарушениях работы сердечно-сосудистой системы подключают второй препарат с жаропонижающим эффектом – парацетамол или анальгин. Вопросы о кратности приема, суточной дозировке необходимо обсудить с врачом. Он объяснит, можно и нужно ли сбивать температуру при гриппе (или ОРВИ) до 36 °C. Соматически здоровым взрослым пациентам рекомендован прием препаратов при гипертермии выше 38,5 °C.
Беременные женщины получают лечение только под контролем врача. Следует немедленно обратиться к специалисту при таких симптомах, как:
- плохая переносимость лихорадки;
- колебания артериального давления;
- боли в животе, повышение тонуса матки;
- прекращение или усиление шевелений плода.
Состояние детей следует оценивать более внимательно, так как они могут хуже переносить лихорадку, даже при отсутствии явных неврологических проблем у них чаще возникают эпизоды нарушения сознания, судорожный синдром. Кроме того, соотношение площади тела к массе у детей больше, чем у взрослых: на фоне высокой температуры раньше начинается обезвоживание. Еще одним критерием применения жаропонижающих средств в педиатрической практике считают снижение или прекращение потоотделения у малыша на фоне лихорадки.
При подозрении на присоединение бактериальной инфекции врач назначит антибиотик. Самостоятельно «проводить профилактику» не следует.
Немедикаментозные средства при повышении температуры
Справляться с гипертермией помогают и физические средства. К ним относят: питьевой, температурный режим. Вот основные правила:
- Температура воздуха в помещении не должна превышать 22 °C, комнату следует регулярно проветривать. Для борьбы с сухостью применяют распрыскивание воды в воздухе, увлажнители.
- Больного не следует кутать, при снижении температуры и обильном потоотделении одежду меняют.
- При высокой лихорадке допустимо обтирание полотенцем, смоченном в теплой воде. Для детей советуют теплый душ. Влага испаряется с кожи и снижает температуру. Применение водки, уксуса, растирание сухим полотенцем недопустимы.
- Пациент с гриппом теряет много жидкости, что приводит к усилению интоксикации и ухудшению состояния. Для выведения продуктов распада важно пить не менее 2 литров/сутки. Необходимо отдавать предпочтение простой воде, морсу, компоту.
Повышение температуры при гриппе помогает организму локализовать и уничтожить вирус. При сильной лихорадке, плохой переносимости состояния пациент нуждается в назначении медикаментозной терапии. Следует немедленно обратиться к врачу, если даже на фоне лечения состояние продолжает ухудшаться.