Это заболевание, вызываемое 25 видами бактерий, ещё называют лучистым грибком. Болезнь принадлежит к числу хронических воспалительных процессов, наблюдаемых у человека и у животных. Многие люди, заметив у себя гнойнички, даже не подозревают, что стали жертвой смертельно опасных бактерий.
СТОИМОСТЬ НЕКОТОРЫХ УСЛУГ ГИНЕКОЛОГА В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
| Цена приема дерматолога | 1000 руб. |
| Расширенная кольпоскопия | 1300 руб. |
| УЗИ малого таза (все органы) | 1300 руб. |
| Звоните бесплатно: 8-800-707-1560 *Клиника имеет лицензию на оказание этих услуг | |
Эпидемиология заболевания
Актиномикоз распространен повсеместно. Им болеют как люди, так и сельскохозяйственные животные. Мужчины болеют в 2 раза чаще женщин. Дети болеют редко. Случаев передачи инфекции от больного человека или животного не зарегистрировано.
Резервуар и источник инфекции
Актиномицеты имеют широкое распространение. Их обнаруживают в воде, почве, соломе, сене и сухой траве и на хлебных злаках. Лучистые грибы в качестве сапрофитов обитают в ротовой полости человека, кариозных полостях, на поверхности миндалин, слизистой бронхов и пищеварительной системы, в том числе прямой кишки.
Механизм заражения
- При экзогенном инфицировании актиномицеты проникают в организм человека контактно-бытовым, воздушно-капельным и воздушно-пылевым путями через слизистые оболочки, травмированные участки кожи с пылью, землей или частями растений. Способствуют развитию заболевания также аллергические и парааллергические реакции, сопутствующие заболевания, повреждения кожи и слизистых оболочек травматического происхождения, угревая болезнь, сикоз, гнойный гидраденит и др.
- Но чаще всего актиномикоз развивается в результате самозаражения или путем метастазирования, когда сапрофитная инфекция ротовой полости, желудочно-кишечного тракта и дыхательных путей при ослаблении иммунитета приобретает патогенные свойства.
- Способствуют развитию заболевания частые ОРЗ и сопутствующие заболевания, приводящие к развитию иммунодефицита, аллергические и парааллергические реакции, беременность, оперативные вмешательства, анатомические аномалии, травмы, ушибы и ранения, угревая болезнь, сикоз, гнойный гидраденит и др.
Рис. 2. Скопления актиномицетов в тканях.
Как заражаются актиномикозом
Лучистый грибок весьма распространен в природе: он есть в воде, воздухе и земле. Основные рассадники инфекции — гниющая солома, сено и навоз. Споры грибка проникают в пахотную землю, отсюда в растущие зерновые. Наиболее частое заражение человека и животного наступает через хлебные злаки.
Споры проникают через кожу или же при проглатывании в слизистую полости рта, глотки, пищевода или кишечника. Также легко поражаются дыхательные пути. Передатчики инфекции помимо соломы и сена, молоко, мука, земля и т.д.
Заразиться от больного животного тоже можно, но такие случаи — редкость. Среди домашних животных актиномикозом чаще всего заболевает рогатый скот, лошади, свиньи, козы, возможно заражение собак и кошек.
Что важно, инфекция может проникать через неповрежденную кожу.
У людей актиномикоз наблюдается преимущественно у жителей сельской местности, причем у мужчин чаще, чем у женщин. Основной возраст пациентов 20-40 лет, хотя болеют и дети. Дерматологи отмечают, что частая причина заражения актиномикозом — привычка жевать сорванные в поле хлебные колосья. Элементы колоса неоднократно находили в актиномикотических очагах.
Инкубационный период неодинаков, в одних случаях он длится лишь несколько недель, в других – несколько лет.
Актиномицеты: морфология
Причиной актиминомикоза являются микроорганизмы рода Actinomyces. Ранее возбудители расценивались, как грибы, в настоящее время — как бактерии. Заболевание, которое они вызывают, называется псевдомикоз. Существует несколько видов актиномицетов, патогенных для человека и животных: А. вovis (типовой вид), А. israelii (самый частый возбудитель псевдомикоза у человека), А. odontolyticus, А. naeslundii, A. viscosus и др.
- Аэробные актиномицеты: обитают в почве, встречаются в воде, воздухе и на злаках.
- Анаэробные актиномицеты: являются сапрофитами. Они обитают на слизистых оболочках человека и животных. Обладают наибольшей патогенностью.
Рис. 3. Нити мицелия актиномицетов (фото слева) и скопления Actinomyces Israelii в тканях (фото справа).
Морфологические признаки патогенных актиномицетов
Рост возбудителей, расположенных в тканях гранулем и эксудатах, сопровождается образованием переплетающихся нитей мицелия — друз, по периферии которые располагаются радиарно (в виде лучей) и имеют булавовидные утолщения на концах.
Эти образования в патологическом материале имеют вид мелких зерен (комочков) желтоватого или серого цвета размером от 20 до 250 мкм (зависит от возраста колоний).
- При микроскопии в центре друз обнаруживается скопление нитей мицелия актиномицетов, а по периферии — колбовидные вздутия.
- При окраске гистологического материала гематоксилином и эозином центальная часть окрашивается в синий цвет, а колбовидные утолщения — в розовый. Иногда встречаются друзы без колбовидных утолщений по периферии. В ряде случаев друзы не образуются.
Актиномицеты занимают промежуточное место между бактериями и грибами. Они имеют клеточную стенку, как у грамоположительных бактерий, но, в отличие от них в ее составе присутствуют сахара. Не содержат хитин или целлюлозу, неспособны к фотосинтезу, не имеют жгутиков, не образуют спор, образуют примитивный мицелий, некислотоустойчивые.
Рис. 4. Вид друз патогенных актиномицетов.
Рис. 5. На фото плотноупакованные нити мицелия патогенных актиномицетов.
Культуральные признаки возбудителей
Для своего роста актиномицеты нуждаются в анаэробных условиях (без доступа кислорода). Хорошо растут на белковых средах. При росте на плотных питательных средах к концу первых суток образуют прозрачные микроколонии, через 7 — 14 суток — бугристые колонии, вросшие в питательную среду, по внешнему виду напоминающие коренные зубы.
Рис. 6. Колонии актиномицетов на шоколадном агаре.
Устойчивость и чувствительность возбудителей
Актиномицеты проявляют устойчивость к высушиванию, при низких температурах сохраняются 1 — 2 года.
Возбудители чувствительны к высокой температуре 70 — 800 С погибают в течение 5 минут. В течение 5 — 7 минут погибают при воздействии 3% раствора формалина. Чувствительны к антибактериальным препаратам: бензилпенициллину, стрептомицину, левомицетину, тетрациклину, эритромицину и др.
Рис. 7. Вид колоний Actinomyces Israelii — самого частого возбудителя псевдомикоза у человека.
Как происходит заражение и каковы симптомы болезни?
Если грибок попал через ранку на коже, в ее ткани развивается инфильтрат, имеющий доскообразную плотность. Первоначальный синюшный оттенок сменяется ярко-красным. У больного наблюдается симптом флюктуации: в центре пораженного места размягченная ткань, процесс некроза направлен к краям. Гранулема представляет собой скопление грибковых колоний (друз).
Инфильтрат может разрастаться в виде свищей, избрав для этого путь через подкожно-жировую клетчатку. Кровеносные сосуды подвергаются колоссальным нагрузкам в момент, когда расплавляются гранулемы. Недуг способен трансформироваться в генерализованную форму, когда стенки сосудов разрушаются, и содержимое свищей попадает в кровь.
К грибковой инфекции может присоединиться бактериальная, что чревато образованием абсцессов и/или флегмона.
У больного проявляются симптомы:
- Высокая температура тела.
- Чрезмерное потоотделение ночью.
- Бледнеет поверхность кожи. Серый цвет появляется при абсцессах и плеврите.
- Одышка.
- Акроцианоз, вызванный гипоксией тканей, в связи с ограничением дыхательной поверхности легких.
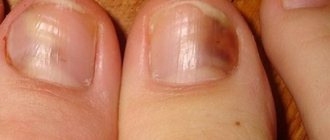
- Ногтевая пластинка становится выпуклой (симптом «часовых стрелок»).
- Кончики пальцев утолщаются («барабанные палочки»).
- Появление свищевых ходов.
- Истощение организма.
Если наблюдается чрезмерная слабость, очаги болезни выходят наружу в виде свищей, поражаются другие органы, эти признаки свидетельствуют о переходе недуга в хроническую форму.
Тяжелая форма актиномикоза сопровождается метастазами, распространяющимися в другие органы. Иногда больному остается прожить всего 1-2 года и ему грозит летальный исход. Некоторые пациенты проживают до 5 лет.
Полное излечение вероятно лишь при легкой степени тяжести.
Рассматриваемый вид недуга у детей чаще всего проявляется на миндалинах, причем в возрасте, когда уже выросли постоянные зубы. Именно зубной налет содержит в себе лучистый грибок.
Еще встречается актиномикоз костей, но им страдают только взрослые пациенты.
Как развивается заболевание
Актиномицеты являются сапрофитами. Они входят в состав нормальной микрофлоры кожи и слизистых оболочек человека и животных. Некоторые штаммы возбудителей при определенных условиях приобретают патогенные свойства и способны вызывать заболевание (эндогенный путь). В ряде случаев актиномицеты проникают в организм через поврежденные участки кожи и слизистых оболочек (экзогенный путь).
При внедрении возбудителей в мягких тканях образуются инфекционные гранулемы, в которых обнаруживаются скопления мицелия лучистых грибов — друзы. Со временем в результате инфицирования стафилококками (чаще всего) в грануляциях развиваются абсцессы, при прорыве которых образуются свищи. Далее возбудители, благодаря выработке ферментов агрессии, распространяются по подкожной клетчатке, с током крови и по лимфатическим сосудам в ткани с пониженным содержанием кислорода.
В результате инфицирования в организме больного развивается специфическая сенсибилизация и аллергическая перестройка, что приводит к образованию антител.
Рис. 8. При внедрении актиномицетов в мягких тканях образуется инфекционная гранулема (фото слева), где обнаруживаются скопления мицелия лучистых грибов — друзы (фото справа).
Классификация заболевания
Грибковая патология может принимать различные формы клинической картины в зависимости от локализации:
- Челюстно-лицевая.
- Поражение грибком миндалин.
- Легких.
- Абдоминальный.
- Мочеполовой системы.
- Костей и суставов.
- Патологическое воздействие актиномицеты на кожу.
Если на слизистой рта имеются травмы, это служит активной миграции сапрофитных лучистых грибов – развивается челюстно-лицевое поражение. Развитие инфекции происходит по тому же принципу, что и в других местах: красно-синюшная гранулема в виде плоского диска перерождается в свищ. Обычно гранулема размещается в углу нижней челюсти. Воспалительный процесс набирает активности постепенно. Пациент испытывает дискомфорт, он ощущает во рту боль и присутствие чего-то чужеродного. Температура тела почти не меняется, иногда немного повышается. Актиномицеты могут поразить челюстную надкостницу, пространство между мышцами. Процесс поражения может проникнуть в кожу шеи и лица. Нередко возникает спазм жевательных мускул, если они задеты поражением.
На фото челюстно-лицевой актиномикоз:
Челюстно-лицевой актиномикоз
При активизации инфицирования в миндалинах возникает тонзиллит, который принимает хроническую форму.
При торокальном недуге у пациента появляется мокрый кашель. Если в составе мокрот наблюдается кровь, значит, расплавление ткани легкого достигло стадии повреждения сосудов. Такое состояние больного сопровождается влажными единичными хрипами. Когда тип дыхания амфорический, это говорит о появлении полости в легких.
Звуки дыхания в самом начале поражения несколько притупленные. Тимпатический оттенок сигнализирует о формировании полостей. Когда врач пальпирует грудную клетку, и при этом наблюдается нарастание дрожания голоса, значит, в легких возникли инфильтраты.
Следствием роста гранулемы, который направлен от середины легкого до краев, является образование спаек между листками плевры.
Болевой синдром появляется в момент, когда воспаление затрагивает листки плевры. Если пациент ляжет, повернувшись на больную сторону, он тем самым, фиксирует тело, боль немного утихает.
Если вовремя не начать лечение легких, не исключен летальный исход.
Абдоминальная форма — поражение области аппендикса. Нередко подвергается патологии не только отросток, но и илеоцекальная область. Человеку ставится предварительный диагноз: аппендицит или непроходимость кишечника. Актиномицеты попадают через кровь в толстый кишечник, желудок или через разросшуюся гранулему. Иногда вовлекается и стенка брюшины. Метастазы прорастают в позвоночник, печень, почки. Возникает парапроктит, если свищевые ходы достигают перианальной области и открываются в просвет кишечника. Такая форма заболевания также относится к смертельно опасной при отсутствии медицинской помощи.
Актиномикоз мочеполовой системы выступает в роли вторичного инфицирования, спровоцированного активностью первичного очага.
Кости и суставы подвергаются активности лучистого грибка, когда гранулема из соседних органов прорастает или заносится с кровью в костную ткань. У больного диагностируется остеомиелит, сопровождающийся возникновением костных секвестров. Достаточно долгий период времени пациент не теряет подвижности суставов. Отличительной особенностью является синюшный оттенок окантовки свища.
Поражение кожи актиномицетами происходит в результате генерализации воспалительного процесса. Симптомы становятся очевидными, когда гранулема проникает в подкожно-жировую клетчатку.
Мадурская стопа – разновидность кожной патологии, чаще всего встречается в тропиках. На стопе появляются узелки размером с горошину, кожа становится фиолетово-багровой. К первичным узелкам присоединяются новые, стопа отекает, ее форма искажается. Следующая стадия характерна образованием свищевых ходов, наполненных сукровицей и гноем. Открываются свищи со всех сторон стопы, что приводит к деформации пальцев, которые направленны вверх. При самой тяжелой стадии в воспалительный процесс вовлекаются даже мышцы голени и сухожилия.
На фото мадурская стопа:
Мадурская стопа
Симптомы актиномикоза
При заболевании поражаются различные органы и ткани, но наиболее часто встречается актиномикоз челюстно-лицевой области и органов брюшной полости. Реже встречается торакальный актиномикоз, поражение полости рта и носа, языка, миндалин, мочеполовых органов, центральной нервной системы, мицетома или мадурская стопа и др.
Заболевание характеризуется разнообразной клинической картиной, что связано с многочисленными локализациями очагов поражения и длительным прогрессирующим течением. Инкубационный период составляет от 2-х недель до нескольких месяцев и даже лет.
- При каждой из форм развивается малоболезненный инфильтрат, который со временем размягчается.
- Несмотря на анатомические барьеры воспаление неуклонно распространяется на окружающие ткани.
- Постепенно происходит абсцедирование (нагноение) и образуются свищи. Свищевые ходы извилистые, заполнены грануляциями и гноем. Устья свищей втягиваются, образуя валикообразные складки. Их цвет становится багрово-синим. Отделяемое из свищей без запаха.
- В выделяющихся гнойных массах обнаруживается большое количество друз возбудителей в виде гранул. Гранулы желтоватой или белой окраски 2 — 3 мм в диаметре.
- Стенка инфильтрата со временем уплотняется, что придает ему характерную деревянистую консистенцию. Свищи постепенно рубцуются.
- Болевой синдром не выражен.
Рис. 9. Множество свищей — характерная особенность актиномикоза.
Лечение грибкового заболевания
Лечебный курс предусматривает прием этиотропных лекарственных средств и хирургическое вмешательство.
При назначении антибиотиков врач обязательно учитывает спектр их воздействия, чтобы уничтожить не только актиномицеты, но и другие бактерии, которые могли проникнуть и поселиться в патогенной флоре. Нередко этот момент бывает очень затруднительным, особенно, когда микрофлора становится антибиотикорезистентной.
В зависимости от локализации колоний, разрабатывается специальная лечебная программа.
Челюстно-лицевая патология лечится антибиотиками пенициллиновой группы с клавулановой кислотой (Флемоклав, Амоксиклав). Первый цикл длится одну неделю, доза содержит 2,4 мг трижды в день. Постепенно дозировка снижается, и второй цикл продлевает лечение еще на 1 неделю. По такому же методу проводят терапию при болезни шеи.
Поражение легких лучистым грибком требует больше времени: от 3-х недель до 1-го месяца. Применяется парентеральный прием препаратов. Если стадия запущена, назначаются комбинации разных антибактериальных средств.
При наличии сопутствующих анаэробных бактерий, понадобятся антибиотические препараты-карбапенемы. В комплексе с остальными медикаментами показаны антигрибковые лекарства: Дифлюкан, Ламизил, Орунгал, Низорал.
При лечении, когда пациент принимает столь радикальные препараты, которыми являются антибиотики, необходима терапия, укрепляющая иммунитет. Из ряда самых эффективных выступает Актинолизат, который повышает качество фагоцитоза (клеточного иммунитета). Этот препарат назначается при любой форме и стадии недуга. Вводится внутримышечно по 3 мл трижды в неделю с равными промежутками.
Антигистамины: Супрастин, Тавегил и Диазолин осуществляют десенсибилизирующую терапию.
Иногда назначают дополнительные лекарства, к примеру, калия йодид, он усиливает этиотропный эффект.
В качестве иммунного стимулятора используют аутогепотерапию, а для купирования воспаления – экстракт Алоэ внутримышечно.
Мази с антигрибковыми и антибиотическими компонентами способствуют ранозаживлению, особенно, после хирургических операций по удалению свищей.
Электрофорез закрепляет полученный эффект от медикаментозного лечения. Рекомендуется также ультразвук: ежедневно, от 12 до 25 сеансов.
На фото актиномикоз, сопровождаемый образованием свища:
Актиномикоз, сопровождаемый образованием свища
Хирургическое лечение осуществляется в отдельных случаях, которые рассматриваются индивидуально для каждого пациента. Если операция оставляет заметные последствия, проводится дермопластика.
При актиномикозе легкого делают резекцию пораженной части дыхательного органа, а также удаляются спайки.
Актиномикоз челюстно-лицевой области
Среди всех форм заболевания на долю актиномикоза лица приходится от 55 до 60%, среди всех воспалительных поражений лица и нижней челюсти — от 6 до 10%. Болезнь протекает длительно, часто отмечаются осложнения бактериальными инфекциями. При заболевании поражаются кожа щек, мышцы, губы, миндалины, язык, слюнные железы, гортань, трахея, область глазниц и лимфатические узлы.
Актиномицеты проникают в ткани челюстно-лицевой области через слизистую оболочку полости рта. Однако она первично поражается редко — лишь в 2% случаях. Процесс чаще распространяется из кариозных зубов, десен, через слизистую оболочку носа, из синусов и миндалин, а также с током крови и лимфогенным путем.
Появление очага поражения регистрируется только при достижении воспалительного инфильтрата подкожной клетчатки и образовании свищей. Опухолевидное образование или плотный инфильтрат чаще всего появляется в области угла нижней челюсти, реже локализуется на щеке, передней поверхности шеи и подбородке. Очаг поражения имеет бугристый вид из-за наличия множественных очень плотных инфильтратов, каждый из которых имеет фистулезный ход, из которого выделяются гнойные массы с мелкими включениями в виде зернышек сероватой или желтоватой окраски, представляющие собой друзы актиномицетов. Болевой синдром не выражен. Иногда у больного регистрируется невысокая лихорадка. Болезнь протекает многие месяцы, но сравнительно легче, чем при других формах заболевания. Лимфогенного распространения инфекции не отмечается.
Очень редко регистрируется актиномикоз костей нижней челюсти, симулирующий опухоль и банальный остеомиелит.
Рис. 10. Актиномикоз челюстно-лицевой области.
Рис. 11. Актиномикоз лица.
Что такое актиномикоз
Содержание статьи
Актиномикоз — это подострая хроническая бактериальная инфекция, вызванная нитевидными, грамположительными, некислотными, анаэробными и микроаэрофильными бактериями. Болезнь характеризуется гнойным и гранулематозным воспалением и образованием множественных абсцессов и синусовых путей, которые могут выделять гранулы серы.
Наиболее распространенные клинические формы актиномикоза — цервикофациальные (челюстные), грудные и брюшные. У женщин возможен тазовый актиномикоз.
Актиномикоз кожи
Кожная форма актиномикоза встречается редко. При заболевании поражается кожа на лице, шее, кистях и стопах. Появление очага поражения регистрируется только при достижении воспалительного инфильтрата подкожной клетчатки и образовании свищей.
Патологический процесс имеет разную степень выраженности. Различают следующие формы заболевания:
- Кожная (гуммозная, абсцедирующая и смешанная).
- Подкожная.
- Глубокая (мышечная).
Гуммозная форма встречается чаще всего. Заболевание характеризуется появлением под кожей деревянистой плотности инфильтратов (узлов), из-за чего они имеют бугристый вид. Кожные покровы в области поражения приобретают фиолетовый оттенок. Местами очаги размягчаются и образуются свищи, которые самостоятельно то открываются, то закрываются. Из них выделяются скудные гнойные массы крошковатой консистенции с мелкими (до 1 мм) включениями в виде зернышек сероватой или желтоватой окраски, представляющие собой друзы актиномицетов. Болевой синдром не выражен.
Абсцедирующая форма актиномикоза характеризуется быстрым нагноением и изъязвлением бугорков-инфильтратов. Из свищевых ходов выделяется большое количество гнойного отделяемого. Поражение протекает по типу холодных абсцессов. У больных отмечается умеренно выраженная интоксикация.
В ряде случаев инфекционный процесс распространяется в глубоко лежащие ткани. При их разрушении образуются язвы с подрытыми краями и грануляциями, покрывающие дно. В грануляциях находится множество друз актиномицетов. При заживлении таких очагов образуются неровные мостикообразные рубцы, плотно спаянные с подлежащими тканями. Течение заболевания длительное и вялое. При благоприятном исходе на месте узла формируется келлоид.
Мышечная форма актиномикоза характеризуется появлением очагов поражения в мышечной ткани (чаще жевательных мышцах в области угла нижней челюсти) под покрывающией их фасцией. Патологический процесс развивается в течение 1 — 3 месяцев. Инфильтраты плотные, хрящевой консистенции. Лицо становится ассиметричным. Развивается тризм. При нагноении образуются свищевые ходы, из которых выделяется гнойно-кровянистая жидкость с примесью друз актиномицетов. Вокруг свищей кожа длительно сохраняет синюшную окраску. При локализации очагов поражения на шее изменения имеют вид поперечно-расположенных валиков. Образованные полости после отторжения гнойных масс со временем заполняются грануляционной тканью.
Патологический процесс может распространиться на надкостницу и кость. Поражение протекает по типу кортикального остеомиелита.
Смешанная форма актиномикоза характеризуется появлением гуммозных образований и абсцессов.
Рис. 12. Поражение подчелюстной области и области щеки при актиномикозе.
Рис. 13. При локализации очагов поражения на шее изменения имеют вид поперечно-расположенных валиков.
Рис. 14. Актиномикоз области туловища и конечности.
Как диагностировать болезнь?
Для определения рассматриваемого вида заболевания проводятся диагностику с применением различных методов. Очень важно дифференцировать схожие с туберкулезом изменения, выявленные рентгеном.
Анализ крови дает ценную информацию о наличии воспалительного процесса, о сенсабилизации организма. На фоне ослабленного иммунитета может развиться лейкопения, что выражается токсической зернистостью в эритроцитах.
Для рассматриваемого недуга характерны микроабсцессы, в результате чего кожа по структуре становится ячеистой. Уплотненные подкожные метастазы, свищевые ходы, через которые выделяется гной, рисуют четкую клиническую картину, характерную для искомого заболевания.
Проведение пунктирования позволяет изучить состав содержимого свищей. Проводят посев мокрот, чтобы определить вид грибка. Для лучшего визуального рассмотрения лаборант берет прозрачную среду. Пройдя инкубационный период 2-4 суток, образовываются паукообразные колонии. На 10-14 день появляются типичные колонии (исчерченные, гладкие, шероховатые, изогнутые), на них просматриваются нитеобразный мицелий. Лучистый грибок может создавать пигментацию, поэтому колонии могут быть зеленоватого, серого и малинового оттенков.
Когда обнаруживаются скопления колоний, ставится предполагаемый диагноз. Далее определяется тип грибка. Кстати, для более точной диагностики, мазки берутся из свищевых ходов, ведь на таких местах, как кариозные зубы, десна, миндалины, грибок может оказаться и у здорового человека.
Проба актинолизатором, взятая из подкожной ткани, также поможет установить верный диагноз. Отрицательный результат означает, что у пациента запущенная стадия болезни.
В диагностических целях проводится такая процедура: в предплечье подкожно вводится 0,3 мл антигена (лизированный актиномицет). Если ровно через сутки в том месте возникла эритема, значит, можно констатировать наличие актиномикоза.
Этот диагноз также подтверждается, если при микроскопическом исследовании в мокротах, выделяемых свищом, открытым в бронхиальный просвет, просматриваются лучистые грибки, похожие на зернышки.
Компьютерная томография не обязательна для установки диагноза, этот вид обследования необходим для слежения за изменениями пораженных очагов в период проведения терапии.
Также и при помощи УЗИ можно выявить лишь признаки негомогенной структуры, что может вызвать подозрение на актиномикоз.
Абдоминальный актиномикоз
Абдоминальный актиномикоз является вторым по частоте среди всех форм заболевания и составляет 25 — 30%. Первичный очаг локализуется чаще всего в слепой кишке и аппендиксе. Болезнь развивается при перфорации желудка или кишечника, язвенных поражениях, дивертикулите, травмах (поражение костью, ножевые или огнестрельные ранения) и оперативных вмешательствах. Поражаются тонкая и прямая кишка, очень редко — пищевод и желудок. Брюшная стенка поражается вторично.
Болезнь начинается постепенно с лихорадки и недомогания, дискомфорта в животе, запора или поноса. Диагноз устанавливается с трудом. На это уходят месяцы и даже годы.
При пальпации можно обнаружить объемное образование. При вскрытии абсцесса в гнойном отделяемом в большом количестве обнаруживаются друзы актиномицетов.
Абдоминальный актиномикоз необходимо отличать от болезни Крона, злокачественных опухолей, абсцессов, амебиаза, туберкулеза и др. Диагноз устанавливается на основании данных биопсии.
При поражении брюшной стенки возникают специфические изменения кожи. Свищи располагаются чаще в паховой области.
При прогрессировании заболевания в патологический процесс вовлекаются прямая кишка, диафрагма, печень, почки, мочеполовые органы и позвоночник:
- При поражении прямой кишки развивается парапроктит. Свищи появляются в перианальной области. При отсутствии адекватного лечения смертность достигает 50%.
- Поражение мочеполовых органов регистрируется редко. Инфекционный процесс распространяется из первичных очагов актиномикоза, расположенных в брюшной полости.
- Актиномикоз половых органов встречается крайне редко.
- В 5% случаев поражается печень. Актиномицеты проникают в орган чаще всего прямым путем.
- Почки поражаются редко. Инфекция распространяется из абсцессов, расположенных в брюшной полости или малом пазу.
Свищи, возникающие при актиномикозе, несмотря на иссечение и дренирование, появляются вновь.
Рис. 15. Актиномикоз брюшной полости.
Патологическая анатомия
Патологоанатомические изменения при актиномикозе различны у человека и животных. У быка преобладает гиперплазия пораженных тканей, причем образуется объемистая опухоль беловато-сероватого цвета, содержащая местами маленькие гнезда размягчения; в этих гнездах иногда находят характерные желтые зерна; поражение постепенно распространяется на мышцы, кости, клетчатку и даже сосуды, наподобие раковых опухолей. Под микроскопом картина напоминает эмбриональную саркому.
У человека главным образом преобладает процесс нагноения, напоминающий развитие абсцессов и флегмоны и по множественности гнезд дающий картину хронической пиемии. У человека реакция организма обнаруживается также скоплением маленьких эмбриональных клеток и образованием грануляционной ткани, которая получает особенный вид, благодаря раннему жировому перерождению клеточных элементов и вторичному гнойному размягчению гнезд. В фунгозных разращениях на стенках абсцесса некоторые блуждающие элементы получают форму эпителиевидных клеток, а другие – гигантских клеток. В последних могут заключаться паразиты. Грибок находят также в лейкоцитах. Если эти клетки обладают достаточной жизнеспособностью, то они разрушают паразитов; в противном случае, когда верх берет паразит, последний размножается, выходит за пределы разрушающейся клетки и вступает в борьбу с новыми клетками. Паразиты, подвергшиеся перерождению, образуют, будто бы, гиалиновые тельца, похожие на тельца риносклеромы.
Патологоанатомические изменения при актиномикозе встречаются во всех тканях и во всех частях организма. Однако болезнь обычно сохраняет характер местного заболевания, но склонность к распространению и способ этого распространения бывают неодинаковыми в различных случаях.
Лимфатические железы поражаются редко, а там, где это бывает, поражение их вызывается добавочными вторичными инфекциями. Заражение крови, наоборот, возможно, и приводит к общим формам болезни с образованием метастазов во многих органах. Механизм возникновения подобных форм болезни легко понять в тех случаях, когда актиномитотические массы появляются в полостях сердца или в крупных сосудах шеи.
Наиболее обычный способ распространения болезни заключается в постепенном поражении тканей и безостановочном и беспрепятственном прогрессировании процесса. Так, болезненный очаг, первично появившийся в глотке или на нижней челюсти, может последовательно захватить область шеи, спуститься вдоль позвоночника, распространиться на средостение, плевру и легкие, опуститься в брюшную полость и даже ниже, появиться на верхней части бедра и в паховом треугольнике; при этом на пути образуются вторичные очаги, которые могут вскрываться на коже или во внутренних органах множеством свищевых отверстий. В других случаях процесс распространяется кверху и нагноение по сосудам переходит в полость черепа, поражая головной мозг и мозговые оболочки.
Актиномикозное воспаление поражает все ткани, апоневрозы, мышцы, кости, нервы или сосуды; в них образуются свищевые ходы, содержащие серозный, жидкий, нередко кровянистый и зловонный гной, в котором находятся характерные зерна. Стенки абсцессов или свищевых ходов напоминают стенки холодных туберкулезных нарывов; здесь развиваются фунгозные массы серо-желтоватого или красноватого цвета, очень ломкие, но все же менее кровоточащие, чем при туберкулезе. От туберкулеза эти изменения отличаются, главным образом, деревянистой твердостью окружающего пояса хронического воспаления, который состоит из слоев инфильтрированной и очень плотной соединительной ткани. Местами также образуются более или менее обширные рубцы; фунгозные или каллозные массы всасываются, оставляя после себя тонкий тяж фиброзной ткани.
Впрочем, изменения имеют различный вид, смотря по пораженной ткани. Кости становятся губчатыми, ломкими и изборожденными полостями, которые выполнены свертками гноя и содержат подвижные секвестры или же студенистые массы, напоминающие малину; эти полости приводят к образованию свищевых ходов, которые сильно гноятся. В суставах сочленовные поверхности и связки оказываются изъеденными и разрушенными. Если поражается позвоночный столб, то обнажаются тела позвонков, поверхность их разъедается, становится как бы изгрызенной, межпозвоночные кружки местами исчезают, и все бывает покрыто густым гноем, который приподнимает утолщенную фиброзную клетчатку впереди позвоночника.
Легкие могут поражаться либо по продолжению, вследствие распространения процесса из средостения или реберных стенок, либо первично, либо, наконец, вследствие эмболии. В них находят тогда бронхопневмонические очаги в виде милиарных узелков вокруг бронхов или же в виде более объемистых узлов величиной в вишню либо в яблоко.
Эти изменения заключаются в скоплении маленьких клеток, которые быстро подвергаются жировому перерождению и гнойному расплавлению и приводят к образованию гнойных каверн, получающих иногда весьма большие размеры. По окружности образуется рубцовая ткань, превращающая большие участки легкого в плотную компактную массу. Этот хронический воспалительный процесс распространяется на плевру и на средостение и может вызвать сильное обезображивание грудной клетки. Иногда в плевре образуется выпот, который то бывает серозным, то гнойным и зловонным. Абсцессы спускаются в средостение, вдоль позвоночника и под реберную плевру; все эти гнойные полости, связанные между собой свищевыми ходами, находятся в сообщении с бронхами и открываются на наружных покровах многочисленными отверстиями, или прободают грудобрюшную преграду и изливаются в брюшную полость.
В пищеварительном аппарате изменения преобладают в первых путях. Пищевод иногда является входными воротами для проникновения инфекции: при вскрытии в нем находили свищевые ходы, служившие сообщением между полостью его и между абсцессом, лежавшим впереди позвоночника.
В кишечнике поражению может подвергаться только слизистая оболочка. При вскрытии могут находить внутреннюю поверхность тонких кишок усеянной кругловатыми или продолговатыми бляшками беловатого цвета, толщиной от 4 до 5 миллиметров и шириной в 1 сантиметр: такие бляшки большей частью состоят из колоний лучистого грибка, нити которого выполняют полость Либеркюновых желез. В других случаях наблюдаются чечевицеобразные абсцессы, способные к самопроизвольному излечению. Иногда изменения бывают более глубокими: образуется разлитая инфильтрация какого-нибудь участка кишечника с множественными гнойными мелкими очагами. Пораженная петля благодаря сращениям прикрепляется к соседним петлям, к брюшной стенке и к внутренним органам; в промежутках образуются абсцессы различного объема, очаги осумкованного перитонита, которые могут вскрываться в полость кишечника или же на коже, опускаться в подвздошные впадины, в таз и пр. Подобные изменения особенно часто наблюдаются вокруг слепой кишки и представляют собой разновидность актиномикотического перитифлита; они встречаются также вокруг прямой кишки.
Иногда гнойный очаг получает сообщение с мочевым пузырем, причем в моче находят желтые зерна, или же гнойные очаги образуются вокруг матки, яичников, предстательной железы.
В печени образуются либо более или менее ограниченные очаги метастатического происхождения, либо обширные гнезда размягченной, сероватой или грязновато-серой ткани с черными точками; из этих гнезд вытекает густой и кровянистый гной.
В тех случаях, когда наступает заражение крови, можно встретить эмболические очаги во всех органах, в легких, в печени, в селезенке, в надпочечных капсулах, в яичках, в мышцах и т. д. Такие очаги напоминают пиемические абсцессы.
Нервные центры могут также подвергаться специфическим эмболиям; возможны случаи появления абсцессов на месте извилин и в глубине белого вещества. Иной раз изменения на шее, в глотке или на нижних челюстях распространяются впоследствии на мозговые оболочки, на височные и теменные извилины после прободения основания черепа.
В качестве более редких патологоанатомических форм остается отметить еще те случаи, когда у человека изменения обнаруживаются в виде опухоли или новообразования (ограниченное новообразование) и, следовательно, ближе напоминают актиномикоз, свойственный рогатому скоту.
Кроме этих изменений, непосредственно вызываемых влиянием паразитов на ткани, часто наблюдается амилоидное перерождение внутренних органов, если заболевание, при более продолжительном течении, обнаруживается нагноениями костей или множественными и продолжительными нагноениями внутренних органов.
Торакальный актиномикоз
Торакальный актиномикоз является третьим по частоте среди всех форм заболевания и составляет от 10 до 20%. Чаще всего поражаются легкие и плевра, реже — мягкие ткани. Актиномикоз средостения развивается редко.
Пути поражения носят как первичный, так и вторичный характер. При первичном поражении инфекция распространяется с секретом носоглотки, при вторичном — из очагов, расположенных в области лица, шеи и органов брюшной полости. При гематогенной диссеминации смертность от заболевания достигает 50%.
Торакальный актиномикоз развивается постепенно. Вначале появляются субфебрильная температура тела и слабость. Далее сухой кашель, затем с мокротой, нередко имеющей вкус меда и запах земли. Болезнь длительно протекает под маской бронхита, пневмонии и плеврита. Инфильтрат распространяется по направлению к периферии, поражая плевру, стенку грудной клетки и кожу, которая приобретает багрово-синюшную окраску. При пальпации припухлости появляется сильная жгучая боль. При нагноении инфильтрата образуются свищи. В гнойном содержимом в большом количестве находятся друзы возбудителей. Свищи часто сообщаются с бронхами. Болезнь протекает тяжело. Без адекватного лечения больные погибают.
Торакальный актиномикоз следует отличать от нокардиоза, туберкулеза, пневмокониоза и рака легкого.
Рис. 16. Торакальная форма актиномикоза.
Симптомы и клинические формы
Разнообразная локализация, склонность процесса к распространению и перемещению из одной области в другую и, следовательно, участие большого числа органов делают невозможным общее описание симптомов актиномикоза и затрудняют разделение на отдельные клинические формы. Тем не менее, так как в огромном большинстве случаев актиномикоз протекает в виде местного поражения, причем локализация стоит в зависимости от входных ворот, то проще всего и более последовательно описать по очереди эти различные локализации, причем каждое из них составляет отдельную форму.
Актиномикоз лица и шеи
Сплошь и рядом начало актиномикоза обнаруживается на месте испорченного зуба или после вырывания его. На десне развивается абсцесс, который вначале не представляет ничего особенного; после, вскрытия его образуется свищ, причем абсцесс получает характер холодного нарыва. В других случаях развитие болезни с самого начала бывает медленным и торпидным; появляется твердый плоский безболезненный узел, который часто сидит на внутренней поверхности нижней челюсти или же у ее заднего угла, и в центре которого через более или менее долгое время появляется ложное зыбление, зависящее скорее от присутствия фунгозных тканей, чем от скопления гноя. Кожа краснеет, получает синевато-бледную окраску, сливается с опухолью, которая вскрывается одним или несколькими свищевыми отверстиями; из последних вытекает серозный или вязкий, жидкий гной со свертками, в котором можно или непосредственно или впоследствии открыть присутствие желтых зерен. Эти абсцессы характеризуются чрезвычайной плотностью окружающего их воспалительного пояса; кажется, как будто абсцесс действительно сидит в опухоли. Подобное поражение может затем оставаться в стационарном состоянии, причем периоды улучшения чередуются с частыми рецидивами; может наступить даже самопроизвольное излечение, хотя это бывает редко; чаще всего постепенно поражаются соседние части. Таким образом, образуется множество очень сложных полостей, сообщающихся друг с другом и с главным очагом посредством извилистых ходов и одновременно вскрывающихся на коже (в подчелюстной области и на шее) и в полости рта. Свищевые отверстия окаймлены желтовато-синеватыми нестойкими фунгозными грануляциями. В глубине опухоль срастается с костями, которые могут обезображиваться и также подвергнуться поражениям. Процесс переходит далее на мышцы, так что при поражении жевательной мышцы наступают признаки тризма. Опухоль выступает в полости рта, вызывает выпадение зубов, оттесняет язык и препятствует жеванию и глотанию. Вместе с этим сильные боли появляются редко; чаще всего болезненность наблюдается только при давлении. В течение долгого времени, иногда целыми месяцами, не бывает ни лихорадки, ни каких-нибудь общих явлений.
В этом положении актиномикоз тянется месяцы и годы с упорством, которое приводит в отчаяние. Однако дело может не ограничиться первично пораженной областью; постепенно процесс прогрессирует, наподобие натечного абсцесса, спускается по шее вдоль глотки, отслаивая предпозвоночную фиброзную клетчатку, обнажая и некротизируя позвонки. Он переходит, таким образом, в грудную полость и может проникать также в полость живота и таза. В то же время развиваются боковые продолжения процесса в плевре, в легких, в средостение и в сердце. По пути образуются более или менее обширные мешки, вскрывающиеся то тут, то там множеством свищевых ходов. Иногда на одном месте наступает рубцевание, а в других местах процесс продолжает непрерывно идти вперед.
Распространение процесса может происходить также вдоль крупных сосудов шеи, которые вследствие соприкосновения с воспалительным очагом также постепенно поражаются. В просвете их образуются разращения, которые служат источником специфических эмболий и множества метастазов во внутренних органах. В других случаях, как это бывает при актиномикозе верхней челюсти, поражается после прободения основание черепа, и смерть наступает от воспаления мозговых оболочек и головного мозга.
Если актиномикоз получает такое обширное распространение и такую бесконечную продолжительность, то в итоге дело доходит до кахексии, которая иногда осложняется амилоидным перерождением внутренних органов и приводит больных к гибели, если они не умирают раньше от поражения какого-нибудь важного органа или от общих патологических явлений.
Иногда актиномикоз обнаруживает не хроническое, а острое или подострое течение: появляется лихорадка, наступает сильная реакция, и обнаруживаются признаки флегмоны. Если поражение локализуется или распространяется по дну полости рта, то наступает быстрое воспаление глотки, языка и соседней клетчатки, которое ведет к тяжелым приступам асфиксии.
Из особенных локализаций можно упомянуть про актиномикоз языка, чаще всего кончика; он обнаруживается либо в виде абсцесса величиной в орешек или горошину, либо в виде множественных трещин. Актиномикоз может наблюдаться также и в околоушных железах, которые могут заражаться посредством стенонова протока; в таких случаях развиваются либо абсцессы, либо плотные опухоли, напоминающие актиномитотические новообразования у рогатого скота.
Что касается первичного поражения глотки или пищевода, то, кроме явлений дисфагии и болей, которые наблюдаются не всегда или бывают временными, оно обнаруживается абсцессами, переходящими в соседние области.
Актиномикоз грудных органов
Актиномикоз грудных органов чаще всего развивается вторичным путем, по продолжению, особенно при поражениях рта и глотки. Однако легкие иногда могут заражаться первично; в подобных случаях, следовательно, надо иметь в виду существование малозаметных и нераспознанных поражений первых путей, в особенности поражений зубов.
Обычно в легких, в плевре и в средостении, а также в стенках грудной клетки наступают изменения различной степени, причем они всегда стоят в связи с аналогичными изменениями соседних органов. Однако в отдельных случаях встречаются исключительные или, по крайней мере, преобладающие поражения легких.
При актиномикозе легких дело доходит до изъязвления и образования каверн различной величины, которые обычно окружаются обширным склерозом легких и плевры. Это сильно напоминает туберкулез легких, причем ошибка особенно возможна в тех случаях, когда поражение сосредоточивается в верхушках. Болезнь проявляется кашлем, ночной потливостью, лихорадкой, которая бывает неправильной и имеет гектический тип, а иногда повторными кровохарканиями, болями в грудной клетке и признаками уплотнения или запустевания легкого; наконец, у больного появляется гнойная мокрота, в которой можно найти характеристические элементы паразита. Продолжительность болезни бывает обычно довольно значительной, причем улучшения чередуются с ухудшениями. Общее состояние гораздо дольше остается нормальным, чем при туберкулезе. Наконец, чаще всего существует склонность к образованию поверхностных поражений, абсцессов на стенках грудной клетки или в подкожной клетчатке и многочисленных свищевых ходов, открывающихся на наружных покровах и приводящих в сообщение каверны легких с наружной атмосферой. Из свищевых отверстий вытекает обычно скудное количество жидкости, которая часто бывает очень зловонной и содержит желтые зерна паразита. Эти особенности имеют большое значение для распознавания, но надо помнить, что туберкулез может присоединяться к актиномикозу.
В других случаях на первый план выступают симптомы плеврита, которые появляются либо первично, при острых симптомах, либо вторично, во время другого поражения; в этом последнем случае плеврит возникает скрытым образом и проявляется болями в грудной клетке, одышкой и физическими признаками выпота. Последний бывает гнойным, если актиномикотический очаг образовался в самой плевре, причем жидкость оказывается чрезвычайно зловонной. Однако выпот может иметь чисто серозный или серозно-фибринозный характер, и в этом случае плеврит бывает вызван воспалением соседних органов, наступившим по продолжению из гнойного очага, гнездящегося либо в легких, либо в средостение, либо спустившегося вдоль костной стенки.
К актиномикозу грудных органов относятся также те обширные нагноения в средостении, которые распространяются вдоль позвоночника, обнажая и разъедая кости, сдавливая пищевод; последний часто находится в сообщении с этими гнойными гнездами при помощи свищевого хода, через который проникла инфекция; отсюда образуются гнойные затеки либо в соседних серозных оболочках, либо в стенках грудной клетки. Указанные нагноения приводят к развитию абсцессов в межреберных промежутках или по обеим сторонам позвоночника. В эти свищевые абсцессы зонд входит глубоко, не достигая дна, так что чаще всего можно только догадываться, что абсцесс, недоступный для исследования, имеет, вероятно, значительное протяжение.
Актиномикоз брюшной полости
Абсцессы, исходящие из грудной полости, легко проникают через диафрагму, спускаются впереди позвоночного столба, следуя по влагалищу поясничной мышцы, в подвздошную впадину и затем появляются ниже бедренной дуги в паховом треугольнике. Подобный путь напоминает распространение туберкулезного абсцесса.
Передняя брюшная стенка также может служить местом поражения; так, может наблюдаться обширная инфильтрация, простирающаяся от лобка к пупку и представляющая иногда настолько значительную твердость, что делает возможным предположение о существовании плотной опухоли.
Брюшные внутренности могут также поражаться первично. Что касается кишечника, то здесь поражение может оставаться скрытым. Если оно имеет поверхностный характер и обширное протяжение, то наступают симптомы подострого или хронического энтерита, профузная диарея и неопределенные боли. Гораздо чаще поражается отдельный сегмент кишечника, причем образуется воспаление по окружности и сращение с брюшиной; при исследовании живота находят более или менее ограниченную болезненную опухоль, которая через некоторое время срастается со стенкой и вскрывается. Во многих случаях наблюдается картина перитифлита или аппендицита. Иногда болезнь получает вид острой флегмоны; боль к подвздошной впадине, запор, лихорадка, краснота и припухание брюшной стенки и образование абсцесса с опорожнением зловонного гноя, смешанного с фекальными массами. В отдельных случаях течение имеет хронический характер, причем перитифлит рецидивирует, абсцессы опорожняются в кишечник и снова через определенный промежуток времени возобновляются.
Излюбленным местом для развития абсцессов является также окружность прямой кишки; до своего вскрытия они могут вследствие прижатия привести к симптомам закупорки кишечника.
Наконец, гнойные очаги могут возникать во всех местах брюшной полости, образуя обширные мешки, где внутренности плавают в кровянистом гное; эти мешки вскрываются на наружных покровах многочисленными свищевыми ходами. Подобные гнойные очаги окружают матку, трубы и яичники, приходят в сообщение с мочевым пузырем, так что в моче можно найти характерные желтые зерна. Все эти локализации наблюдаются в различной форме, смотря по случаю.
Особенного упоминания заслуживает поражение печени. В этом случае начало актиномикоза бывает медленным, коварным и обнаруживается прогрессирующим нарушением здоровья и болями, которые локализируются в области правого подреберья. Затем, печень увеличивается в объеме, причем на поверхности можно заметить красноватые выстоящие узелки, напоминающие гуммозные новообразования. По окружности наступают реактивные изменения, а именно, плевритический выпот у основания грудной клетки на правой стороне и явления ограниченного перитонита. Абсцесс затем приближается к поверхности, наружная стенка глубоко инфильтрируется, краснеет и вскрывается, причем из отверстия, превращающегося впоследствии в свищевой ход, вытекает густой, зеленовато-буроватого цвета, гной. Смерть составляет частый исход данной формы болезни.
Актиномикоз головного мозга
Нервные центры иногда поражаются по продолжению из абсцесса шеи, когда нагноение, распространившись по сосудам, приводит к прободению основания черепа; это осложнение влечет за собой смерть. Заражение в других случаях наступает посредством кровеносных путей: в каком-нибудь месте головного мозга развиваются метастатические абсцессы, проявляющиеся симптомами опухоли головного мозга, явлениями прижатия, головной болью, ограниченной болезненностью, частичными параличами и приступами эпилепсии, причину которой можно распознать только тогда, когда известно, что до этого существовали и другие характерные поражения.
Редкие формы заболевания
Поражение мочеполовых органов
Значительно реже при актиномикозе поражаются органы мочеполовой системы. Развитие заболевания женских половых органов связано с применением внутриматочных контрацептивов. Нередко заболевание развивается спустя несколько месяцев после извлечения внутриматочной спирали. У женщин отмечается лихорадка, снижается масса тела, появляются боли внизу живота, отмечаются кровянистые выделения из половых путей. В тубоовариальной области формируется обширный инфильтрат. В мазках из влагалища обнаруживаются актиномицеты.
Поражение костей и суставов
Актиномицеты в кости и суставы проникают с пораженных соседних органов или гематогенным путем. Описаны случаи заболевания тазовых костей, позвоночника, голеней, коленного и других суставов. Нередко микоз связывают с травмой. Болезнь протекает по типу остеомиелита. Следует отметить, что несмотря на выраженные поражения, больные способны передвигаться, так как функция суставов серьезно не нарушается. В случае появления свищей отмечается специфическое поражение кожи. Болезнь развивается медленно.
Поражение лимфатических узлов
Чаще всего при заболевании поражаются шейные лимфатические узлы, нижнечелюстные и подбородочные. Они увеличиваются в размерах, нередко развивается периаденит и аденофлегмона. Болезнь имеет затяжное течение. Из осложнений отмечается актиномикотический остеомиелит.
Поражение слюнных желез
Актиномицеты в слюнную железу проникают через ее проток. Болезнь развивается при слюнокаменной болезни, ранениях, а также инфекция распространяется с током крови и по лимфатическим путям. В области железы пальпируется плотный узел, спаянный с окружающими тканями. Со временем инфильтрат размягчается и нагнаивается. Из свищевых ходов выделяется гнойная масса, содержащая друзы грибов. Болезнь протекает длительно волнообразно.
Поражение среднего уха
Болезнь протекает по типу рецидивирующего среднего отита. Без лечения микоз осложняется мастоидитом. Густые гнойные массы нередко принимаются за холестеатому. Короткие курсы антибактериальных препаратов дают кратковременный эффект. Рассечение барабанной перепонки не дают желаемого результата.
Другие редкие поражения
- При поражении центральной нервной системы заболевание протекает по типу менингита и менингоэнцефалита.
- Описаны случаи поражения верхнечелюстных пазух и решетчатого лабиринта.
- Актиномицеты способны поражать слезный мешок, конъюнктиву глаза, нижнее и верхнее веко.
- При заболевании могут поражаться миндалины, язык и слизистая оболочка полости рта.
Рис. 17. На фото слева вторичный актиномикоз области подмышек. На фото справа поражение кожи в стадии абсцедирования и образовании свищей.
Рис. 18. Актиномикоз ягодичной области.
Что будет, если не лечить актиномикоз?
Внутри опухоли образуются гнойники, покрытые багровой, все истончающейся кожей. Они постепенно приближаются к поверхности, а затем вскрываются. Выделяется гноевидная жидкость, содержащая жировые клетки, фибрин и прежде всего зернышки с грибковыми друзами. В случае присоединения вторичной инфекции могут развиваться флегмоны и большие гнойники.
Актиномикоз не распространяется по лимфатическим путям, зато гнойники могут вскрываться в сосуды, за счет чего грибок проникает в кровь и заносится во все ткани и органы. Такая картина заканчивается смертельным исходом. Смерть наступает от истощения или амилоидного перерождения, вследствие всасывания продуктов распада, а не от действия специфического яда.
Мицетома
Мицетома (мадуроматоз или мадурская стопа) известна с давних времен. Наиболее часто заболевание встречается у людей, проживающих в тропических странах. Патологические очаги появляются на стопе в виде нескольких плотных узлов, имеющие размеры от горошины и более. Кожа над узлами вначале не изменена, но далее приобретает красно-фиолетовую или буроватого цвета окраску. Со временем на стопе появляются новые узлы. Стопа отекает и увеличивается в размерах. Со временем ее форма изменяется, а пальцы выворачиваются кверху. При абсцедировании появляются свищи, из которых выделяется гнойная масса с неприятным запахом и массой включений желтоватого цвета. Болевой синдром выражен незначительно. При прогрессировании заболевания свищи начинают появляться на тыльной стороне стопы. Стопа приобретает своеобразный вид — она деформирована и сплошь пронизана свищами. Нередко отмечается атрофия мышц голеней. Без лечения в патологический процесс вовлекаются сухожилия и кости. Обычно поражается одна стопа. Болезнь протекает длительно — 10 — 20 лет.
Рис. 19. Мадурская стопа.
Возбудитель актиномикоза
Актиномикоз характеризуется присутствием в патологических продуктах колоний паразита в виде телец, заметных для невооруженного глаза и либо находящихся в свободном состоянии в гное, либо содержащихся в воспаленных тканях.
Эти тельца обыкновенно сравниваются по своей величине с зернами ликоподия, горчицы или проса. Размеры их в действительности колеблются для самых маленьких от 0,01-0,15 мм, а для самых больших – до 2 мм; в среднем величина их равна 0,45 мм. Они имеют кругловатую форму, гладкую или сосочковую поверхность, напоминающую тутовую ягоду, обладают маслянистой консистенцией и легко раздавливаются. Цвет их бывает различным и зависит от возраста: самые молодые имеют серый цвет и прозрачны как желатин; затем они становятся белыми, непрозрачными и желтыми, как сера; самые старые получают бурый, зеленоватый и даже черный оттенок. Они могут подвергаться известковой инфильтрации.
При исследовании под микроскопом в них находят нейтральную массу, откуда расходятся в виде лучей отростки, оканчивающиеся желтоватыми, преломляющими свет, вздутиями в виде булавы или набалдашника. На срезах или препаратах, приготовленных расщеплением, можно видеть, что центральная масса состоит из густой волокнистой сети, в которой перекрещиваются тонкие нити; одни из них идут прямолинейно, а другие извилисты или спирально закручены. Эти нити делятся дихотомически; разветвления имеют тот же диаметр, как и первоначальная нить, и соединены с ней непрерывно, без всякого сочленения. Нити состоят из тонкой оболочки и протоплазматического содержимого, то однообразного, то усеянного мелкими зернами. На периферии нити получают правильное лучистое расположение и оканчиваются легким вздутием в виде пуговицы.
Эти вздутия в виде булавы или набалдашника имеют желтоватый цвет, преломляют свет и придают колонии очень характерный вид. Каждая нить бывает длиной от 4 до 12 мкм, а шириной от 1,5 до 4 мкм; они бывают одиночными или пальцевидно разветвленными и состоят из толстой перепонки в виде нескольких слоев, в которой оканчивается нить грибка.
Кроме этих элементов, то есть грибковых нитей и периферических вздутий, при расщеплении можно видеть короткие, ригидные палочки, напоминающие собой бациллы, а также кругловатые зерна, похожие на микрококки.
Красящие реакции на лучистый грибок весьма характерны. Нити хорошо окрашиваются по способу Грама, а при двойной окраске виолетом и эозином получаются весьма демонстративные препараты, где вздутия имеют розовый, а нити – темно-фиолетовый цвет.
Лучистый грибок культивируется на различных средах.
Актиномикоз животных
Чаще всего актиномикозом болеет крупный рогатый скот, чуть реже — овцы, козы, свиньи и лошади. Заболевание регистрируется в течение всего года, но особенно часто в стойловый период, когда животных кормят сухими кормами, а также при выпасе на стерне (остатками стеблей злаков после уборки урожая). В этот период велика вероятность повреждений ротовой полости.
Актиномицеты попадают в организм животного через поврежденные слизистые оболочки, а также аэрогенно (через воздух). В органах и тканях животного развиваются гранулемы, что отражается на здоровье животного и возможности его использования для пищевых целей.
Рис. 20. Актиномикоз у животных.
Характеристика возбудителя и причины недуга
Актиномицеты обладают свойствами бактерий, благодаря наличию нуклеоида. Их нитевидное строение, образующее мицелий, напоминает грибки, они размножаются спорами.
Лучистым грибам свойственна особая устойчивость, они широко распространены в почве, пыли, стенах, покрытых сыростью, на колосьях зерновых культур. В организме человека их принято считать частью условно-патогенной флоры кишечника. Они также обитают в миндалинах, кареозных полостях, налете на зубах.
Причины активности грибков делятся на эндогенный и экзогенный типы.
Эндогенный (внутренний) — характерен при дефиците иммунитета, авитоминозах, после тяжелых заболеваний и хирургический операций.
Экзогенный (внешний) тип возможет при занесении патогенного гриба в организм из внешней среды: с пылью, во время сельхозработ на уборке зерновых культур.
Как только актиномицет попадает в организм, к примеру, с пылью, гранулемы (уплотнения) возникают в легких, далее следует процесс некроза тканей. Патологический агент активно развивается в центре гранулемы, что сопровождается резким воспалением. Процесс отмирания кожи вызывает появление свищей. Не исключены случаи, когда при вскрытии гранулемы, нагноение попадает в бронхи. Мокроты могут выйти наружу при кашле, именно в них и обнаруживают грибок.
При занесении в рану актиномицеты через царапину или прокол острыми частями колоска, может возникнуть воспалительный процесс на коже.
Диагностика заболевания
Диагностика актиномикоза основана на данных клинических и лабораторных методов исследования. С целью проведения микробиологического исследования используются:
- Отделяемое из свищевых ходов.
- Биоптаты тканей.
- Пунктаты из очагов поражения.
- Соскобы с грануляционных тканей.
- Эксудат.
- Промывные воды бронхов.
- Моча.
Выделения из носа и зева, а также мокрота, диагностического значения не имеют, так в них содержатся актиномицеты, обычно обитающие в полостях верхних дыхательных путей, в том числе патогенные виды. Единственно достоверным исследованием является диагностика материала, полученного при трансторакальной и абдоминальной чрезкожной пункционной биопсии.
Микроскопический метод исследования
Данная методика ориентирована на поиск в исследуемом материале специфических гранул. Эти образования представляют собой скопления актиномицетов с плотным гиалиновым центром, окруженным по периферии нитевидными клетками лучистых грибов с колбовидными утолщениями на концах. При окраске по Граму мицелий приобретает фиолетовую окраску, а периферия — розовую.
Актиномикотические друзы следует отличать от гранул, образованных другими аэробными актиномицетами — Actinomadura, Nocardia, Streptomyces. Отличительной особенностью является то, что друзы актиномицетов всегда сопровождает сопутствующая микрофлора, а других возбудителей — нет.
Рис. 21. Актиномицеты под микроскопом.
Рис. 22. На фото друзы актиномицетов.
Микробиологический метод
Актиномицеты хорошо растут на сахарном агаре и среде Сабуро. Первые колонии (микроколонии) появляются уже через 2 — 3 дня. Через — 10 — 14 дней вырастают бугристые или плоские морщинистые макроколонии. По совокупности биологических свойств проводится идентификация чистой культуры. Для идентификации возбудителя в фиксированных тканях или непосредственно в друзах используют метод прямой иммунофлюоресценции. Выявление чувствительности возбудителей к антибактериальным препаратам помогает врачам подобрать адекватную антибиотикотерапию.
Рис. 23. На фото колонии актиномицетов.
Серодиагностика
Данный метод диагностики является малоспецифичным и недостаточно чувствительным.
Аллергодиагностика
Аллергическая проба с актинолизатом имеет второстепенное значение. Во внимание принимаются только положительные или резкоположительные результаты.
- Слабоположительные пробы часто регистрируются у лиц с заболеваниями зубов и в первую очередь при альвеолярной пиорее.
- Отрицательные пробы нередко регистрируются у лиц с резко сниженным иммунитетом, что часто отмечается у ВИЧ-инфицированных больных.
Экспресс методы диагностики
Методика прямой и непрямой флюооресценции используется для обнаружения специфических антител к актиномицетам и определения вида возбудителей, находящимися в друзах.
Использование ПЦР
Генетические исследования в настоящее время находятся в стадии разработки.
Дифференциальная диагноста
Актиномикоз следует отличать от целого ряда заболеваний:
- Легочную форму актиномикоза следует отличать от абсцесса, новообразований, глубоких микозов другой природы и туберкулеза.
- Абдоминальную форму актиномикоза следует отличать от аппендицита, перитонита и других гнойных заболеваний брюшной полости.
- Поражение костей следует отличать от гнойных заболеваний опорно-двигательного аппарата.
- Актиномикоз кожи следует отличать от туберкулезной волчанки, скрофулодермы, гуммозных сифилидов, злокачественных опухолей и других глубоких микозов.
Рис. 24. На фото гистологический препарат пораженного актиномицетами органа. Воспалительный инфильтрат состоит, в основном, из нейтрофилов. Гранулы (друзы) состоят из множества нитей разветвленных грамоположительных бактерий.
Публикации в СМИ
Разнообразные микроорганизмы, заселяя практически любую природную среду, незримо сопутствуют человеку на протяжении всей его жизни. Обитая в почве, воде, воздухе, на растениях, на стенах жилых и производственных помещений, микроорганизмы постоянно контактируют с человеком. И, как следствие, некоторые из них приспособились к жизни на коже, слизистых и внутренних полостях человека (желудочно-кишечном тракте, верхних отделах дыхательных путей, урогенитальных путей и т. п.), образуя в местах обитания сложные ассоциации со специфическими взаимоотношениями. Организм человека в норме содержит сотни видов микроорганизмов: бактерии, простейшие, вирусы, грибы. Условно-патогенные микроорганизмы составляют нормальную микрофлору человека, не причиняя ему вреда. Термин «нормальная микрофлора» объединяет микроорганизмы, более или менее часто выделяемые из организма здорового человека. Провести четкую границу между сапрофитами и патогенными микробами, входящими в состав нормальной микрофлоры, часто невозможно. Все микробы, обитающие в организме человека, одновременно пребывают в этих двух состояниях. Любой из них может быть причиной инфекционных процессов. Безобидные «помощники» (лактобактерии, бифидобактерии) при высокой степени колонизации способны вызывать заболевания. И наоборот, патогенные бактерии (пневмококки, менингококки, клостридии) колонизируя поверхности органов человека, не вызывают инфекции, чему способствуют конкуренция сформировавшейся ранее микрофлоры и защитные свойства макроорганизма.
Одним их таких «двойных» агентов нормобиоты человека являются актиномицеты.
Они широко распространены в окружающей среде: в почве, воде, в том числе в водопроводной и ключевой, в горячих минеральных источниках, на растениях, на каменистых породах и даже в пустынях. В организме человека актиномицеты сапрофитируют на коже, в ротовой полости, зубном налете, лакунах миндалин, верхних дыхательных путях, бронхах, на слизистой оболочке желудочно-кишечного тракта, влагалища, анальных складок и т. д.
Термин актиномицеты (устаревшее название лучистые грибки) распространяется в настоящее время на широкий круг грамположительных аэробных и микроаэрофильных бактерий, обладающих способностью к формированию ветвящегося мицелия с характерным спороношением, атакже палочек неправильной формы и кокковидных элементов, которые образуются в результате фрагментации мицелия.
К актиномицетам относятся бактерии родов Actinomyces, Actinomadura, Bifidobacterium, Nocardia, Micromonospora, Rhodococcus, Streptomyces, Tsukamurella и др.
Переходу актиномицетов из сапрофитического в паразитическое состояние способствуют снижение иммунозащитных сил организма, наличие тяжелых инфекционных или соматических заболеваний (хронической пневмонии, гнойного гидраденита, диабета и т. д.), воспалительные заболевания слизистых оболочек полости рта, респираторного и желудочно-кишечного тракта, оперативные вмешательства, длительное применение внутриматочных контрацептивов, переохлаждение, травмы и др.
В таких случаях развивается актиномикоз — хроническое гнойное неконтагиозное заболевание, обусловленное формированием характерных синюшно-красных, а затем багровых инфильтратов плотной консистенции с множественными очагами флюктуации и свищами с гнойным отделяемым в мягких и костных тканях практически любых локализаций. Длительность инкубационного периода может колебаться от 2–3 недель до нескольких лет (от времени инфицирования до развития манифестных форм актиномикоза).
Ведущим в развитии актиномикоза является эндогенный способ, при котором возбудитель проникает в ткани из мест его сапрофитического обитания, чаще всего через пищеварительный тракт и полость рта (кариозные зубы, десневые карманы, крипты миндалин). Наиболее благоприятные условия для внедрения актиномицетов создаются в толстой кишке, вследствие застоя пищевых масс и большей вероятности травматизации стенки. При экзогенном способе возбудители проникают в организм из окружающей среды аэрогенно или при травматических повреждениях кожи и слизистых оболочек.
Распространение актиномицетов из первичного очага поражения происходит контактным путем по подкожной клетчатке и соединительнотканным прослойкам органов и тканей. Возможен также и гематогенный путь при прорыве актиномикотической гранулемы в кровеносный сосуд.
Основными возбудителями актиномикоза являются Actinomyces israelii, A. bovis, Streptomyces albus, Micromonospora monospora; нокардиоза («атипичного актиномикоза») и мицетомы — Nocardia asteroides, N. brasiliensis. Список выявляемых патогенных актиномицетов расширяется. В современной литературе все чаще описываются случаи актиномикоза, вызванного редкими видами: Actinomyces viscosus, A. graevenitzii, A. turicensis, A. radingae, A. meyeri, A. gerencseriae, Propionibacterium propionicum и др.
В возникновении и формировании актиномикотического процесса также существенную роль играют сопутствующие аэробные и анаэробные бактерии. Большинство случаев актиномикоза обусловлены полимикробной флорой. Обычно наряду с актиномицетами выделяют Staphylococcus spp., Streptococcus spp., Fusobacterium spp., Capnocytophaga spp., Bacteroides spp., представителей семейства Enterobacteriaceae и др. Присоединение гноеродных микроорганизмов обостряет течение актиномикоза, изменяет его клиническую картину, способствует распространению процесса.
Клиническая картина актиномикоза разнообразна, встречается во всех странах в практике врачей различных специальностей (стоматологов, хирургов, дерматологов, гинекологов и др.). Основные локализации — челюстно-лицевая (до 80%), торакальная, абдоминальная, параректальная, мицетома (мадурская стопа). Кроме того, актиномикотические поражения проявляются не только в классическом виде с характерной инфильтрацией тканей, абсцессами и свищами, но и в виде доминирующей патогенной флоры неспецифического воспалительного процесса, осложняющего течение основного заболевания.
Актиномицеты могут играть активную роль в этиологии хронического тонзиллита. Небные миндалины колонизируются актиномицетами при хроническом тонзиллите и в ассоциации с другими бактериями часто провоцируют воспалительные реакции. Вследствие стоматологических процедур может возникнуть актиномикотическая бактеримия полости рта. В 30% случаев от 80% выявленных бактеримий определяется актиномикотическая природа стоматита, этиологическими агентами которого являются сапрофиты ротовой полости — A. viscosus, A. odontolyticus и A. naeslundi. Присоединяясь к местной патогенной флоре, актиномицеты способствуют развитию длительно незаживающего воспалительного процесса при угревой сыпи, трофических язвах, гиперемиях, мацерациях и мокнутиях на коже. Обладая высокой степенью колонизации кишечника, они являются одним из основных агентов дисбактериоза. Обобщая все вышеизложенное, нужно отметить, что бактерии из обширной группы актиномицетов могут фигурировать как участники любых инфекционных и воспалительных проявлений организма человека от дерматита до эндокардита.
Таким образом, актиномикоз, отличающийся многообразием локализаций и клинических проявлений, нужно своевременно диагностировать и возможно эффективно лечить, зная закономерности патогенетического развития, предрасполагающих факторов инфицирования, характеристик возбудителей и методов лечения.
Однако диагностика и лечение заболеваний, связанных с участием актиномицетов, являются предметами единичных специализированных лабораторий и клиник в мире. Трудности в их дифференциальной диагностике служат препятствием широкой известности этих микроорганизмов в клинической практике.
Диагностика актиномикоза
Достоверным признаком актиномикоза является обнаружение характерных актиномикотических друз в виде маленьких желтоватых зерен, напоминающих крупинки песка, в гное из свищей, в биоптатах пораженных тканей. В нативном (не окрашенном) и гистологических препаратах друзы хорошо видны на фоне гнойного детрита в виде лучистых образований с более плотным гомогенно-зернистым центром из тонкого, густо переплетенного мицелия (фото 1). За способность образовывать радиально расположенные нити мицелия, часто с «колбочками» на концах, актиномицеты и были названы в свое время «лучистыми грибами». Ведущее значение в образовании друз — тканевых колоний актиномицетов — имеет ответная реакция макроорганизма на антигены, секретируемые актиномицетами в окружающую среду. Друзообразование способствует замедлению диссеминации возбудителя в пораженном организме, а также локализации патологического процесса. Для актиномикоза характерны специфические тканевые реакции: гранулематозное продуктивное воспаление, лейкоцитарная инфильтрация, микроабсцессы, «ячеистая» структура тканей, специфическая гранулема, окруженная полинуклеарами, гигантскими и плазматическими клетками, лимфоцитами и гистиоцитами.
В организме больных друзы развиваются не на всех этапах заболевания и свойственны не каждой разновидности «лучистого гриба», поэтому их находят не всегда, и отсутствие друз на начальных этапах диагностики не отрицает актиномикоз. Кроме того, эти образования способны спонтанно лизироваться, обызвествляться, деформироваться, кальцинироваться и подвергаться другим дегенеративным изменениям.
Друзы не образуются при нокардиозе. В тканях Nocardia обнаруживается в виде тонких нитей мицелия 0,5–0,8 мкм и палочковидных форм такой же толщины. Благодаря своей кислотоустойчивости Nocardia хорошо окрашивается по Граму–Вейгерту в синий цвет и по Цилю–Нильсену — в красный: все это позволяет проводить дифференциальную диагностику между актиномикозом и нокардиозом, т. к. это диктуется различием методов лечения при этих болезнях.
Важное значение для верификации актиномикоза любых локализаций имеет микробиологическое исследование, которое включает микроскопию и посев патологического материала на питательные среды. Оптимальная температура для роста 35–37°С.
При микроскопии клинического материала и выросших культур, окрашенных по Граму или метиленовой синькой, актиномицеты выглядят как ветвистые нити длиной 10–50 мкм или представлены полиморфными короткими палочками 0,2–1,0×2–5 мкм, часто с булавовидными концами, одиночные, в парах V- и Y-образной конфигураций и в стопках. Грамположительные, но часто окрашивание не типичное, в виде четок.
Многие аэробные актиномицеты хорошо растут на обычных бактериологических средах — мясо-пептонном, триптиказо-соевом, кровяном и сердечно-мозговом агарах. Для выявления микроаэрофильных видов используют тиогликолевую среду. Культуральные признаки актиномицетов весьма разнообразны. На плотных агаровых средах колонии по размерам напоминают бактериальные — диаметром 0,3–0,5 мм. Поверхность колоний может быть плоской, гладкой, бугристой, складчатой, зернистой или мучнистой. Консистенция тестовидная, крошковатая или кожистая. Многие актиномицеты образуют пигменты, придающие колониям самые различные оттенки: сероватые, синеватые, оранжевые, малиновые, зеленоватые, коричневые, черновато-фиолетовые и др.
Клинические аэробные изоляты, например Nocardia asteroids и Streptomyces somaliensis, на богатой питательной среде дают так называемый атипичный рост — плотные кожистые колонии, обычно не опушенные столь типичным для штаммов воздушным мицелием и без спороношения. Для проявления дифференцировки, образования характерных спор и пигментов требуются специальные среды: с коллоидным хитином, почвенным экстрактом или отварами растительных материалов.
В жидкой питательной среде чистые культуры микроаэрофильных актиномицетов образуют взвешенные в субстрате беловатые «комочки». Среда остается прозрачной. При бактериальных примесях — среда мутная, гомогенная.
Описание клинических случаев «нетипичного» актиномикоза
За период 2007 года под нашим наблюдением находилось 25 больных с различными клиническими формами актиномикоза. Среди обследованных пациентов было 12 женщин и 13 мужчин (в возрасте 15–25 лет — 4 человека, 26–35 лет — 4 человека, 36–45 — 2, 46–55 — 5 человек и 56–66 лет — 10 человек).
Помимо «классического» актиномикоза челюстно-лицевой, подмышечной и паховой областей в свищевой стадии нами были диагностированы актиномикотические осложнения различных патологических процессов. Так, например, актиномицеты обнаруживались в вагинальном отделяемом у больной с неспецифическим кольпитом и вульвовагинитом, что серьезно утяжеляло течение основного заболевания, требовало проведения неоднократного курса противовоспалительной терапии. Актиномицеты в диагностически значимом количестве были выявлены при воспалительных процессах в полости рта (в соскобах с зева, миндалин, языка), при отомикозе, при длительно незаживающих мацерациях и гиперемии кожи в перианальной области, со слизистых оболочек ампулы прямой кишки. Присоединение актиномицетов к гноеродной микробиоте трофических язв значительно утяжеляло течение заболевания, осложняло процесс лечения таких больных, замедляя регрессию очагов поражения. У пациентов с угревой болезнью при вскрытии очагов воспаления в себуме нередко обнаруживались актиномицеты, присутствие которых способствовало развитию затяжного течения заболевания.
Под нашим наблюдением находилась больная К., 43 лет с редким случаем первичного актиномикоза кожи мягких тканей паховых областей, свищевая форма.
Больна в течение 1 года, когда появились изменения в паховой области слева вследствие постоянного натирания кожи неудобным нижним бельем. К врачам не обращалась. Ухудшение в декабре 2007 г., когда появились 2 язвы, свищи с гнойным отделяемым. Консультирована дерматологом, который заподозрил неопластический процесс. Обследована онкологом, паразитологом. Диагноз онкологического или паразитарного заболевания установить не удалось. Направлена к микологу с подозрением на глубокий микоз. При осмотре: очаг поражения расположен в левой паховой области размером около 1,7×5 см, функционируют 2 свища со скудным гнойным и сукровичным отделяемым. Больная обследована в микологической лаборатории института им. Е. И. Марциновского ММА им. И. М. Сеченова на актиномикоз и бактериальную инфекцию. В исследуемом патологическом материале при микроскопии препаратов обнаружены актиномицеты, палочки, кокки, лептотрихии. При посеве гнойного отделяемого из свищей на питательные среды получен рост актиномицетов и кокковой флоры.
Диагноз актиномикоза кожи и мягких тканей верифицирован. Больная проходит наблюдение и лечение у миколога.
Больной Н., 24 лет с диагнозом угревая болезнь, актиномикоз (фото 2).
Жалобы на высыпания на коже туловища с детства. Достоверно можно говорить о давности заболевания 10 лет, когда в 14-летнем возрасте был установлен диагноз угревая болезнь. Больной лечился наружными средствами и антибиотиками различных групп с временным эффектом. Общее состояние в настоящее время осложнилось хроническим гастритом. При осмотре: кожа туловища, лица, спины поражены воспалительными элементами (папуло-пустулезная сыпь, открытые и закрытые комедоны), в некоторых местах сливного характера, инфильтрация кожи и мягких тканей. При микроскопическом исследовании себума из элементов угревой сыпи у больного обнаружены кокки и единичные палочки. В посеве из исследуемого материала в условиях микологической лаборатории (фото 3).
Диагноз: угревая болезнь, актиномикоз лица, туловища, спины кожи и мягких тканей вторичного характера, инфильтративная форма в стадии умеренно выраженного обострения. В настоящее время больному проводится лечение микологом в поликлинике института им. Е. И. Марциновского ММА им. И. М. Сеченова.
Лечение
Лечение больных актиномикозом проводится комплексное в различных сочетаниях в зависимости от локализации и клинических проявлений — препаратами йода, антибиотиками, иммунокоррегирующими и общеукрепляющими средствами, актинолизатом, проводят местное лечение мазями, физиотерапевтическими процедурами и хирургическим вмешательством.
Йодистые препараты (до 3 г йодистого калия в день), ранее доминирующие в терапии актиномикоза, в настоящее время могут применяться в комбинации с антибиотиками или рентгенотерапией, как дополнительное средство для размягчения и рассасывания инфильтрата.
Ведущее место в лечении актиномикоза занимают антибиотики. Наиболее часто используются антибактериальные препараты из группы тетрациклинов, пенициллинов, карбопенемов, линкозаминов, аминогликозидов, цефалоспоринов, действующими веществами которых являются гентамицин, амикацин, тобрамицин, линкомицин, левофлоксацин, цефаклор, цефалексин. Хорошо себя зарекомендовали препараты «Панклав», «Флемоксин Солютаб», «Юнидокс Солютаб» и др. Необходим длительный курс антимикробной терапии (от 6 месяцев до 1 года) и высокие дозы препаратов. Традиционная терапия актиномикоза включает внутривенное введение пенициллина в дозе 18–24 миллионов ЕД ежедневно в течение 2–6 недель, с последующим пероральным приемом пенициллина, амоксициллина или ампициллина в течение 6–12 месяцев. В более легких случаях, в частности при шейно-челюстно-лицевом актиномикозе, достаточно менее интенсивного лечения короткими курсами антибактериальной терапии. Имеется опыт эффективного краткосрочного лечения актиномикоза имипенемом в течение 6–10 недель и цефтриаксоном ежедневно в течение 3 недель. Антимикробную терапию продолжают некоторое время после исчезновения симптоматики для предотвращения рецидива.
При лечении актиномикоза также необходимо учитывать присоединяющуюся патогенную микрофлору, которая может проявлять повышенную резистентность к антибиотикам, что объясняется длительным предшествующим применением различных химиопрепаратов. С целью воздействия на сопутствующую флору используют метронидазол (Метрогил, Трихопол, Эфлоран) и клиндамицин (Далацин, Климицин). Хороший противовоспалительный эффект показывает применение сульфаниламидных препаратов (ко-тримоксазол, сульфадиметоксин, сульфакарбамид). При присоединении микотической инфекции назначают противогрибковые препараты: флуконазол, итраконазол, тербинафин, кетоконазол и др.
Иммунокоррегирующие средства. Для коррекции иммунодефицита показан Диуцифон внутрь — по 0,1 г 3 раза в день или внутримышечно в виде 5%-го раствора по 5 мл через день в течение 3–4 недель. По нашему мнению, также хорошо зарекомендовал себя иммунокоррегирующий препарат «Циклоферон» — 2 мл внутримышечно через день, 10 дней.
Общеукрепляющая терапия стимулирует реактивность организма и повышает эффективность иммунотерапии. Дезинтоксикационная терапия проводится внутривенными растворами Гемодеза, 5% раствором глюкозы и др. С целью активации регенерации применяется аутогемотерапия — еженедельно, всего на курс 3–4 переливания. Витамины назначают в среднетерапевтических дозах.
Иммунотерапия Актинолизатом способствует накоплению специфических иммунных тел и улучшает результаты лечения, позволяя снизить объем антибактериальных средств и избежать нежелательных побочных воздействий. Актинолизат вводят внутримышечно 2 раза в неделю по 3 мл, на курс 25 инъекций, курсы повторяют 2–3 раза с интервалом в 1 месяц.
В качестве местной терапии показано мазевое лечение с антибактериальными препаратами указанных групп, промывание свищей растворами антисептиков, препаратами фуранового типа, введение 1%, 2%, 5% спиртового раствора йода, которые способствуют очищению актиномикозных очагов и ликвидации воспалительных явлений.
Физиотерапевтические процедуры. В стадии формирования очага проводят электрофорез кальция хлорида и Димедрола. После вскрытия очагов при остаточных инфильтратах назначают электрофорез йода, Лидазы, флюкторизацию. Ультразвук применяется непосредственно на область очага поражения по общепринятой схеме в течение 12–25 дней (в зависимости от состояния больного и очага поражения) с интервалами в 3–4 месяца.
Хирургическое лечение проводится на фоне консервативной терапии и заключается в радикальном иссечении очагов поражения в пределах видимо здоровых тканей. При невозможности проведения радикальной операции (например, при шейно-челюстно-лицевом актиномикозе) показано вскрытие и дренирование очагов абсцесса.
Лечение актиномикоза
Лечение актиномикоза комплексное и включает в себя несколько дополняющих друг друга методик:
- Этиотропная терапия.
- Хирургическое лечение.
- Иммунотерапия.
- Повышение иммунитета.
- Гипосенсибилизирующая терапия.
- Физиолечение.
Обязательной является санация органов, предположительно являющихся входными воротами для инфекции: полости рта, носа, уха, горла и др.
Из антибиотиков препаратом выбора является бензилпенициллин. Назначаются также тетрациклины, эритромицин, клиндамицин, хлорамфеникол, канамицин, ристомицин, левомицетин и др. Антибактериальное лечение назначается и проводится под врачебным контролем.
При неэффективности консервативной терапии показано хирургическое лечение, направленное на иссечение пораженных тканей с последующим дренированием. При обширных нагноениях в легочной ткани показана лобэктомия.
С целью стимуляции иммунитета практикуется введение специфического препарата актинолизата.
После выздоровления больной подлежит наблюдению в течение 2-х лет. Показано проведение 1 — 2 курсов противорецидивного лечения.
Диагностика
Многочисленность локализаций актиномикоза приводит к тому, что при каждой из них для постановки диагноза надо руководствоваться особенными признаками. Во всех тех случаях, когда поражения доступны наследованию, следует обращать особенное внимание на течение и развитие абсцессов, на сероватый цвет и незначительную кровоточивость фунгозных грануляций и особенно на необыкновенную твердость, почти деревянистую плотность окружающего инфильтрата. Однако в итоге диагноз может быть окончательно установлен только посредством бактериологического исследования, то есть открытия зерен лучистого грибка или нитей мицелия в гное либо в фунгозных разращениях.
Точно так же при поражениях внутренних органов если необыкновенное течение хронического перитонита, плеврита или абсцесса печени, склонность их спаиваться со стенками и вскрываться многочисленными свищевыми ходами, и могут внушить идею об актиномикозе, то окончательное подтверждение диагноза все же возможно только при нахождении грибка. Необходимо, таким образом, производить исследование гноя, а также экскретов.
Лечение
Лечение актиномикоза довольно длительное, оно может занять до нескольких месяцев. Как правило, наиболее эффективным методом терапии является применение антибиотиков (пенициллин, доксициклин, эритромицин), а вот в случае стойких тяжелых фиброзных опухолей показано хирургическое вмешательство.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
Механизм зарождения и протекания актиномикоза (патогенез болезни)
В локации своего внедрения (как уже отмечалось, зачастую это слизистая пищеварительной системы) грибок Actinomyces bovis провоцирует воспаление. Этот процесс характеризуется экссудацией и клеточной пролиферацией. Как следствие – из скопившихся вокруг возбудителя эпителиоидных клеток появляется гранулема. В ее середине активно развивается некробиоз – необратимый процесс, приводящий к отмиранию ткани. В ней наблюдается появление сероватых или желтого цвета фокусов, в гнойно-слизистой среде которых лежат друзы A. bovis. По периферии же фокуса группируются плазматические клетки.
Далее в узле развивается фиброзная ткань, которая в результате «покрывается» известью. При прогрессировании болезни начинается вскрытие гнойников, и rfyfks превращаются в свищи – долго выделяющие гноящуюся жидкость и не заживающие.
Расползаясь на расположенные вблизи ткани, грибок разрушает их и образует рубец. A. bovis вполне способен также проникнуть в сосуды, путешествуя таким образом по организму и давая начало метастазам.
Проникая в кость, грибок запускает там развитие остита, остеомиелита и некроз ткани.