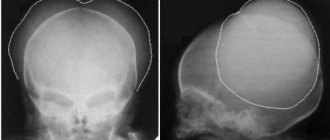
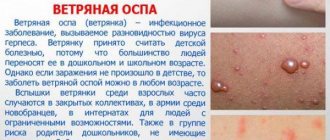
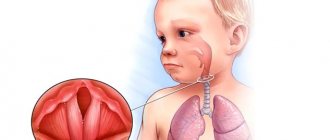
Розеола, или внезапная экзантема, бостонская либо трехдневная лихорадка – острое вирусное инфекционное заболевание у детей в возрасте от 6 месяцев до 3-4 лет (чаще всего – до 1 года, у детей старше 5 лет практически не встречается). Розеола проходит в течение 5-7 дней, имеет благоприятный прогноз и формирует пожизненный иммунитет. Заболевание практически не вызывает осложнений, в редких случаях на фоне снижения иммунитета возможны микробные отиты, бронхиты или пневмонии.
Лечением розеолы занимается врач-педиатр. Терапия в подавляющем большинстве случаев проводится на дому и не требует госпитализации.
Причины
Возбудителем заболевания является определенный тип вируса герпеса, а признаки розеолы у ребенка появляются, как следствие реакции организма на этот вирус. Симптомы и признаки розеолы начинают проявляться только на фоне присутствия нескольких факторов.
В практике врачей инфекционистов встречаются случаи, когда причиной заражения вирусом розеолы у детей происходит в результате контакта малыша с носителем возбудителя болезни. Кроме этого, у розеолы отсутствует сезонный характер, но при этом неблагоприятные погодные условия могут повышать риски развития заболевания. Особенно в осенне-весенний период, когда наблюдается ослабление иммунитета у детей, и организм является наиболее восприимчивым к различного рода инфекциям. В этот период родителям рекомендуется быть особенно внимательными к физическому состоянию и самочувствию детей.
Кроме этого, в числе причин розеолы у детей можно выделить следующие факторы:
- бесконтрольный прием медикаментов, в результате чего происходит снижение защитных сил организма;
- последствия ранее перенесенных ребенком сеансов химиотерапии;
- наличие онкологических болезней и ВИЧ;
- нарушение иммунитета в результате патологий врожденного характера.
Помощь доктора при розеоле
Специального лечения не требуется. Болезнь обычно протекает нетяжело, а излечение в большинстве случаев наступает самостоятельно. Из лекарств используются жаропонижающие для облегчения состояния малыша.
Противовирусные препараты назначаются редко: при тяжёлом течении заболевания или ослабленном иммунитете.
Антибиотики применяются при осложнениях для борьбы с бактериальной инфекцией.
При судорогах ребёнка госпитализируют и назначаются противосудорожные препараты. После купирования приступа и в дальнейшем малыш должен обязательно наблюдаться у невропатолога.
Возбудители
Как было сказано выше, возбудителем появления симптомов розеолы у детей является герпес 6-го типа. Поскольку дети возрастом до одного года не имеют иммунитета данному заболеванию, то именно они и являются наиболее подверженными к развитию розеолы.
Важно знать, что продолжительность инкубационного периода может составлять около двух недель, но при своевременно проведенном диагностическом обследовании и вовремя начатом лечении можно полностью устранить симптомы в течение 7 дней.
Есть доказательства, что одним из факторов попадания инфекции в организм ребенка является воздушно-капельный путь.
Сколько длится инкубационный период розеолы
Возбудителем болезни является вирус герпеса шестого типа, который, попадая на кожу и в ткани, вызывает их повреждение. Вступая в реакцию с иммунными клетками, возбудитель провоцирует появление характерной сыпи. У взрослых вирус вызывает синдром хронической усталости, а у малышей до трех лет – внезапную экзантему. Сколько длится инкубационный период розеолы? – 3-7 дней. Хотя бывают случаи, когда инкубационный период достигает 15 суток.
Чаще всего псевдокраснуха диагностируется в весенне-осенний период.
Симптомы
Развитие симптомов розеолы у детей происходит поэтапно, и начинается с повышения температуры тела. При этом все попытки снизить ее с применением жаропонижающих препаратов и средств не дают желаемого результата. Через некоторое время признаки розеолы дополняются воспалением дыхательных органов и появлением кожной сыпи.
Срок лихорадочного состояния у ребенка может составлять 3 дня. Интересно, что температура, достигающая критичной отметки до 40 градусов, может появляться внезапно и также внезапно исчезать. Развитие заболевания ухудшает самочувствие ребенка, которое характеризуется:
- снижением аппетита;
- общей слабостью организма;
- увеличением лимфоузлов в затылочной области и сзади шеи;
- усиленной пульсацией родничка;
- бледностью кожи на руках;
- появлением фебрильных судорог;
- дрожанием подбородка;
- склонностью к жидкому стулу;
- появлением ринита и покраснения горла;
- появлением пятен на мягком небе или языке;
- холодными ногами и руками, несмотря на повышенную температуру тела;
- появлением кожной сыпи в виде розовых пятен в белой окантовке.
При появлении вышеназванных симптомов необходимо немедленно вызывать врача, чтобы избежать возможных осложнений.
Факторы, провоцирующие вспышки розацеа –
Следующий список триггеров, которые могут привести к вспышкам розацеа был составлен на основе клинических исследований и опубликован «Национальным обществом Розацеа» (США).
| Факторы, которые могут вызвать вспышки розацеа | ||
| Продукты – печень, йогурт, сметана, сыр (кроме творога), шоколад, ваниль, соевый соус, дрожжи (хлеб можно) уксус, баклажан, авокадо, шпинат, бобы и горох, цитрусовые, помидоры, бананы, красная слива, изюм или инжир, пряные и слишком горячие продукты. Эмоциональные состояния – стресс, тревожность. | Лекарства – некоторые анальгетики, вазодилататоры, стероиды. Средства по уходу за кожей – косметические средства и лаки для волос, содержащие спирт, гамамелис, ароматизаторы, ментол, мята перечная, эвкалиптовое масло, любое вещество, вызывающее покраснение или жжение. Напитки – любой алкоголь (особенно красное вино), горячие напитки, горячий шоколад, кофе или чай. | Погода – пребывание на солнце, сильный ветер, холод, сильная влажность. Температурные – сауна, горячие ванны, простой перегрев, чрезмерно теплая среда. Медицинские условия – менопауза, кашель, синдром отмены кофеина. Физическая нагрузка – активный спорт, работа с нагрузкой, работа в наклон. |
Важность различных факторов –
Ниже мы разделим эти факторы по силе (от самых сильных – к самым слабым). Напротив каждого фактора вы увидите процент людей, у которых данный фактор был значимым и почти обязательно приводил к развитию вспышки розацеа. Данный список составлен на основе опроса более тысячи пациентов, и также опубликован Национальным обществом Розацеа.
В каком проценте случаев факторы приводят к обострениям –
- воздействие солнца – 81%,
- эмоциональный стресс – 79%,
- жаркая погода – 75%,
- ветер – 57%,
- тяжелые упражнения – 56%,
- потребление алкоголя – 52%,
- горячие ванны – 51%,
- холодная погода – 46%,
- острая пища – 45%,
- влажность – 44%,
- высокая температура тела – 41%,
- некоторые средства по уходу за кожей – 41%,
- горячие напитки – 36%,
- определенная косметика – 27%,
- лекарственные препараты – 15%,
- медицинские условия (см.выше) – 15%,
- некоторые фрукты – 13%,
- маринованное мясо – 10%,
- некоторые овощи – 9%,
- молочные продукты – 8%,
- другие факторы – 24%.
Уход за кожей и косметика –
Бережный уход за кожей и эффективное использование косметики могут улучшить внешний вид вашей кожи, но вы должны использовать средства, которые подходят для чувствительной кожи. Избегайте любых средств, которые вызывают жжение, покраснение или раздражение. Стоит отказаться и от средств для химического и механического пилинга. Кроме раздражающих средств к компонентам, провоцирующих вспышки розацеа, относят –
- спирт,
- гамамелис,
- ароматизаторы,
- ментол,
- мята перечная,
- эвкалиптовое масло.
Старайтесь использовать средства не содержащие отдушек и сильных консервантов. Всегда внимательно читайте список ингредиентов. Не используйте сразу много различных средств. Прежде чем использовать продукт на лице – протестируйте его на шее. Кроме того учтите, что пациентам с розацеа особенно в зимний период (а также при сухом воздухе в помещении или на улице) – нужно регулярно пользоваться увлажняющими кожу кремами. Это снизит раздражение кожи и уменьшит риск вспышек.
Средства для и после бритья у мужчин – бритье может стать большой проблемой для мужчин с розацеа, поэтому один из вариантов – использование электрической бритвы. Также вы должны избегать использования любых лосьонов или средств для бритья и после бритья, содержащих спирт, ментол и др. раздражающие вещества. Используйте мягкие бальзамы после бритья, чтобы успокоить и увлажнить кожу.
Средства защиты от солнца –
Воздействие активного солнечного излучения является главным фактором, вызывающим вспышки розацеа и появление телеангиэктазий. Существует 2 типа повреждающих солнечных лучей – UVA-излучение и UVB-излучение. Солнечное излучение примерно на 96,5% состоит из излучения первого типа, и на 3,5% – второго типа. UVA-лучи глубже проникают в кожу, они приводят к старению кожи, развитию меланом и действуют на кожу на протяжении всего светлого времени суток.
Не смотря на то, что UVB-лучей мало (всего 3,5%) – они способствуют развитию рака кожи. Пациентам с розацеа нужно выбирать средства защиты от солнца, которые защищают сразу от двух типов излучения, причем с SPF от 15 и выше. Минимальным раздражающим действием на кожу будут обладать средства от солнца с минеральными, а не химическими компонентами. К таким компонентам относится оксид цинка и диоксид титана. Наносите такие средства каждый день, когда вы выходите на улицу.
Если вы планируете пребывать на интенсивном солнце – наносите крем каждые 2 часа, а также каждый раз сразу после купания или сильного потоотделения. Но даже выполняя эти рекомендации, вы должны ограничивать свое пребывание на солнце в летнее время, и стараться не находиться долго на солнце в период с 10 до 16 часов. Наша статья: Розацеа на лице причины и лечение – написана на основе клинических исследований, опубликованных «Национальным обществом розацеа» (США), и мы надеемся, что она оказалась Вам полезной!
Источники:
1. Учебник по дерматологии «Fitzpatrick’s Dermatology» (8-ое издание), 2. American Academy of Dermatology (США), 3. National Rosacea Society (Национальное общество Розацеа, США), 4. «Сравнительная оценка эффективности различных методов терапии розацеа» (Перламутров).
Классификация
Розеола у детей может протекать при отсутствии или наличии определенной симптоматики, поэтому заболевание делится на два вида.
Опасность бессимптомного протекания инфекционного заболевания заключается в том, что нет возможности своевременно начать лечение, и кроме этого, ребенок в этот период является носителем розеолы и может заражать других детей при контакте с ними в детском саду или школе.
Во втором случае на интенсивность симптоматики розеолы влияет ряд важных моментов:
- индивидуальные особенности организма малыша;
- сопутствующие факторы;
- уровень защитных сил организма (иммунитет).
При протекании розеолы в простой форме у ребенка повышается температура и появляются характерные высыпания на коже. Примечательно, что после лечения можно не бояться рецидива.
Что касается шелушащейся формы, то она отличается обильной сыпью в виде розовых пятен и пузырьков, которые покрывают кожный покров ребенка, но при этом не сопровождаются зудом и не доставляют малышу дискомфорта.
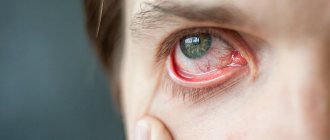
Эритематозно-телеангиэктатическая форма –
Клинические особенности – данный тип характеризуется либо появлением стойкой эритемы (т.е. покраснения) в средней трети лица, либо частыми, но быстро проходящими приступами гиперемии. Гиперемия от эритемы отличается прежде всего своей длительностью – она имеет свойство быстро проходить, при этом выраженность покраснения при гиперемии может быть от умеренной до очень интенсивной. Кроме этого пациенты часто жалуются на проглядывающие сквозь кожу мелкие кровеносные сосуды (телеангиэктазии), а также на отечность лица, шероховатость кожи или шелушение, ощущение стягивания.
Телеангиэктазии при розацеа: фото
При этой форме большинство пациентов связывают резкое ухудшение состояния с воздействием раздражающих факторов – употребление горячих напитков, острой пищи, воздействие солнца, тепла и др. Как правило, эти пациенты отличаются чувствительной кожей и поэтому в ответ на нанесение на поверхность кожи различных средств – у них часто возникает в коже ощущение жжения и покалывания. Многие пациенты при этом типе розацеа не считают, что они чем то болеют, и не обращаются за квалифицированной помощью (24stoma.ru).
Схемы лечения эритематозно-телеангиэктатической формы –
| Выраженность | Лечение |
| Мягкое течение – характеризуется слабой стойкой эритемой или не слишком частыми мягкими кратковременными вспышками гиперемии. Имеются редкие телеангиэктазии. |
|
| Умеренное течение – наблюдается умеренная стойкая эритема или частые неприятные вспышки гиперемии. Имеется несколько хорошо выраженных телеангиэктазий. | В дополнение к вышесказанному:
|
| Тяжелое течение – наблюдается выраженная стойкая эритема или частая сильная гиперемия. Возможно наличие отека тканей в области покраснения. Много хорошо выраженных телеангиэктазий. Пациенты могут жаловаться на жжение, покалывание, шелушение кожи или образование бляшек. | В дополнение к вышесказанному:
|
* Эффективность препаратов с бримонидином была подтверждена в клинических исследованиях «Fowler J, Jackson M, Moore A, опубликованных в журнале Drugs Dermatol 2013; 12: 650-656».
Розацеа на лице: лечение эритематозно-телеангиэктатической формы (фото до и после)
Когда следует обратиться к врачу
Учитывая, что розеола может проявляться резким скачком температуры еще до появления сыпи, необходимо «сыграть на опережение» и обратиться к детскому врачу инфекционисту. Также лечение розеолы у детей надо немедленно начинать при появлении высыпаний на коже. Нельзя предпринимать никаких самостоятельных мер. Зайдите на сайт клиники и запишитесь к врачу на удобное время, получите консультации относительно диагностики и лечения заболевания. Помните, что самодеятельность может быть опасной и иметь плачевные последствия!
Профилактика
Любое заболевание легче предупредить, чем лечить. Учитывая причины розеолы о детей, о которых было сказано выше, профилактика заболевания заключается в укреплении иммунитета организма ребенка с первых дней его появления на свет. Если у взрослых людей происходит формирование защитных сил к вирусам- возбудителям трехдневной лихорадки, то малолетний ребенок является легкой добычей для опасного инфекционного заболевания.
Важно знать, что в единичных случаях розеола может повлечь за собой тяжелейшие осложнения, которых при своевременном лечении розеолы у детей и соблюдении рекомендаций лечащего врача можно избежать.
При достижении ребенком возраста 4 лет риски заболеть розеолой практически исчезают. Как показывает практика, длительное грудное вскармливание малыша является хорошим способом профилактики этого инфекционного заболевания.
Комплекс профилактических мер включает выполнение следующих рекомендаций:
- ребенок должен гулять на свежем воздухе каждый день не менее 2-х часов;
- важно обеспечить ему полноценное питание;
- для исключения рисков инфекционного заболевания необходимо соблюдать личную гигиену, проводить своевременную уборку помещения, ухаживать за ребенком и т.д.;
- для укрепления иммунитета необходимо обеспечить ребенка правильным питанием, приучать к щадящим процедурам закаливания, насыщать организм витаминами;
- надо своевременно лечить все заболевания, особенно инфекционного происхождения;
- у ребенка должен быть полноценный сон и физическая активность днем.
Учитывая, что в осенне-зимний период происходит снижение иммунитета, родителям необходимо уделить должное внимание укреплению иммунитета в этот период.
Отсутствие сезонных овощей можно восполнить употреблением специальных сбалансированных минерально-витаминных комплексов для детей.
Диагностика
При сходных симптомах розеолы и краснухи, у розеолы существуют характерные отличия: сохранение лихорадочного состояния в течение 3 дней и появление сыпи на 4 сутки.
Кроме этого, появляющиеся на коже пятна не сопровождаются зудом и неприятными ощущениями, а после их исчезновения на кожных покровах отсутствуют шрамы и рубцы. Высыпания на теле малыша сначала локализуются в одном месте, а затем постепенно распространяются по шее и лицу.
Лечение розеолы у детей начинается после подтверждения наличия заболевания путем проведения диагностики, включая анализы. В условиях современной лаборатории АО «Медицина» (клиника академика Ройтберга) в ЦАО проводится ряд анализов, которые сдает больной ребенок:
- общий анализ крови и мочи;
- анализ на ПЦР;
- анализ кала на дисбактериоз;
- серологические исследования.
Полученные в ходе исследований результаты дают детскому врачу инфекционисту сделать соответствующие выводы, поставить диагноз и определить способ, как лечить розеолу у ребенка с учетом особенностей протекания заболевания и состояния здоровья конкретного маленького пациента.
Индивидуальный подход, высокая квалификация врача и широкие возможности нашего медицинского учреждения позволяют быстро и эффективно справляться с устранением симптомов заболевания.
В АО «Медицина» (клиника академика Ройтберга) все исследования проводятся на современном оборудовании. Результаты анализов предоставляются в максимально сжатые сроки, что значительно облегчает постановку диагноза и назначение правильного лечения. Вы можете узнать на сайте весь перечень услуг, а также их стоимость.
Лечение
Лечение розеолы у детей осуществляется на основе комплексного подхода, основным этапом которой является медикаментозная терапия. В качестве полезного и эффективного дополнения к основному курсу могут назначаться некоторые проверенные народные средства.
Немаловажную роль в процессе выздоровления играет соблюдение определенного режима, который позволяет быстрее справиться с болезнью.
Важно! При повышении температуры до критических показателей и безуспешных попытках ее нормализации, не надо затягивать время и немедленно вызвать бригаду скорой помощи по телефону +7 (495) 229-00-03 (круглосуточно).
Особенности лечения розеолы
Если у вашего ребенка диагностировали розеолу, позаботьтесь о том, чтобы больной находился в хорошо проветриваемом помещении и употреблял воду каждые 20 минут небольшими порциями. Это позволит избежать обезвоживания организма.
Если ребенок в период лихорадки отказывается от еды, не надо его принуждать есть насильно. Когда температура спадет, меню малыша должно состоять из легкоперевариваемых продуктов и блюд, насыщенных овощами и фруктами.
Медикаментозное лечение розеолы предусматривает прием препаратов, которые должен назначать только врач по результатам анализов. Любая самодеятельность при лечении инфекционного заболевания исключается!
Одновременно с приемом медикаментов необходимо обрабатывать кожные покровы с применением специальных мазей и кремов, которые помогут быстрее убрать высыпания на теле малыша.
После основного курса лечения ребенку назначается восстановительная терапия, включающая прием витаминов и иммуностимулирующих средств, для улучшения защитных функций детского организма, прогулки на свежем воздухе, активные игры.
При выборе препаратов для лечения розеолы у ребенка, врач уделяет особое внимание медикаментам для устранения лихорадки или судорожного синдрома у малыша.
Для этого используются жаропонижающие средства, соответствующие возрасту маленького пациента. Известно, что для лечения розеолы могут применяться не все антибиотики, поэтому подбором медикаментов и их назначением должен заниматься исключительно врач.
Что касается народных средств, то тут надо проявлять осторожность. Например, от применения их для снижения температуры, необходимо воздержаться.
Важно знать, что с помощью натуральных компонентов можно добиться улучшения общего состояния ребенка, а вот на сам возбудитель заболевания они никак не повлияют. Народные средства являются эффективными на последнем этапе лечения розеолы у детей. Из самых распространенных и эффективных рецептов народной медицины рекомендуются следующие.
- Компот из сухофруктов. Для его приготовления необходимо любые виды сухофруктов или их смесь залить кипятком и после настаивания течение 1 часа можно давать малышу небольшими порциями для поддержания водного баланса и утоления жажды.
- Травяные отвары из ромашки аптечной, календулы, зверобоя, плодов шиповника повышают сопротивляемость организма к инфекциям. Приготовить отвары можно простым стандартным методом.
- Лечебный чай с листочками малины, лимоном, липой, небольшим количеством смородинового сока для скорейшего восстановления после болезни.
При соблюдении всех назначений и рекомендаций врача, симптомы болезни быстро отступят, и ваш малыш снова будет здоровым, веселым и радостным!
Папуло-пустулезная форма –
Папуло-пустулезная форма розацеа проявляется в виде стойкой эритемы в средней трети лица, на фоне которой имеются единичные или множественные папулы или пустулы (имеют вид прыщей). У некоторых пациентов могут наблюдаться бляшки, возвышающиеся над поверхностью кожи. При лечении этой формы на первом этапе важнее всего убрать воспалительный компонент, и только после этого переходить к коррекции эритемы или телеангиэктазий.
Схемы лечения папуло-пустулезной формы –
| Выраженность | Лечение |
| Мягкое течение – имеется несколько папул или пустул без бляшек; наблюдается умеренная стойкая эритема. |
|
| Умеренное течение – от нескольких до многочисленных папул или пустул (но без бляшек); наблюдается умеренная стойкая эритема. | |
| Тяжелое течение – многочисленные папулы или пустулы с бляшками или без них; наблюдается тяжелая постоянная эритема; возможно жжение и покалывание. | В дополнение к вышесказанному:
|
* Эффективность препаратов с Ивермектином была подтверждена в клинических исследованиях «Stein Gold L, Kircik L, Fowler J, опубликованных в журнале Drugs Dermatol 2014; 13: 316-323».
Розацеа: лечение папуло-пустулезной формы (фото до и после)