Общие сведения
Контагиозный моллюск у детей как патология отмечен в международной классификации болезней (МКБ-10) под кодом В08.1. Хроническая форма болезни у подростков является поводом для отсрочки или иногда недопущения к службе в армии. При напряженном иммунитете заболевание проходит самостоятельно через 3-6 месяцев. Если иммунная система слабая, при отсутствии лечения патология переходит в хроническую форму.
Лечение контагиозного моллюска у детей, если начато вовремя, в основном завершается успешно. Прогноз благоприятный, осложнения и рецидивы случаются редко. Справиться с заболеванием легко – важно укрепить детский иммунитет.
Схожесть с другими болезнями
Контагиозный моллюск состоит из огромного количества элементов. Именно поэтому его очень легко спутать с другими кожными заболеваниями.
К ним относятся:
- Остроконечные кондиломы;
- Плоские бородавки;
- Микропапилломатоз вульвы;
- Гиперплазия сальных желёз;
- Перламутровые папулы полового члена;
- Сирингиомы.
В случае выявления одиночного большого элемента проводится дифференциальная диагностика с кератоакантомой базальноклеточным и плоскоклеточным раком кожи.
Симптомы контагиозного моллюска
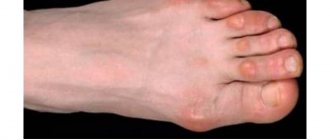
После попадания вируса в организм может пройти от 2 недель до полугода, прежде чем заболевание проявит себя. Для патологии характерны высыпания, внешне похожие на обычные папулы (прыщики) телесного цвета. Уплотнения напоминают узелки или подкожные шарики. По оттенку они почти не отличаются от основного цвета кожного покрова, хотя могут быть чуть белее. Верхушка жемчужного цвета. По мере развития узелка в центре появляется вдавление, напоминающее по виду «пупок».
Прыщики бывают одиночные или сливаются в группы. Они располагаются в основном на лице, на коже верхней части туловища. Реже встречаются на ногах, бедрах или ягодицах. Если раздавить пузырек, из него выделится сухая творожистая масса.
Нельзя определенно сказать, чем опасен контагиозный моллюск у ребенка. Высыпания не причиняют детям беспокойства. Они не зудят, не вызывают боль, не гноятся и не воспаляются. Вторичное инфицирование и заражение может произойти только при выдавливании содержимого пузырьков, поэтому лучше не делать этого и не позволять ребенку расчесывать высыпания.
Диагностика и лечение ЗППП
21 июля 2019
СПИД
Возбудитель: вирус иммунодефицита человека. Инкубационный период: 1 — 3 месяца. Симптомы: комплекс заболеваний, которые возникают у человека с ВИЧ на фоне низкого иммунитета. Исход лечения: неизлечимо, носительство вируса, смерть в среднем через 10 лет.
Гепатит С
Возбудитель: вирус гепатита C. Инкубационный период: 7 недель (3-20 недель). Симптомы: поражения печени Исход лечения: хронический гепатит (60-70%), носительство (20-30%), выздоровление (20%).
Гепатит B
Возбудитель: вирус гепатита B. Инкубационный период: от 30 дней до 6 месяцев (наиболее часто — 60-120 дней). Симптомы: В типичных случаях гепатит В начинается с повышения температуры, слабости, болей в суставах, тошноты и рвоты. Возможны и такие симптомы, как потемнение мочи и обесцвечивание кала. Могут появиться высыпания, увеличиться печень и селезёнка. Желтуха для гепатита В малохарактерна. Поражение печени при гепатите В может быть крайне тяжелым и в сложных случаях приводить к циррозу и раку печени. Исход лечения: хронический гепатит, носительство, выздоровление. Профилактика: 3-кратная прививка.
Папилломавирус
Возбудитель: папилломавирус человека (Human papillomavirus, HPV) Инкубационный период: от 3-х месяцев до нескольких лет Симптомы: У подавляющего большинства людей, зараженных ВПЧ (любого типа), он никак не проявляется. Вирус находится под контролем иммунной системы. Остроконечные кондиломы возникают лишь у 1-2% людей, зараженных ВПЧ «низкого риска». Их возникновение и возможные дальнейшие рецидивы связаны с ослаблением общего и местного иммунитета. На половых органах появляются бородавчатые образования розового или телесного цвета. Размер элементов — от 1 мм до нескольких сантиметров. Высыпания могут расти, постепенно приобретая вид цветной капусты. У мужчин остроконечные кондиломы чаще всего возникают на головке полового члена, венце головки, уздечке крайней плоти и внутреннем листке крайней плоти. Вирус является канцерогенным. Исход лечения: рецидивирующее течение, неизлечимо.
Генитальный герпес
Возбудитель: вирус простого герпеса: ВПГ-1 и ВПГ-2. Инкубационный период: 2-10 суток Симптомы: — зуд, жжение, болезненность — маленькие пузырьки, наполненные прозрачной жидкостью. Пузырьки лопаются с образованием болезненных красных язвочек — герпетический уретрит Исход лечения: рецидивирующее течение, неизлечимо.
Туберкулез гениталий
Возбудитель: микобактерии туберкулёза — Mycobacterium tuberculosis, Mycobacterium bovis. Инкубационный период: ? Симптомы: Боли локализуются в зависимости от поражения — в области яичника или внизу живота, может быть затруднено мочеиспускание. Общие признаки интоксикации организма: утомляемость, потливость, субфебрильная температура. Исход лечения: неизлечимо.
Гепатит G
Возбудитель: вирус гепатита G. Инкубационный период: 2-26 недель Симптомы: могут отсутствовать Исход лечения: хронический гепатит (36%), носительство, выздоровление.
Гепатит TTV
Возбудитель: вирус гепатита TTV. Инкубационный период: ? Симптомы: неизвестны. Исход лечения: неизвестен.
Цитомегалия
Возбудитель: цитомегаловирус (разновидность вируса герпеса). Инкубационный период: от 7 до 30 дней (чаще 7-10 дней). Симптомы: — ОРЗ (острое респираторное заболевание) — Множественное поражение внутренних органов — Воспаление органов мочеполовой системы Исход лечения: неизлечимо.
Кандидоз (молочница)
Возбудитель: дрожжеподобные грибы Candida albicans и реже другие грибы. Инкубационный период: 10-20 дней Симптомы: Самым ярким симптомом заболевания является появление густых слизистых бело-розовых выделений из уретры с тяжистыми белыми нитями. Также может ощущаться дискомфорт в уретре при мочеиспускании. Общее самучувствие страдает редко. Кандидозный уретрит часто сопровождается баланопоститом с характерными творожистыми пятнами на головке полового члена и внутреннем листке крайней плоти. Исход лечения: выздоровление, реже рецидивирование.
Сифилис
Возбудитель: бледная трепонема (Treponema pallidum). Может существовать в 4 формах — спиралевидная, зернистая, цистовая и L-форма, что вызывает различные клинические варианты течения болезни. Инкубационный период: в среднем 3 недели (21 день), под воздействием антибиотиков, принятых в инкубационном периоде он может удлинятся до 3-6 месяцев. Симптомы: Первичный сифилис проявляется шанкром, чаще генитальным, с сопутствующим лимфаденитом. Могут встречаться экстрагенитальныеи атипичные первичные поражения. Начинается через 3-4 недели после заражения и продолжается 5-6 недель. Основные признаки сифилитического шанкра: — эрозия (85%) или язва (15%) на месте внедрения бледной трепонемы — правильные округлые или овальные очертания с четкими плотными, валикообразно приподнятыми инфильтрироваными краями — скудное серозное отделяемое и мясо-красного цвета дно — при пальпации(прощупывании) в основании определяется уплотнение плотноэластической консистенции (отсюда название — твердый шанкр) Исход лечения: Выздоровление либо носительство (серопозитивность).
Гонорея (триппер)
Возбудитель: гонококк (Neisseria gonorrhoeae). Инкубационный период: от 2 до 5 суток Симптомы: желтовато-белые выделения из мочеиспускательного канала, боль при мочеиспускании. Исход лечения: выздоровление.
Микоплазмоз
Возбудитель: микоплазмы Mycoplasma hominis и Mycoplasma genitalium. Инкубационный период: от 4 до 25 дней (чаще 7-14 дней). Симптомы: Может протекать малозаметно. Слизистые выделения из половых путей, неприятные ощущения при мочеиспускании, зуд, слабые боли внизу живота. В запущенных случаях — хроническое восполение мочевого пузыря, почек, предстательной железы. Исход лечения: Выздоровление.
Уреаплазмоз
Возбудитель: уреаплазмы Ureaplasma parvum и Ureaplasma urealyticum. Инкубационный период: в среднем 10-14 дней. Симптомы: либо бессимптомно либо уретрит (воспаление мочеиспускательного канала). Исход лечения: Выздоровление.
Хламидиоз
Возбудитель: хламидия (Chlamydia trachomatis). Инкубационный период: 7 — 21 дней. Симптомы: выделения из мочеиспускательного канала (чаще всего прозрачные, скудные), боль при мочеиспускании (часто легкая). Исход лечения: Выздоровление.
Трихомониаз
Возбудитель: влагалищная трихомонада (Trichomonas vaginalis). Инкубационный период: 5-15 дней Симптомы: Заболевание начинается с появления характерного зуда в области головки полового члена при мочеиспускании. Чуть позже зуд распространяется на весь мочеиспускательный канал, появляются скудные белесоватые или серые пенистые выделения из уретры. В сперме при этом могут появляться прожилки крови (гемоспермия). Исход лечения: Выздоровление
Бактериальный вагиноз (гарднереллез)
Возбудитель: гарднерелла (Gardnerella vaginalis), мобилункус (Mobiluncus) Инкубационный период: 7-10 дней. Симптомы: У мужчин гарднерелла вызывает в первую очередь уретрит. При гарднереллезном уретрите выделения из мочеиспускательного канала серого цвета, водянистые, с неприятным «рыбьим» запахом. Количество их незначительное. Из других проявлений отмечаются обычные для уретрита жжение, зуд или просто неприятные ощущения при мочеиспускании. NB! Возможно отсутствие симптомов. Исход лечения: Выздоровление.
Бактериальный уретрит/простатит
Возбудитель: Синегнойная палочка (Pseudomonas aeruginosa), стафилококки (Staphylococcus), Стрептококки группы В (Streptococcus agalactiae), Протей (Proteus spp), Энтеробактерии (Enterobacteriaceae): Escherichia, Klebsiella, Enterobacter, Serratia, Hafnia, Salmonella, Edwardsiella, Citrobacier, Providencia. Инкубационный период: ? Симптомы: воспаление. Исход лечения: Выздоровление.
Контагиозный моллюск
Возбудитель: вирус Molluscovirus hominis. Инкубационный период: от нескольких недель до 4-6 месяцев Симптомы: Заболевание проявляется жемчужно-белыми или розовыми блестящими узелками с пупковидным вдавлением в центре. Размер элементов — от 1 мм до 15 мм. Исход лечения: Выздоровление.
Чесотка
Возбудитель: чесоточный клещ Sarcoptes scabiei. Инкубационный период: Инкубационный период составляет в среднем 8 -12 дней, но может быть от нескольких часов до 6 недель, все зависит от количества внедрившихся клещей и от реактивности организма. Симптомы: Первым симптомом заболевания является зуд, который появляется при внедрении паразитов и беспокоит в основном в вечерние и ночные часы, так как на это время приходится наибольшая активность самки чесоточного клеща. При развитии клинической картины чесотки основным симптомом заболевания служит чесоточный ход, который самка прокладывает на границе рогового и зернистого слоя эпидермиса. Типичный чесоточный ход имеет вид слегка возвышающейся над уровнем кожи линии беловатого или грязно-серого цвета длиной от 0,5 до 1 см. На переднем конце хода можно видеть самку клеща, просвечивающую через роговой слой в виде черной точки. Исход лечения: Выздоровление.
Лобковый педикулез (фтириаз)
Возбудитель: Лобковая вошь, или площица (Phthirus pubis). Паразиты имеют грязно-желтую, серо-коричневатую окраску, размеры самца около 1 мм, самки — 1,5 мм. Вши являются источником заражения человека эпидемическим сыпным тифом и возвратным тифом. Инкубационный период: ? Симптомы: — зуд, сопровождающийся появлением расчесов и кровянистых корочек — обнаружение на волосистых частях тела и одежде личинок и половозрелых вшей, а также гнид, численность которых наиболее значительна — появление эритемы и папул («папулезная крапивница») в местах кровососания вшей — дерматит и экзематизация кожи при длительном течении педикулеза и фтириаза — появление голубоватых пятен (macula coerulea) в местах кровососания вшей Исход лечения: Выздоровление.
Мочеполовой амебиаз
Возбудитель: Entamoeba histolytica и Амеба дизентерийная. Инкубационный период: от 1-2 недель до 3 мес. Симптомы: Половым путем может передаваться две формы амебиаза: 1. Кишечная (при аннилингусе). На стенках органов желудочно — кишечного тракта образуются глубокие язвы, дно которых гноится. 2. Кожная (при анальном половом сношении). Бородавчатые изъязвления в области гениталий и заднего прохода, называемые амебомами. Исход лечения: Выздоровление.
Мочеполовой шигеллез
Возбудитель: Шигелллы, которых в природе насчитывается более 50 видов: shigella flexneri, shigella sonnei, shigela boydii. Шигеллы являются возбудителями дизентерии и ряда пищевых токсикоинфекций. Проживают эти микроорганизмы в конечных отделах кишечника (толстая и прямая кишка). Инкубационный период: 7-12 дней Симптомы: Скудные гнойные выделения из уретры. В ряде случаев возможно отсутствие выделений, а лишь небольшой зуд в мочеиспускательном канале или чувство дискомфорта. Исход лечения: ?
Лямблиоз
Возбудитель: Lamblia intestinalis. Передается при анальных контактах. Инкубационный период: от 1 до 3 недель. Симптомы: У большей части инвазированных лямблиоз протекает без каких-либо клинических проявлений (латентная форма); клинически выраженные заболевания протекают в виде острой и хронической форм. Инкубационный период продолжается до 1 до 3 нед. Заболевание начинается остро, у больного появляется жидкий водянистый стул без примесей слизи и крови. Стул неприятного запаха, на поверхности всплывают примеси жира. Появляются боли в эпигастральной области. Образуется большое количество газа, раздувающего кишечник, отмечается отрыжка газом с сероводородным запахом. Отмечаются снижение аппетита, тошнота, может быть рвота, у некоторых больных незначительно повышается температура тела. Исход лечения: Выздоровление.
Донованоз (гранулематоз)
Возбудитель: тельца Донована (Calymmatobacterium granulomatis) Инкубационный период: от 8 сут до 12 нед (в среднем около 30 сут). Симптомы: Сначала появляется узелок красного цвета, величиной с горошину. Затем он изъязвляется, образуя безболезненную язву мясисто-красного цвета с бархатистой поверхностью. Края язвы приподнятые, неровные. Язва постепенно увеличивается в размере. Исход лечения: ?
Лимфогранулематоз
Возбудитель: венерическая лимфогранулема. Инкубационный период: от 5 до 21 суток (в среднем около 10 суток). Симптомы: Заболевание начинается с бугорка или пузырька на месте внедрения возбудителя (обычно на половых органах), который быстро исчезает или может остаться незамеченным. Через 1-4 нед увеличиваются регионарные лимфатические узлы (у мужчин чаще всего паховые, у женщин — малого таза). Пораженные лимфатические узлы при этом уплотняются, становятся болезненными, спаиваются между собой. Кожа над узлами приобретает цвет — от розового до синюшно-красного. Со временем лимфатические узлы вскрываются с выделением желтоватого гноя. Исход лечения: Выздоровление.
Мягкий шанкр (шанкроид)
Возбудитель: бацилла Дюкрея-Унны-Петерсона (Haemophilus ducreyi) Инкубационный период: от 2 до 10 суток (в среднем 3-5 суток). Симптомы: На месте внедрения возбудителя появляется маленькое красное пятно, на месте которого вскоре возникает пузырек с гнойным содержимым. После вскрытия последнего формируется язва. Язва при мягком шанкре характеризуется неправильной формой, диаметром от нескольких миллиметров до нескольких сантиметров, мягкой консистенцией и болезненностью. Исход лечения: Выздоровление.
Причины контагиозного моллюска
Контагиозный моллюск вызывается одноименным вирусом. Выделяют 4 типа, но патологию чаще провоцируют 1-й и 2-й типы. Микроорганизм относится к группе вирусов оспы и опасен только для человека: животные к нему нечувствительны. Высыпания на лице и теле у детей вызывает обычно вирус 1-го типа. Заражение вторым типом, как правило, проявляется в виде характерных высыпаний в зоне половых органов. Для обоих микроорганизмов характерен длительный инкубационный период, доходящий до полугода.
Передача вирусов у детей происходит контактным путем. Если в коллективе есть больной ребенок, у других малышей высока вероятность подхватить вирус. Заражение реализуется такими путями:
- через средства личной гигиены;
- при купании в общем бассейне, водоеме;
- при вдыхании пыли (вирус хорошо сохраняется в земле, пыли).
Повышают риск заражения ослабленный иммунитет, несоблюдение гигиены, аллергическая реакция, лечение иммунодепрессантами, дерматологические болезни. Особенно опасен моллюск для детей с положительным ВИЧ-статусом.
Протекание болезни
В большинстве случаев, приоритетно в детские годы, контагиозные моллюски исчезают самопроизвольно по истечению максимум шести месяцев. В редких случаях может проявиться рецидивирующая форма, то есть появления новых элементов высыпания. В принципе, контагиозный моллюск, не является угрозой для жизни. Более того, его можно приписывать к общей косметологической проблеме.
Большее внимание стоит уделять осложнённым, генерализованным и рецидивирующим формам. В таких случаях обязательно необходима консультация специалиста – иммунолога и сдача иммунограммы с дальнейшим обследованием на ВИЧ – инфекции.
Во время механических повреждений высыпных элементов, то есть порезов, царапин, при выдавливании или бритье, имеет возможность появиться аутоинокуляция. Аутоинокуляция – сильное распространение данной инфекции.
Диагностика контагиозного моллюска
Заболевание сложно выявить самостоятельно, поскольку узелки на коже напоминают обычные прыщики. Если высыпания единичные, взрослые чаще всего не обращают внимания на эти признаки и полагают, что они пройдут сами.
В клинике «СМ-Доктор» работают только опытные врачи, которым не составит труда поставить правильный диагноз еще на первом приеме.
Для подтверждения диагноза берут соскоб кожи и изучают материал под микроскопом. При заражении вирусом в цитоплазме клеток заметны моллюсковые тельца.
Диагноз «контагиозный моллюск» еще не означает, что у ребенка есть серьезные проблемы со здоровьем. Лечить нужно не только кожу, но и укреплять иммунитет, чтобы организм мог сам справиться с возбудителем.
Лечение контагиозного моллюска
Если у взрослых с сильным иммунитетом болезнь можно не лечить, то дети нуждаются в курсе терапии. После консультации педиатра ребенок должен посетить дерматолога. Чем лечить контагиозный моллюск у детей, зависит от выбора врача:
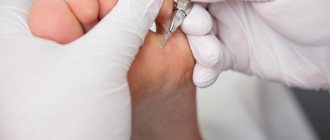
- Можно удалять содержимое «прыщей» пинцетом и острой ложечкой. После процедуры пораженные зоны смазывают йодом.
- Можно прижигать лазером или током. Такой метод удаления возбудителя называется диатермокоагуляция.
- Можно прижигать высыпания сухим льдом или жидким азотом.
Если сыпь занимает значительные участки тела, показана системная терапия –иммуностимулирующие медикаменты и антибиотики. Детям до 10 лет прописывают только иммуномодуляторы, поскольку антибиотики тетрациклинового ряда им противопоказаны.
Полностью избавиться от вируса нельзя из-за особенностей строения и жизнедеятельности микроорганизма. Лекарства могут лишь укрепить иммунитет и быстрее убрать внешние признаки заболевания. Микроорганизмы остаются в человеческом организме на всю жизнь. Чтобы избежать в дальнейшем рецидивов, нужно следить за состоянием здоровья, полноценно питаться, укреплять иммунитет. Родителям необходимо приучать малыша к гигиене и здоровому образу жизни.
Важно! Нельзя лечить моллюск народными средствами: травами, прижиганиями. Подобные меры только увеличивают зону поражения на коже. Лучше обратиться к врачу и получить традиционное лечение с доказанной эффективностью.
Профилактика контагиозного моллюска
Избежать заражения вирусом сложно. Это может случиться в любой момент, поскольку больной человек может оказаться рядом в транспорте, встретиться при посещении больницы и других общественных учреждений, при пользовании бассейном и т.д. Но крепкая иммунная система предотвратит развитие заболевания.
Оградить ребенка от вируса можно соблюдением мерами профилактики:
- пополнять рацион малыша фруктами и овощами, придерживаться правильного питания;
- принимать витаминные комплексы;
- чаще проветривать помещение, гулять на свежем воздухе;
- заниматься физическими упражнениями;
- избегать мест большого скопления людей;
- следить за здоровьем ребенка и вовремя лечить вирусные болезни;
- соблюдать правила гигиены;
- пользоваться индивидуальными средствами по уходу за своим телом.
Контагиозный моллюск у детей не опасен, его проявления легко излечиваются. Но чтобы избежать рецидивов в будущем, нужно следить за иммунитетом, не переохлаждаться, полноценно питаться и вести здоровый образ жизни. В клинике «СМ-Доктор» опытные специалисты быстро и достоверно установят диагноз, пропишут самые действенные схемы лечения и порекомендуют меры профилактики рецидивов.
Способы заражения и провоцирующие факторы
Инфицирование вирусом происходит при контакте с больным или носителем вируса. Использование общих с больным вещей и предметов также представляет опасность, поскольку ортопоксвирусы некоторое время сохраняют свою активность на различных поверхностях. По этой причине дети часто инфицируются при посещении спортивных секций, где вероятность распространения инфекции особенно высока из-за большого скопления людей, которые пользуются одними и теми же спортивными снарядами. Контактные виды спорта (например, единоборства) также представляют опасность, поскольку при близком контакте вероятность передачи вируса увеличивается.
Детская секция дзюдо. Фото: nomadsoul1 / freepik.com
У молодых людей, ведущих половую жизнь, заражение чаще всего происходит при половом контакте. Как и у маленьких детей, у пожилых людей провоцирующим фактором заражения выступает ослабление иммунитета. ВИЧ-инфицированные, а также люди, страдающие атопическим дерматитом, находятся в группе риска. Одним из факторов развития заболевания служит длительный прием глюкокортикоидных препаратов и цитостатических средств, снижающих активность иммунной системы человека.
Важно! Если контагиозный моллюск передается половым путем, то многие ошибочно полагают, что защититься от вируса можно, пользуясь презервативом. Это большое заблуждение, поскольку презерватив эффективен только для защиты от инфекций, сосредоточенных непосредственно в области мочеиспускательного канала, в половом члене, сперме или влагалище. Полностью защититься же от таких половых инфекций, как контагиозный моллюск, сифилис или генитальный герпес при помощи презерватива невозможно.