Классификация
Сами нейтрофильные лейкоциты бывают двух основных видов: сегментоядерные (зрелые) и палочкоядерные (молодые). Палочкоядерные нейтрофилы в норме составляют от 1 до 5% от общего количества лейкоцитов, сегментоядерные — от 35 до 65% . По соотношению молодых и зрелых клеток выделяют нейтрофилезы с ядерным сдвигом и без него. Ядерный сдвиг влево подразумевает увеличение количества молодых форм нейтрофилов и подразделяется на следующие виды:
- Гипорегенераторный. Незначительное увеличение палочкоядерных нейтрофильных лейкоцитов. Причиной являются инфекционные, воспалительные заболевания с легким течением.
- Регенераторный. Характеризуется появлением в крови метамиелоцитов (промежуточных форм между миелобластными клетками и гранулоцитами). Встречается во время инфекций со средней степенью тяжести (брюшной тиф, пневмония).
- Гиперрегенераторный. Выраженная гиперактивация гранулоцитарного ростка костного мозга с нарушением созревания гранулоцитов. В крови резко увеличено число палочкоядерных нейтрофилов, метамиелоцитов, промиелоцитов, иногда присутствуют миелобласты. Возможна анэозинофилия (полное отсутствие эозинофилов). Такая форма нейтрофилеза наблюдается в самом начале гнойно-воспалительных процессов (сепсис, абсцессы, флегмоны).
- Дегенеративный. Наряду с увеличенным числом палочкоядерных лейкоцитов в крови появляется большое количество деструктивно измененных сегментоядерных нейтрофилов (токсическая зернистость, пикноз ядер). Свидетельствует об угнетении функциональной активности костного мозга. Характерен для разгара тяжелых инфекций.
При нейтрофилезе, имеющем ядерный сдвиг вправо, в гемограмме отмечается отсутствие молодых форм гранулоцитов и появление гиперсегментированных (содержащих более 5 сегментов) нейтрофилов. Нейтрофилез без ядерного сдвига сопровождается увеличением только сегментоядерных нейтрофилов. По отношению к другим видам лейкоцитов выделяют:
- Относительный нейтрофилез. Увеличение процентного соотношения нейтрофилов (у взрослых более 75%, у детей до 5 лет — более 55%) в лейкоцитарной формуле, общее количество лейкоцитов нормальное.
- Абсолютный нейтрофилез. Увеличение числа нейтрофилов при одновременном повышении уровня лейкоцитов.
Виды нейтрофилии в зависимости от степени ядерного сдвига в лейкоцитарной формуле
Для постановки верного диагноза и назначения лечения важно учитывать степень ядерного сдвига в лейкоцитарной формуле:
- Ядерного сдвига не происходит. При этом в крови увеличивается численность зрелых сегментно-ядерных нейтрофилов и диагностируется общий лейкоцитоз. Подобная ситуация наблюдается после сытного обеда, после физических усилий, при кровотечениях, либо на фоне легкого инфекционного заболевания.
- Ядерный сдвиг влево. Нейтрофилия характеризуется увеличением численности полиморфно-ядерных нейтрофилов и небольшим приростом миелоцитов. Подобная картина крови характерна для воспаления легких, скарлатины, дифтерии и тифа.
- Нейтрофилия сопровождается значительным скачком уровня миелоцитов. Это будет указывать на тяжелое течение инфекции или на гнойно-септическое воспаление.
- Нейтрофилия с дерегенераторным ядерным сдвигом. В этом случае в крови появляются видоизмененные нейтрофилы, что сигнализирует о тяжелейших инфекциях и интоксикациях организма, либо указывает на поражение костного мозга.
- Нейтрофилия с ядерным сдвигов влево. В крови присутствуют нейтрофилы, имеющие более 5 сегментов. Иногда они обнаруживаются у здоровых людей, а иногда являются признаком анемии Аддисона-Бирмера.
Причины нейтрофилеза
Физиологические причины
Существует так называемый физиологический нейтрофилез, или псевдонейтрофилез. Его возникновение связано не с усилением продукции нейтрофилов, а их перераспределением, т.е. изменением соотношения пристеночного и циркулирующего пула нейтрофилов в сторону последних. Псевдонейтрофилез наблюдается при стрессе, интенсивной физической нагрузке, воздействии тепла или холода, после приема пищи. Также нередко нейтрофилы увеличены во время беременности, у новорожденного ребенка.
Инфекции у детей
У ребенка дошкольного возраста (до 5-6 лет) из-за физиологического снижения уровня нейтрофилов вследствие лейкоцитарного перекреста имеется повышенная восприимчивость к бактериальным инфекциям. У детей нейтрофилы увеличиваются главным образом при скарлатине, стрептококковой ангине. В детской популяции довольно часто встречается такая опасная инфекция, как дифтерия. Также среди дошкольников распространены паразитарные инвазии (аскаридоз, энтеробиоз, токсокароз). При этих заболеваниях помимо нейтрофилеза в крови наблюдается высокая эозинофилия.
Инфекции у взрослых
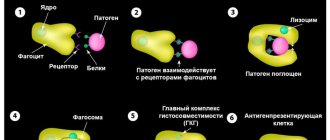
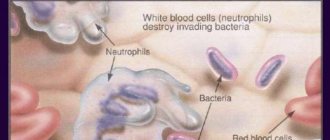
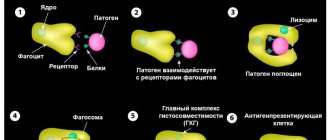
Наиболее часто нейтрофилы бывают увеличены при бактериальных инфекциях. Основная функция нейтрофилов — противоинфекционная защита макроорганизма, а именно, уничтожение бактерий. Также они принимают участие в борьбе с вирусами, паразитами. Мигрируя через сосудистую стенку, нейтрофилы направляются к очагу локализации патогенного микроорганизма. Выделяя цитокины и медиаторы воспаления, нейтрофилы активируют другие компоненты иммунной системы (комплемент, Т-В-лимфоциты).
Нейтрофильные лейкоциты сначала фагоцитирут (поглощают) инфекционный агент, затем секретирует ферменты деградации (лизоцим, лактоферрин, фосфатазы) и активные формы кислорода (супероксид-анион, гидроксильный радикал, перекись водорода), что способствует гибели микроорганизмов. Нейтрофилез быстро нарастает, достигает максимума параллельно разгару заболевания, постепенно снижается после антибактериальной терапии.
Наиболее распространенной причиной нейтрофилеза у взрослых являются острые локализованные бактериальные (пневмония, синусит, пиелонефрит) или специфические инфекции (брюшной тиф). Для них типичен умеренный нейтрофилез. Реже причиной становятся тяжелые генерализованные инфекции (бактериальный эндокардит, сепсис, менингококковый менингит), характеризующиеся высоким нейтрофилезом с гиперрегенераторным или дегенеративным сдвигом.
Острые хирургические патологии
Довольно часто нейтрофилы бывают увеличены при острой абдоминальной патологии (холецистит, панкреатит, прободение язвы желудка или 12-перстной кишки), гнойных процессах (флегмона, абсцесс). Нейрофилия у ребенка часто встречается при аппендиците. Увеличение числа нейтрофильных лейкоцитов при данных заболеваниях выступает как реакция на воспалительный процесс. Точно установлена коррелирующая связь между тяжестью воспаления и степенью повышения нейтрофилов. Обычно наблюдается высокий нейтрофилез с дегенеративным сдвигом лейкоцитарной формулы влево, который быстро регрессирует после экстренного оперативного вмешательства. Однако нейтрофилы могут оставаться и в пределах нормы.
Повреждение или распад тканей
К таким состояниям относятся инфаркты различных органов (миокарда, легких, кишечника), полостные операции, гангрены, панкреонекроз. Причиной нейтрофилеза является стимуляция продуктами распада гранулоцитопоэза в костном мозге. Дополнительную роль играет реактивная нейтрофилия, возникающая из-за выброса в кровь большого количества гормонов стресса (катехоламинов, глюкокортикостероидов).
Также возникновению нейтрофилеза при данных состояниях способствует присоединение вторичной инфекции (например, пневмонии вследствие инфаркта легкого). Степень нейтрофилеза коррелирует с объемом поврежденной, некротизированной ткани, зачастую достигает очень высоких значений (особенно у ребенка), может сохраняться длительное время, снижается по мере выздоровления.
Ревматологические заболевания
Нейтрофилез может наблюдаться при некоторых хронических воспалительных патологиях ревматической природы. Есть предположение, что медиаторы, цитокины, аутоантитела, которые образуются в процессе ревматического воспаления, стимулируют костномозговую выработку нейтрофильных гранулоцитов. Обычно появление нейтрофилеза наряду с другими лабораторными маркерами, такими как повышенная скорость оседания эритроцитов, С-реактивный белок, свидетельствует об обострении заболевания.
После противовоспалительного лечения концентрация нейтрофилов постепенно возвращается к норме. У взрослых особенно высокий нейтрофилез характерен для острой подагрической атаки, некротизирующих васкулитов (узелкового полиартериита, гранулематоза с полиангиитом). У ребенка нейтрофилы увеличены чаще всего при дерматомиозите.
- Болезни суставов: ревматоидный артрит, анкилозирующий спондилоартрит (болезнь Бехтерева).
- Диффузные болезни соединительной ткани (коллагенозы): системная красная волчанка, системная склеродермия, болезнь Шегрена.
- Воспалительные заболевания кишечника: болезнь Крона, неспецифический язвенный колит.
- Системные васкулиты: неспецифический аортоартериит Такаясу, гигантоклеточный артериит Хортона.
Онкологические заболевания
Нейтрофилез иногда может свидетельствовать о злокачественной опухоли. Его возникновению способствуют два механизма — распад опухолевой ткани и способность некоторых опухолевых клеток секретировать гранулоцитарные колониестимулирующие факторы роста (паранеопластический синдром). Наиболее часто нейтрофилез встречается у пациентов с раком молочной железы, легкого, толстого кишечника, яичников. Нейтрофилез нарастает медленно, по мере роста опухоли, достигает умеренных цифр, постепенно регрессирует после химиотерапии либо быстро приходит в норму после хирургического удаления неоплазии.
Гематологические болезни
Высокий нейтрофилез наблюдается при онкогематологических заболеваниях. Он может достигать очень высоких цифр (до 100 тыс.) при миелопролиферативных болезнях (острый, хронический миелолейкоз). При лимфопролиферативных патологиях (неходжкинские лимфомы, лимфосаркомы) нейтрофилез чуть менее выражен, практически всегда сопровождается абсолютным лимфоцитозом. У ребенка чаще причиной становится лимфогранулематоз (лимфома Ходжкина).
Помимо самого нейтрофилеза, у больных с острыми лейкозами в крови встречается базофильно-эозинофильная ассоциация, большое количество бластных клеток и отсутствие промежуточных форм (лейкемический провал). Механизм нейтрофильного лейкоцитоза лежит в злокачественной трансформации гемопоэтической стволовой клетки. Показатели гранулоцитов приходят в норму только после нескольких курсов полихимиотерапии или пересадки костного мозга.
Редкие причины
- Эндокринные расстройства: болезнь или синдром Иценко-Кушинга, тиреотоксический криз.
- Заболевания крови: гемолитические анемии, истинная полицитемия, злокачественная анемия Аддисона-Бирмера.
- Эндогенная интоксикация: хроническая почечная недостаточность, печеночная недостаточность, диабетический кетоацидоз.
- Феномен гиперактивации костного мозга: после агранулоцитоза, лечения мегалобластной анемии.
- Использование лекарственных препаратов: адреналин, сердечные гликозиды, глюкокортикостероиды, литий.
- Интоксикация ртутью, свинцом.
- Воздействие ионизирующего излучения.
Нейтрофилез что это такое
| Сравнение показателей крови, полученных при автоматическом и «ручном» методах анализа | |||
| Автоматический подсчет | Единицы измерения | Границы нормы | Ручной подсчет |
| HBG | г/л | 120-160 | Гемоглобин |
| RBC | х1012/л | 3,9-5,0 | Эритроциты |
| нет | % | 36-48 | Гематокрит |
| MCV (средний объем эритроцита) | мкмЗ=фемтолитр | 80-95 | Сферический индекс (3,2-3,4) |
| МСН (среднее содержание гемоглобина в эритроците) | пикограмм | 27-31 | Цветовой показатель |
| МСНС (средняя концентрация гемоглобина в эритроците) | г/дл или г% | 32-37 | (0,85-1,05) |
| RDV (ширина распределения эритроцитов по объему) | Ширина гистограммы | 11,5-14,5 | Нет аналога |
| PLT | х109/л | 150-400 | Тромбоциты |
| WBC | х109/л | 4,5-11 | Лейкоциты |
| Neu | х109/л | 1,8-5,5/47-72% | Нейтрофилы |
| Lym | х109/л | 1,2-3,0/19-37% | Лимфоциты |
| Mon | х109/л | 0,1-0,9/3-11% | Моноциты |
| Eos | х109/л | 0,02-0,3/0,5-5% | Эозинофилы |
| Bas | х109/л | 0-0,07/0-1% | Базофилы |
Лейкоциты (WDC по анализатору) подсчитываются в х10,9/л. Это бесцветные форменные элементы крови человека, которые поддерживают кровяной и тканевой барьер против микробной, вирусной и паразитарной инфекции, обеспечивают тканевой гомеостаз и регенерацию тканей. Лейкоциты, содержащие специфическую зернистость в цитоплазме, называются гранулоцитами (по отношению этой зернистости к окраске делятся на нейтрофилы, эозинофилы, базофилы), не содержащие зернистости лейкоциты — агранулоциты (моноциты и лимфоциты).
Нейтрофилы (neu по анализатору), норма вариабельна и зависит от возраста ребенка (таблица 3). Это наиболее многочисленная разновидность гранулоцитарных лейкоцитов. В зависимости от степени зрелости и формы ядра в периферической крови выделяют: палочкоядерные — юные, функционально незрелые нейтрофилы, имеющие палочкообразное сплошное ядро и не имеющие характерной для зрелых нейтрофилов сегментации ядра (их в норме 1-5%) и сегментоядерные (зрелые) нейтрофилы. Более молодые клетки нейтрофильного ряда — юные (метамиелоциты), миелоциты, промиелоциты — появляются в периферической крови в случае патологии и являются свидетельством нарастания интенсивности нейтрофильного гранулоцитопоэза. В крови часть гранулоцитов циркулирует, а часть — оседает у сосудистой стенки малых вен и капилляров, образуя пристеночный нециркулирующий резерв.
Нейтрофилы способны к активному амебоидному движению, экстравазации (эмиграции за пределы кровеносных сосудов), хемотаксису (преимущественному движению в направлении мест воспаления или повреждения тканей), фагоцитозу (являются микрофагами — способны поглощать лишь относительно небольшие чужеродные частицы или клетки). После фагоцитирования чужеродных частиц нейтрофилы обычно погибают, высвобождая большое количество биологически активных веществ, повреждающих бактерии и грибки, усиливающих воспаление и хемотаксис иммунных клеток в очаг. Нейтрофилы играют очень важную роль в защите организма от бактериальных и грибковых инфекций, и сравнительно меньшую — в защите от вирусных инфекций. В противоопухолевой или антигельминтной защите нейтрофилы практически не играют роли.
Повышение процента нейтрофилов в лейкоцитарной формуле называется относительным нейтрофилезом, или относительным нейтрофильным лейкоцитозом. Повышение абсолютного числа нейтрофилов в крови называется абсолютным нейтрофилезом. Снижение процента нейтрофилов в крови называется относительной нейтропенией.
Нейтрофилез (neutrophilosis) — увеличение нейтрофильных гранулоцитов в периферической крови.
Общее количество лейкоцитов крови при увеличении нейтрофилов может быть увеличенным, нормальным или уменьшенным. Нейтрофилез характерен для физиологических (пищеварительного, лейкоцитоза новорожденных) и патологических (инфекционных, токсических, воспалительных) лейкоцитозов.
Нейтрофилез бывает 2-ух видов:
— абсолютный — увеличение количества нейтрофилов в единице объема крови;
— относительный — повышение процентного содержания нейтрофилов среди всех лейкоцитов.
Нейтрофилез имеет большое значение в клинической картине инфекционных заболеваний, так как в большинстве случаев они протекают с увеличением количества нейтрофилов, кроме брюшного тифа, малярии. При одном и том же заболевании нейтрофилез может иметь разные значения или вовсе отсутствовать, это зависит от тяжести протекания болезни.
Нейтрофилез наблюдается при крупозной, катаральной пневмонии, возвратном тифе, ангине, эпидемическом цереброспинальном менингите, дифтерии, скарлатине, актиномикозе, столбняке, ревматическом полиартрите, септических процессах, эпидемическом паротите. При натуральной или ветряной оспе нейтрофилез протекает без увеличения числа лейкоцитов, в некоторых случаях наблюдается их уменьшение. При сыпном тифе и кори нейтрофилез проявляется на начальной стадии, при малярии во время приступов, при коклюше – в катаральном периоде.
Нейтрофилез имеет большое диагностическое и прогностическое значение при нагноительных процессах – перитоните, эмпиеме, гнойном менингите, абсцессах печени и легких и т.д. При аппендиците степень нейтрофильного лейкоцитоза указывает на катаральный или гнойный характер процесса. Нейтрофилез при общем увеличении количества лейкоцитов говорит о возможном начале нагноительного процесса. При заболеваниях, протекающих с лимфоцитозом (корь, брюшной тиф), нейтрофилез говорит о начале воспалительного процесса.
Нейтрофилез при большом лейкоцитозе во время нагноительных и инфекционных заболеваний является плохим прогностическим признаком. Нейтрофилез имеет большее диагностическое и прогностическое значение при учете не только количества лейкоцитов, но и характера ядерного сдвига нейтрофилов.
Диагностика
Обнаружение нейтрофилеза требует проведения дифференциальной диагностики. Для этого нужно обратиться к врачу-терапевту. В целях получения первичной информации проводится сбор анамнеза — как давно появились симптомы, имелся ли в последнее время контакт с инфекционными больными, было ли повышение температуры тела, боли, кожные высыпания.
Если есть подозрение на острую хирургическую абдоминальную патологию, обязательно производится пальпация живота на предмет напряженности мышц передней брюшной стенки, наличие положительного симптома Щеткина-Блюмберга. Однако необходимо учитывать, что у ребенка в возрасте до 9 лет данные признаки выявить затруднительно. Для подтверждения диагноза назначается дополнительное обследование, включающее:
- Анализы крови. Проводится подсчет общего количества и процентного содержания всех видов лейкоцитов. Измеряется концентрация эритроцитов, тромбоцитов, воспалительных маркеров (СОЭ, СРБ). Изучается морфология гранулоцитов (токсическая зернистость, кариопикноз). При септическом состоянии определяется уровень пресепсина, прокальцитонина. Проверяется наличие аутоантител (антител к ДНК, топоизомеразе, антинейтрофильные).
- Выявление возбудителя. Для идентификации патогенного микроорганизма проводится бактериологический посев, микроскопия мокроты, мочи, мазка с зева и миндалин. Для диагностики гельминтозов выполняется анализ кала на яйца глист, анализ крови на специфические иммуноглобулины, у ребенка берется соскоб с перианальных складок.
- УЗИ. Признаком пиелонефрита на УЗИ брюшной полости является расширение, уплотнение чашечно-лоханочной системы почек, панкреатита — увеличение, диффузные изменения паренхимы поджелудочной железы, холецистита — утолщение стенок желчного пузыря, часто наличие камней.
- Рентген. На рентгенограммах грудной клетки при пневмонии видны очаги инфильтрации, затемнения. При прободении язвы на снимках находят наличие свободного газа в брюшной полости («симптом серпа»). При воспалительных заболеваниях суставов на рентгене отмечается сужение суставной щели, краевой остеопороз.
- ЭКГ. На электрокардиографии при инфаркте миокарда выявляется подъем сегмента ST, блокада левой ножки пучка Гиса, желудочковая тахикардия, другие нарушения ритма сердца. При тромбоэмболии легочной артерии, приводящей к инфаркту легкого, обнаруживаются признаки перегрузки правых отделов сердца — глубокий зубец Q в III, зубец S в I отведении, высокий остроконечный зубец P (P-пульмонале) в отведениях II, III, aVF.
- Гистологические исследования. Окончательно поставить диагноз онкологического заболевания можно только на основании биопсии. Основной признак солидных опухолей — большое количество атипичных клеток. При лейкозах в биоптате костного мозга отмечают гиперплазию гранулоцитарного ростка, преобладание бластных клеток, в тканях лимфоузла при лимфомах — диффузную пролиферацию клеток с бластной морфологией.
Коррекция
Консервативная терапия
Прямых способов нормализации числа нейтрофильных гранулоцитов не существует. Для борьбы с нейтрофилезом необходимо проводить лечение основного заболевания, на фоне которого он развился. Кратковременная нейтрофилия после еды, стресса или физической работы не требует никакого вмешательства, так как не является признаком болезни или патологического состояния. Нейтрофилез, возникший вследствие оперативного вмешательства, также лечить не нужно. В случае же стойкого нейтрофилеза стоит обратиться к врачу для выяснения причины и назначения дифференцированного лечения:
- Противомикробной (антипаразитарной) терапии. При бактериальной инфекции применяются антибиотики (амоксициллин, цефиксим). При генерализованных инфекциях (сепсис, бактериальный эндокардит) необходимо использовать комбинацию из 2-х антибактериальных препаратов. При глистной инвазии у ребенка назначаются противогельминтные средства (мебендазол).
- Гемореологической терапии. При инфарктах любой локализации, вызванных тромбозами или тромбоэмболиями, применяются антиагрегантные (ацетилсалициловая кислота), антикоагулянтные (низкомолекулярный, нефракционированный гепарин), иногда тромболитические лекарства (алтеплаза).
- Антисекреторной и антиферментной терапии. С целью уменьшения выделения соляной кислоты при язвенной болезни используются ингибиторы протонной помпы (омепразол, пантопразол), H2-блокаторы (фамотидин, ранитидин). Для подавления деструктивного действия протеолитических ферментов поджелудочной железы при остром панкреатите и панкреонекрозе эффективны ингибиторы ферментов (апротинин).
- Противовоспалительного лечения. Для достижения ремиссии ревматологических заболеваний назначаются лекарственные средства, купирующие воспалительный процесс. К ним относятся глюкокортикостероиды (преднизолон), производные 5-аминосалициловой кислоты (сульфасалазин), иммуносупрессанты (циклофосфамид, метотрексат).
- Химиотерапии. Для терапии злокачественных опухолей применяются химиотерапевтические препараты (цитостатики, антиметаболиты, антагонисты гормонов) в сочетании с радиотерапией. При онкогематологических болезнях необходима комбинация нескольких противоопухолевых средств.
Хирургическое лечение
Многие заболевания, сопровождающиеся нейтрофилезом (в основном, это острые абдоминальные патологии), требуют экстренного хирургического вмешательства — лапароскопической аппендэктомии, лапаротомии и ушивания язвенного дефекта, холецистэктомии, вскрытия и дренирования гнойника и пр. При миелопролиферативных патологиях в случае неэффективности консервативной терапии прибегают к трансплантации стволовых клеток.
Прогноз
Только по одному нейтрофилезу невозможно предсказать прогноз. Все зависит от заболевания, которое послужило фоном для возникновения нейтрофилии. Например, транзиторное увеличение количества нейтрофилов после стресса, приема пищи или у ребенка в первые сутки жизни носит абсолютно доброкачественный, преходящий характер. И наоборот, тяжелые гнойно-септические патологии, онкологические болезни имеют довольно большую частоту летальных исходов. Поэтому любое превышение референсных значений нейтрофилов (тем более высокое и стойкое) требует обращения к врачу.
О чем говорят нейтрофилы
Нейтрофилы — это тип белых кровяных телец, которые помогают восстанавливать поврежденные ткани и устранять инфекции. Уровень нейтрофилов в крови увеличивается в ответ на инфекции, травмы и другие виды стресса. Тяжелые или хронические инфекции, медикаментозное лечение и генетические заболевания могут уменьшить уровень нейтрофилов.
Нейтрофилы предотвращают инфекции, блокируя инвазивные частицы и микроорганизмы. Они также общаются с другими клетками, чтобы восстановить клетки и создать надлежащий иммунный ответ.
Лечение нейтрофилии
Нейтрофилия – это не самостоятельное заболевание. Оно лишь указывает на то, что в организме что-то не в порядке. Чтобы начать лечение, необходимо выяснить точную причину нейтрофилии. Поэтому пациент должен пройти комплексную диагностику.
При подтверждении инфекционных процессов в организме требуется проведение противовирусного, антибактериального или антимикотического лечения (в зависимости от типа возбудителя). Для повышения сопротивляемости организма могут быть назначены иммуностимуляторы. Кортикостероиды показаны в том случае, когда у больного имеются ревматические поражения. Эмоциональная нейтрофилия требует назначения седативных препаратов. В тяжелых случаях проводят лейкаферез. Эта процедура позволяет очистить кровь от лишних лейкоцитов.
Уровень нейтрофилов является важнейшим показателем здоровья или нездоровья пациента. Его обязательно учитывают при проведении анализа крови.
Автор статьи:
Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия». Наши авторы
Нейтрофилы — норма
Организм производит нейтрофилы в костном мозге, и они составляют 55-70% всех лейкоцитов в кровотоке. Нормальный общий уровень лейкоцитов в крови у взрослого человека составляет от 4500 до 11000 на миллиметр в кубе (мм3).
Когда в организме появляется инфекция или другой источник воспаления, специальные химические вещества предупреждают зрелые нейтрофилы, которые покидают костный мозг и проходят через кровоток в нужное место. В отличие от других клеток, нейтрофилы могут проходить через соединения в клетках, которые выстилают стенки кровеносных сосудов и напрямую попадают в ткани.
Существует много различных причин, почему у человека может быть высокий или низкий уровень нейтрофилов в крови.
Изменения уровня нейтрофилов часто являются признаком значительных изменений общего количества лейкоцитов. Количество и доля лейкоцитов в кровотоке меняются с возрастом и при других состояниях, таких как беременность. Хотя обычный диапазон у всех немного отличается, часто используемые диапазоны включают в себя:
- Новорожденные: от 13 000 до 38 000 мм3;
- Младенец в возрасте 2 недель: от 5000 до 20000 мм3;
- Взрослый: от 4500 до 11000 мм3;
- Беременная женщина (третий триместр): от 5 800 до 13 200 мм3;
Уровень лейкоцитов выше 11 000 мм3 известен как лейкоцитоз, то есть имеет место повышенный уровень лейкоцитов в крови. Нейтрофильный лейкоцитоз определяется, когда человек имеет более 7000 мм3 зрелых нейтрофилов в крови.
Нижний предел уровня нейтрофилов в крови человека составляет 1500 на мм3. Если у человека низкий уровень нейтрофилов, это состояние известно как нейтропения. Чем ниже уровень нейтрофилов, циркулирующих в крови, тем тяжелее нейтропения. Уровни нейтропении:
- Легкая нейтропения: от 1000 до 1500 мм3;
- Умеренная нейтропения: от 500 до 999 мм3;
- Сильная нейтропения: 200-499 мм3;
- Очень тяжелая нейтропения: ниже 200 мм3.
Если уровень нейтрофилов или лейкоцитов незначительно изменен, то не о чем беспокоиться, пока они носят временный характер. Повышенное количество лейкоцитов часто означает, что организм реагирует на инфекцию, травму или стресс. У некоторых людей уровень лейкоцитов и нейтрофилов в природе ниже, чем у других, что обусловлено рядом факторов, в том числе врожденными.
Если уровни нейтрофилов и лейкоцитов значительно изменяются без видимой причины или остаются повышенными или пониженными, врач назначит дополнительные анализы для определения причины.
Сильно высокий или низкий уровень лейкоцитов часто требует неотложной помощи и мониторинга. Люди с тяжелой нейтропенией будут иметь недостаточную защиту от инфекции. Люди с тяжелой нейтрофилией обычно имеют опасный для жизни тип инфекции или другого воспалительного заболевания, требующего лечения, такого как рак.
Механизмы развития нейтрофилии
Различают несколько вариантов развития нейтрофилии, среди которых:
- Процесс созревания нейтрофилов в костном мозге запускается усиленными темпами. Увеличение количества в крови нейтрофилов происходит в течение нескольких дней. Подобная клиническая картина наблюдается в том случае, когда у человека в организме присутствует злокачественное новообразование, либо развивается инфекция, вызывающая запуск гнойных процессов. Механизм ускоренного созревания нейтрофилов в костном мозге также называют хронической нейтрофилией. Активизируется этот процесс на фоне стимуляции фибробластов костного мозга цитокинами, которые вырабатывают макрофаги и моноциты при воспалении или бактериальной инфекции. Фибробласты костного мозга, в свою очередь, начинают вырабатывать гемопоэтические ростовые факторы, которые направлены на ускоренное созревание и стимуляцию выхода нейтрофилов из депо. Скорость созревания нейтрофилов при этом может быть увеличена в 3 раза (при гнойной инфекции) или даже больше (при болезнях системы крови, при сепсисе). Максимальной численности в крови нейтрофилы достигнут спустя 7 дней.
На протяжении долгого времени костный мозг не в состоянии обеспечивать организм нейтрофилами, так как его депо истощается. При этом не только снижается их численность в крови, но и уменьшается продолжительность жизни. Прогноз в этом случае значительно ухудшается.
- Нейтрофилы из костного мозга высвобождаются в незрелой форме, что происходит за несколько часов. Такая нейтрофилия является острым состоянием и развивается на фоне выраженной воспалительной реакции. Когда для ее нейтрализации не хватает нейтрофилов, циркулирующих в кровеносном русле, костный мозг активизирует резерв. Для этого он выпускает сегментоядерные и палочкоядерные формы нейтрофилов. При наличии острого воспаления в организме такая реакция не будет запущена лишь в том случае, когда выработка нейтрофилов в костном мозге серьезно нарушена. Например, при прохождении пациентом курса химиотерапии.
- Нейтрофилия может развиваться за счет выхода маргинального пула. Манифестирует она в течение нескольких минут. Такая нейтрофилия носит название псевдонейтрофилии. Она запускается при эмоциональных потрясениях, при интенсивных физических нагрузках, при лечении катехоламинами за счет увеличения выброса крови сердцем. Все перечисленные причины приводят к тому, что скорость течения крови по сосудам возрастает, при этом лейкоциты занимают краевое положение, увеличивается численность моноцитов и лимфоцитов.
- Нейтрофилия при снижении выхода нейтрофилов из кровеносного русла в ткани. Нейтрофилы из сосудистого русла могут выходить в ткани, если они имеют те или иные дефекты строения. Это могут быть заболевания врожденного или приобретенного характера. Видоизмененные нейтрофилы занимают краевое положение в сосудах, а затем выходят из их русла. Поэтому подобная ситуация может развиваться практически при любой инфекции.
- Нейтрофилия, развивающаяся при воздействии нескольких факторов. При этом одновременно будет запущено сразу несколько механизмов, приводящих к увеличению численности клеток лейкоцитарного ряда.
Повышены нейтрофилы в крови
Наличие аномально высокого уровня нейтрофилов в крови известно как нейтрофильный лейкоцитоз или нейтрофилия. Повышение уровня нейтрофилов обычно происходит естественным путем из-за инфекций или травм. Тем не менее, уровень нейтрофилов в крови может также увеличиться в ответ на:
- некоторые препараты, такие как кортикостероиды, бета-2-агонисты и адреналин;
- некоторые раковые заболевания
- физическое или эмоциональное напряжение
- операции или несчастные случаи
- курение
- беременность
- генетические условия, такие как синдром Дауна
- хирургическое удаление селезенки
Некоторые воспалительные состояния могут повышать уровень нейтрофилов, включая ревматоидный артрит, воспалительные заболевания кишечника, гепатит и васкулит.
Причины нейтрофилии
Не всегда повышение уровня нейтрофилов указывает на какую-либо патологию. Так как нейтрофилы первыми реагируют на любые изменения в организме, то их численность может повышаться при различных ситуациях.
Причины физиологической нейтрофилии следующие:
- Переедание (алиментарный лейкоцитоз).
- Чрезмерные физические нагрузки.
- Эмоциональное потрясение (эмоциональный лейкоцитоз).
- Предменструальный синдром у женщин.
- Период вынашивания ребенка (вторая половина беременности).
- Роды.
- Резкая перемена температуры окружающей среды.
Как правило, человек не знает о том, что у него повышается уровень нейтрофилов в крови. Эти состояние не несут угрозы здоровью и не проявляются какими-либо патологическими симптомами. Поэтому чаще всего временное повышение уровня нейтрофилов остается незамеченным и проходит самостоятельно.
Однако если человек испытывает определенные симптомы недомогания, а в анализе крови обнаруживается повышение уровня нейтрофилов, то это может указывать на следующие патологии:
- В организме запущена воспалительная реакция. Это могут быть любые острые вирусные и бактериальные инфекции, либо гнойное воспаление.
- У человека развивается злокачественное новообразование.
- В организме развивается грибковая инфекция.
- Человек получил какую-то травму, начиная от ожогов и заканчивая оперативным вмешательством.
- У беременных нейтрофилия может указывать на эклампсию.
- У мужчин и женщин скачки уровня нейтрофилов иногда является признаком сахарного диабета.
- В первые 24 часа после операции уровень нейтрофилов будет повышен, что является нормальной реакцией организма на вмешательство. Если их показатели не снижаются на вторые сутки после операции, то это указывает на присоединение инфекции и требует дополнительного лечения.
- При трансфузии уровень нейтрофилов будет повышен. Аналогичная ситуация наблюдается на фоне острой кровопотери.
- Инфаркт миокарда всегда протекает на фоне нейтрофилии.
- Укусы ядовитых насекомых и змей приводит к повышению уровня нейтрофилов в крови.
Понижены нейтрофилы в крови
Аномально низкий уровень нейтрофилов в крови — это состояние, называемое нейтропенией. Падение уровня нейтрофилов в крови обычно происходит, когда организм использует иммунные клетки быстрее, чем производит, или костный мозг вырабатывает их неправильно. Увеличенная селезенка также может вызывать снижение уровня нейтрофилов, так как селезенка захватывает и уничтожает нейтрофилы и другие клетки крови. Некоторые заболевания и процедуры, которые заставляют организм слишком быстро использовать нейтрофилы, включают:
- тяжелые или хронические бактериальные инфекции;
- аллергические расстройства;
- определенные лекарственные средства;
- аутоиммунные заболевания.
Некоторые состояния, процедуры и препараты, которые мешают выработке нейтрофилов, включают:
- рак;
- вирусные инфекции, такие как грипп;
- бактериальные инфекции, такие как туберкулез;
- миелофиброз, расстройство, которое включает рубцевание костного мозга;
- дефицит витамина B12;
- лучевая терапия с участием костного мозга;
- фенитоин и сульфаниламидные препараты;
- химиотерапевтические препараты;
- токсины, такие как бензолы и инсектициды;
- апластическая анемия, когда костный мозг перестает продуцировать достаточное количество клеток крови;
- тяжелая врожденная нейтропения, при которой нейтрофилы не могут созреть;
- циклическая нейтропения, которая вызывает повышение и падение уровня клеток;
- хроническая доброкачественная нейтропения, которая вызывает низкий уровень клеток без видимой причины.
Лабораторный метод диагностики
Врачи могут определить изменения уровня нейтрофилов по результатам анализа крови, который называется общим анализом крови с лейкоцитарной формулой, который определяет определяет группы лейкоцитов.
Врач может назначить тест, когда человек испытывает ряд симптомов, связанных с инфекцией, хроническими заболеваниями и травмами, такими как лихорадка, боль и истощение. Если первоначальный тест показывает большее или меньшее количество лейкоцитов, чем обычно, врач повторяет тест для подтверждения результатов. Если первоначальные результаты подтвердятся, врач проведет медицинский осмотр, задаст вопросы об образе жизни человека и изучит его историю болезни.
Если нет очевидных причин для изменения уровня лейкоцитов, то назначают более детальный анализ крови. Специалисты лаборатории будут искать специфические лейкоциты, такие как незрелые нейтрофилы, называемые миелобластами. Во время инфекции или хронического заболевания эти клетки выходят из костного мозга и созревают в крови вместо костного мозга. Если миелобласты или другие незрелые лейкоциты обнаруживаются в крови в высоких цифрах, врач порекомендует провести биопсию костного мозга.
Сбор костного мозга включает в себя введение длинной иглы в область таза. Процедура может быть очень болезненной, и образец берется в больнице под местным наркозом. Эксперты изучат образец костного мозга, чтобы увидеть, правильно ли развиваются нейтрофилы и другие клетки крови.
Если причина высокого или низкого уровня нейтрофилов все еще остается неопределенной, врач назначит другие анализы, чтобы попытаться точно определить причину изменений.
Симптомы и признаки нейтрофилии
Нейтрофилия не является каким-либо заболеванием, поэтому перечислить ее симптомы невозможно. Они определяются тем нарушением, которое спровоцировало скачок нейтрофилов.
Поэтому при возникновении следующих симптомов нужно обратиться к доктору и сдать анализ крови:
- Повышение температуры тела.
- Слабость и недомогание.
- Боли различной локализации.
- Эпизоды потери сознания.
- Усиление потливости, не связанное с объективными причинами.
- Резкое ухудшение самочувствия.
- Необъяснимая потеря массы тела.
- Кровотечения из органов ЖКТ.
Как поднять и уменьшить уровень нейтрофилов
Лучший способ исправить аномальные уровни нейтрофилов — это устранить причину. Антибиотики назначают при бактериальной инфекции, в то время как противогрибковые препараты борются с грибковыми инфекциями. Определенные вирусные инфекции лечат с помощью препаратов, которые замедляют вирусную активность. Поддерживающие методы лечения, такие как прием жидкости и отдых, могут быть частью плана лечения.
Людям с измененными уровнями нейтрофилов, вызванными лекарствами и процедурами, может потребоваться прекратить или скорректировать лечение. Людям с хроническими заболеваниями, которые нарушают выработку или созревание нейтрофилов, может потребоваться принимать препараты, которые позволяют организму увеличивать выработку нейтрофилов, такие как:
- колониестимулирующие факторы;
- кортикостероиды;
- анти-тимоцитарный глобулин;
- трансплантация костного мозга или стволовых клеток.
Люди с очень низким уровнем нейтрофилов зачастую нуждаются в наблюдении, антибиотикотерапии и госпитализации, чтобы снизить риск тяжелой инфекции. Этот период интенсивной терапии помогает держать людей с ослабленной иммунной системой вдали от потенциально вредных микроорганизмов, а также поддерживать организм, давая ему время производить больше белых кровяных клеток.
Одной из причин низкого уровня нейтрофилов в крови является дефицит витамина B12. Употребление в пищу продуктов, богатых B12, помогает нормализовать уровень нейтрофилов в крови. Примеры продуктов, богатых витамином B12, включают:
- яйца;
- молоко и другие молочные продукты;
- мясо;
- рыба;
- домашняя птица;
- обогащенные сухие завтраки и хлебобулочные изделия;
- обогащенные пищевые дрожжи.
Чтобы снизить риск высокого или низкого уровня нейтрофилов, людям можно порекомендовать:
- Старайтесь не переусердствовать с тренировками;
- Избегайте хронический или сильный стресс;
- При признаках инфекции, таких как лихорадка, слабость, усталость или боль, обратиться к врачу;
- Следуйте здоровой, сбалансированной диете;
- Потребляйте достаточно белка;
- Лечите хронические заболевания, такие как генетические или воспалительные заболевания.