Трахеит может быть острым и хроническим. Острый развивается и протекает быстро и хорошо поддается лечению. При правильно подобранной терапии полностью избавиться от заболевания возможно примерно за 2-3 недели.
Хронический трахеит имеет вялое и долгое течение (у некоторых пациентов на протяжении всей жизни), с обострениями и ремиссиями. Бывает двух видов:
- Атрофический — при этой разновидности трахеита слизистая оболочка истончается. На поверхности трахеи образуются корочки. Пациента мучает сухой кашель.
- Гипертрофический — слизистая оболочка трахеи утолщается. У пациента наблюдается кашель с мокротой.
Причины трахеита
Цепочку причин заболевания трахеи отследить довольно легко. Если трахеит возникает на фоне острых вирусных респираторных заболеваний (ОРВИ), то изначальным триггером можно считать недостаточную эффективность иммунитета.
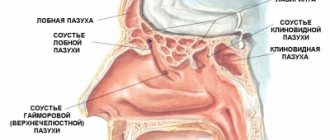
Длина трахеи у взрослого человека составляет 10-13 см и расположена между гортанью и бронхами. Верхняя часть трахеи, соединяющаяся с гортанью, относится к верхней дыхательной системе, а нижняя часть, имеющая разветвление на бронхи, – уже нижняя дыхательная система. При трахеите процесс воспаления происходит в верхней части трахеи. При поражении нижней части трахеи возможны осложнения в виде другого заболевания – бронхита.
Обычно трахеит возникает на фоне других заболеваний дыхательной системы. Если проблему игнорировать, то возможен переход в хроническую форму, которая будет беспокоить человека годами или спровоцирует осложнения, такие как обструкция легких, стеноз гортани (отек), тяжелая форма бронхита и пневмония.
Во время эпидемий, когда концентрация вирусов и патогенов зашкаливает во внешней среде, развитие трахеита не редкость. Атакующими факторами являются возбудители инфекции, которые попадают в дыхательную систему извне и начинают активно действовать под влиянием сторонних факторов, например охлаждения, других вирусных инфекций или иммунодефицита. Под инфекцией подразумеваются вирусы и бактериальная флора, которые способны легко поразить слизистую оболочку трахеи без должной защиты2.
Помимо вирусов и бактерий, причиной возникновения острого или хронического трахеита становятся:
- Продолжительное переохлаждение организма
- Длительное воздействие холодного или слишком сухого воздуха
- Вдыхание загрязненного воздуха на опасных производствах
- Курение
- Злоупотребление алкоголем
Отдельно рассмотрим еще одну причину развития такого заболевания, как трахеит – искусственную вентиляцию легких (ИВЛ). То есть физические повреждения трахеи при интубации. Уже после нескольких часов процедуры в трахее образуются дистрофические изменения, которые ведут к глобальным повреждениям слизистой оболочки. После прекращения вентиляции легких поврежденная трахея долгое время останется более уязвимой для возбудителей инфекций3.
Осложнения
Мы уже упоминали некоторые опасные осложнения трахеита. Остановимся на них подробнее:
- Развитие бронхиального трахеита и пневмонии. Частое осложнение при неправильной, несвоевременной терапии и у пациентов с ослабленной иммунной системой. Отличие трахеита и бронхита следующие: общее состояние больного ухудшается, нарастает интоксикация, отдышка и другие признаки дыхательной недостаточности, появляется скрип в легком после трахеита. Такое осложнение требует немедленной госпитализации больного в стационар.
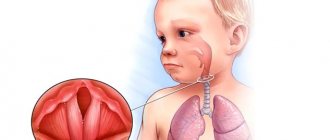
- Ложный круп у детей. Вследствие анатомической узости голосовой щели у ребенка, распространение отека на слизистую оболочку гортани приводит к острым приступам удушья. Такое осложнение — повод немедленного вызова скорой медицинской помощи.
- Бронхиальная астма — тяжелое осложнение аллергического трахеита.
Симптомы трахеита
Человеку тяжело определить трахеит самостоятельно, чаще предполагается, что проблема с гортанью, то есть развился ларингит. Обычно так и есть, но на фоне ларингита легко пропустить трахеит горла. Поэтому требуется врачебная диагностика.
Общие признаки трахеита легко спутать с признаками ларингита, многие симптомы совпадают2:
- Главным симптомом трахеита у взрослых является гиперемия слизистой оболочки трахеи (насыщение кровью сосудов). Сосуды расширяются, растет отек.
- Возникает приступообразный кашель, чаще ночной. В начале заболевания кашель сухой, позже дополняется выделениями слизисто-гнойной мокроты с небольшими сгустками крови.
- Боль после приступов кашля. Очаг боли либо в гортани, либо позади грудины.
- Потеря голоса и хрипота.
- Общая слабость, недомогание и повышение температуры.
Лечение
Ингаляции при остром трахеите помогают уменьшить кашель. Фото: alexander_safonov / freepik.com
В первую очередь необходимо воздействовать на причину заболевания. Например, при бактериальной форме трахеита пациенту назначаются антибиотики (азитромицин, амоксициллин, цефалексин, цефтриаксон). При вирусном заболевании применяют меглюмина акридонацетат, римантадин, протефлазид)1. Для лечения аллергического трахеита используют антигистаминные препараты (дезлоратадин, клемастин, хифенадин).
Можно ли одновременно принимать отхаркивающие и противокашлевые средства?
Лашкина Ирина Александровна, врач оториноларинголог-отохирург ФНКЦ ФМБА России:
«После приступа кашля появляется трудноотделяемая мокрота, но это нельзя расценивать как влажный кашель. Для улучшения ее отхождения лучше всего принимать муколитические и отхаркивающие средства. Главная цель муколитических препаратов – разжижение густой мокроты, а основное назначение отхаркивающих лекарств – выведение слизи из дыхательных путей. Средства для отхождения мокроты выпускаются в нескольких формах: таблетки, порошки, сиропы, пастилки для рассасывания и растворы для ингаляций. Не рекомендуется одновременно принимать отхаркивающие и противокашлевые средства, так как противокашлевые средства блокируют кашлевой рефлекс, мешая отхождению мокроты. Для правильного подбора лекарственного средства и диагностирования кашля (мокрый или влажный) необходимо обратиться к специалисту».
Симптоматическое лечение направлено на устранение спазма трахеи, разжижение мокроты и уменьшение отека гортани¹. Рекомендуется:
- обильное питье;
- отвлекающие процедуры: согревающий компресс для горла с димексидом или спиртом, горчичники на голень, горячие ванны для ног (только при отсутствии высокой температуры);
- ингаляции с отварами трав и эфирными маслами (при тяжелом течении допускаются ингаляции с антибиотиком¹;
- отхаркивающие сборы на основе корня алтея, душицы, почек сосны, мать-и-мачехи, подорожника.
Ингаляции с кипящей водой противопоказаны, поскольку слишком горячий пар усилит рефлекторное раздражение дыхательных путей и может вызвать ожог. Температура воды для ингаляций не должна превышать 60 градусов, для детей младше 7 лет – 35-40 градусов.
Ингаляции при остром трахеите
Лашкина Ирина Александровна, врач оториноларинголог-отохирургФНКЦ ФМБА России:
«Ингаляции могут помочь уменьшить частоту и тяжесть приступов кашля. Для устранения сухого и влажного кашля возможно использование солевых ингаляций, а также ингаляционных растворов на основе физраствора, вместе с бронхолитиками, отхаркивающими препаратами или средствами фитотерапии, антисептическими препаратами или антибиотиками. Ингаляции можно делать с помощью небулайзера (устройство для аэрозольной терапии) или паровым методом. Противопоказаниями для проведения ингаляций являются повышенная температура тела (выше 37,5 °С), гнойная мокрота, носовые кровотечения, тяжелые формы легочной и сердечной недостаточности, аритмия, гипертония, а также другие патологии сердечно-сосудистой системы. Не занимайтесь самолечением! Для правильного выбора лекарственных средств и эффективного подбора терапии обратитесь к специалисту».
При сухом кашле необходимо разжижать мокроту, чтобы улучшить ее отхождение. С этой целью применяют препараты на основе гвайфенезина, амброксола и бромгексина. Если сухой кашель еще не перешел в продуктивную стадию (когда мокрота уже начинает отходить), вызывает сильный дискомфорт, тяжело переносится пациентом и мешает нормально спать, допускается прием противокашлевых средств. Эти препараты делятся на две группы:
- Противокашлевые средства центрального действия. Воздействуют на кашлевой центр, расположенный в продолговатом мозге, снижая его функцию. Для этой цели используются бутамират, кодеин, дионин, глауцин гидрохлорид, эфедрин.
- Противокашлевые средства периферического действия. Препараты этой группы за счет мягкого обезболивающего воздействия на слизистые оболочки органов дыхания снижают рефлекторную стимуляцию кашля. К этой группе относятся медикаменты на основе ацетиламинонитропропоксибензола и типепидина.
Важно! Противокашлевые препараты противопоказаны при влажном кашле, поскольку мешают нормальному отхождению мокроты.
Острый трахеит
Острая форма трахеита протекает параллельно острым заболеваниям дыхательных систем, расположенных выше трахеи. То есть заболевание возникает резко и длится недолго, особенно при комплексном лечении всех пораженных участков дыхательной системы.
Острый трахеит встречается в первичной и вторичной формах. Первичная форма означает, что заболевание возникло само по себе. Вторичная форма – что трахеит стал следствием другого инфекционного заболевания. Первая форма встречается крайне редко.
Вызвать инфекционный трахеит могут следующие виды инфекций:
- Бактериальная – стафилококки и стрептококки (бактериальный трахеит);
- Вирусная – все виды ОРВИ (вирусный трахеит);
- Грибковая – аспергилл, актиномицеты и кандида (кандидозный трахеит);
- Вирусно-бактериальная инфекция (вирусно-бактериальный трахеит).
Правила питания
Текст предназначен исключительно для ознакомления. Мы настоятельно призываем не применять диеты, не прибегать к каким-либо лечебным меню и голоданию без присмотра врачей. Рекомендуем к прочтению: «Почему нельзя самостоятельно садиться на диету». Ускорению выздоровления будет способствовать и определенная диета при трахеите. Для помощи организму в борьбе с инфекцией важно увеличить процент животной белковой пищи и снизить в рационе количество углеводов. На базе углеводов формируется благоприятная среда для роста различных патогенных микроорганизмов, что осложняет любой воспалительный процесс, в том числе и трахеит.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Пища при диете должна быть высококалорийной и витаминизированной. Готовить еду требуется на пару или при помощи варки. При этом очень важно много пить. Суточное количество потребляемой жидкости должно доходить до полутора – двух литров. Сформировать такой объем жидкости могут вода, чаи, компоты, супы, соки. Наиболее полезно при данной патологии будет питаться пшеничными сухариками, супами на овощных или нежирных мясных бульонах, кашами, вареной рыбой и мясом нежирного сорта, обезжиренной кисломолочной продукцией, яйцами, свежими овощами и фруктами. Пить при этом можно любые соки, компоты, отвары, морсы, кисели, зеленый чай. Особенно полезными при трахеите будут отвары шиповника или ромашки.
Хронический трахеит
Симптомы хронического и острого трахеита и сам процесс протекания заболевания практически идентичны. Главное отличие хронического трахеита от острого — в длительном течении болезни. Симптомы трахеита то затихают, то разгораются вновь во время очередного натиска ОРВИ. При обострении хронической формы заболевания кашель более сильный, а боль в области груди доставляет больший дискомфорт.
Как правило, хроническая форма развивается на фоне недолеченного острого трахеита в результате проблем с иммунной системой или воздействия неблагоприятных факторов. Но в редких случаях хронический трахеит возникает локально, развиваясь одновременно с бронхитом у людей, подверженных курению, алкоголю, при болезнях печени, почек и сердца.
В качестве возбудителя по-прежнему выступает вирусная, бактериальная, грибковая инфекция или, в редких случаях, аллергическая реакция.
У отдельных групп людей хроническая форма трахеита развивается с большей вероятностью. Этому способствуют2:
- Курение и употребление алкоголя, особенно во время инфекционного трахеита
- Сниженный иммунитет или иммунодефицит, наследственный и приобретенный
- Экология и вредное место работы (постоянное вдыхание газов, пыли и прочего)
- Болезни печени, сердца и почек
- Другие хронические заболевания дыхательной системы — синусит, гайморит, ринит или ларингит
Народные средства
Эффективные народные средства от трахеита:
- Корень алтея лекарственного. Выпускается в форме сиропа. Основа препарата – растительная слизь. Она смягчает горло, устраняя боль и способствуя восстановлению слизистой. На поверхности эпителия образуется защитная пленка, которая снижает раздражающий эффект во время приступа кашля. Корень алтея также содержит вещества, разжижающие мокроту и способствующие ее отведению.
- Корень алтея лекарственного. Выпускается в форме сиропа. Основа препарата – растительная слизь. Она смягчает горло, устраняя боль и способствуя восстановлению слизистой. На поверхности эпителия образуется защитная пленка, которая снижает раздражающий эффект во время приступа кашля. Корень алтея также содержит вещества, разжижающие мокроту и способствующие ее отведению.
- Нагреть молоко, в чашку положить чайную ложку сливочного масла и пол чайной ложки соды, выпить смесь маленькими глотками.
- Кора дуба. Основной терапевтический эффект коры связан с дубильными веществами (их концентрация может достигать 20%). Они способствуют слущиванию эпителия, пораженного микробным агентом и оздоровлению слизистой.
Особняком в народной медицине стоят компрессы. Их имеет смысл ставить, когда нет температуры, кашель стал продуктивным, но ночные приступы мучают больного, то есть примерно начиная с четвертого дня болезни. Компресс при трахеите ставится на 20 минут за час до сна. Ни в коем случае нельзя класть компресс на горло, чтобы не зацепить щитовидку. Только на грудь.
Рецепты компрессов:
- Столовая ложка меда и 3 капли эвкалиптового эфирного масла.
- Столовая ложка сухой горчицы, две чайные ложки меда, 20 мл подсолнечного масла, 3 капли пихтового масла.
- Сварить две картофелины, размять, добавить ложку подсолнечного масла.
Диагностика трахеита
Помимо стандартного сбора анамнеза, внешнего осмотра, оценки функции дыхания, первичного осмотра горла и аускультации при помощи фонендоскопа существуют лабораторные и инструментальные методы диагностики, а также дополнительные исследования, которые могут вывести врача на трахеит4. Именно на основании диагностики определяются причины трахеита и методы его лечения.
- Общий и биохимический анализ крови. Самый простой анализ, позволяющий различить вирусную и бактериальную инфекцию (по С-реактивному белку и другим показателям)
- Рентген или рентгенография. Самый привычный и знакомый способ проверки грудной клетки. Снимок можно сделать в передней или боковой проекциях. На снимке четко просматриваются легкие и трахея. Благодаря рентгену выделить признаки появления трахеита и отличить его от бронхита или пневмонии становится гораздо легче.
- Взятие и исследование мазков. Стандартная процедура, при которой врач при помощи стерильного ватного тампона берет мазок из ротовой полости. Далее материал поступает в лабораторию, где проводят все необходимые исследования, выявляя возбудителя и его чувствительность к антибиотикам.
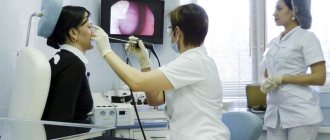
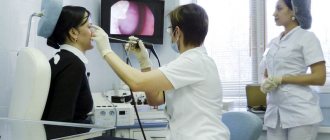
- Ларинготрахеоскопия. В дело вступает эндоскоп. Это исследование является наиболее информативным. Специальная трубка с камерой вводится в гортань и трахею, тем самым врач визуально может выявить характерные особенности, отек, покраснения и т.д. и возможные причины происхождения заболевания (при вирусном поражении есть специфические изменения органа). Если при исследовании затрагиваются бронхи, то процедура называется трахеобронхоскопия.
- Взятие мокроты на анализ. В данном случае собирается мокрота больного человека и направляется на бактериологическое исследование (микробиологическое исследование). Данная процедура используется для более комплексной диагностики при хроническом кашле, чтобы исключить другие бактериальных заболевания (туберкулез).
- Фарингоскопия. Стандартный метод – врач осматривает горло при помощи шпателя. В первую очередь диагностируется фарингит, что даёт понять о возможном развитии трахеита.
- Риноскопия. Процедура представляет собой осмотр носовой полости. Для этого используется оптический прибор – риноскоп. Выявляется ринит как следствие респираторной инфекции, а значит, возможно прогрессирование трахеита.
- Рентгенография пазух носа. Рентген, снимки которого определят наличие гайморита или синусита при подозрении на них. Прогрессирование заболевания может отразиться и на развитии воспаления в трахее.
- Аллергопробы. В редких случаях трахеит возникает по причине аллергической реакции. Аллергопробы позволяют определить, на какие аллергены отвечает организм. На кожу наносятся различные вещества, если последует реакция в виде красноты, зуда или отека, то аллерген установлен.
Помимо помощи терапевта и отоларинголога (ЛОР), для определения причин и постановки диагноза могут потребоваться консультации таких врачей, как аллерголог, пульмонолог и даже фтизиатр.
Профилактика
Какой должна быть профилактика трахеита? Все профилактические мероприятия нацелены на укрепление иммунитета, а также десенсибилизацию, то есть уменьшение чувствительности организма к воздействию аллергенов. Чтобы предотвратить воспаление трахеи, рекомендуется:
- своевременно лечить заболевания — вовремя ликвидировать кариес зубов, простуду и обострения хронических болезней;
- нормализовать питание — включить в рацион овощи и фрукты с высоким содержанием витаминов;
- принимать витамины и иммуностимуляторы — в весенне-осенний период желательно употреблять «Аевит», «Иммунал», «Асковит» и т.д;
- отказаться от вредных привычек — употребления жирной пищи, табакокурения, злоупотребления алкоголем.
При склонности к аллергии нужно тщательно следить за чистотой в доме, поскольку пыль, шерсть животных и загрязненный или сухой воздух раздражают горло и, как следствие, провоцируют развитие аллергического трахеита.
Первые признаки
Обычно трахеит начинается по схожему сценарию с ОРЗ. Сначала у больного возникает насморк и сухой кашель. Человек может жаловаться на слабость, болезненность горла, боли в голове. Гипертермия до показателей 38-39 градусов может держаться до 3 суток, но иногда она может не повышаться вообще либо повышаться до субфебрильных отметок 37,5-38,0.
У маленьких детей при начале развития трахеита по утрам могут возникать слышимые на расстоянии хрипы. Такие хрипы проходят обычно после того, как больной откашлялся. Одышка при трахеите, как правило, не возникает.