Что такое дыхание
Удивительно, как по-разному устроено дыхание у разных живых существ! Животные, живущие в воде, дышат поверхностью тела и жабрами. У насекомых воздух к тканям проводят многочисленные трубочки-трахеи, которыми плотно покрыто тело.
Дыхание человека – вообще нечто завораживающее! Это не просто поступление в организм кислорода и выделение углекислого газа, а сложный процесс, который включает:
- Внешнее дыхание, то есть обмен газами между окружающей средой и кровью.
- Транспорт газов кровью.
- Окисление органических веществ посредством полученного кислорода (тканевое дыхание). В результате этого процесса в клетках освобождается энергия, благодаря которой организм живет.
А теперь подробнее о внешнем и тканевом дыханиях.
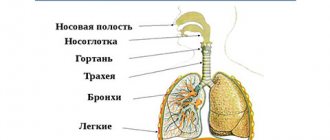
Внешнее дыхание.
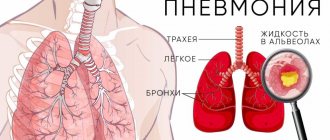
Функцию внешнего дыхания человека обеспечивает дыхательная система. 98% газообмена между внешней средой и кровью происходит в альвеолах легких, еще 2% кислорода поступает через кожу. Альвеолы – пузырьки, оплетенные сетью капилляров. Располагаются гроздьями. Несмотря на то, что они крошечные, площадь их поверхности примерно в 50 раз (!) больше площади человека.
Только представьте, как работают эти многочисленные мельчайшие пузырьки, наполненные воздухом! Более 700 миллионов альвеол (у каждого легкого их около 375 миллионов) усваивают через свои дыхательные клетки кислород, доставленный к ним по респираторным путям. Из альвеол этот газ заходит в клетки покрывающих их капилляров. Сосуды в обмен отдают углекислый газ, который поступает в воздух внутри альвеол. Такой газообмен происходит пассивно, из-за разницы содержания кислорода в воздухе и крови.
Легкие, кстати, потому и легкие, что у них легкий вес, ведь они наполнены воздухом. Если их положить в воду, они не утонут.
Тканевое дыхание.
Человек дышит не только носом и ртом, но и каждой живой клеткой своего тела. Клетка живет за счет того, что в нее поступает кислород и выделяется углекислый газ.
Можно сказать, единственная биологическая функция кислорода – это окисление (сжигание, утилизация) жиров, белков, углеводов и образование за счет этого энергии «сгорания», необходимой для жизнедеятельности организма.
Спортсмены хорошо знают, что клеточное дыхание бывает кислородным (аэробным) и бескислородным (анаэробным). Во втором случае окисление веществ происходит с помощью других, резервных окисленных соединений, а не кислорода.
Значение дыхания
Человек живет, пока дышит. От глубины и частоты дыхания зависит длина жизни. Если нарушаются физиологические процессы поступления кислорода, организм быстрее изнашивается и стареет.
В среднем, человек может осуществлять задержку дыхания меньше, чем на одну минуту. Хотя некоторые натренированные люди способны его задерживать до 5-6 минут, в частности искатели жемчуга под водой. Мировой рекорд задержки дыхания – более 22 минут! Остановка дыхания – критическое состояние, при котором смерть может наступить через 5 минут.
При рождении мы дышим правильно, глубоко. У диафрагмы большая амплитуда, легкие наполняются хорошим объемом. Но с возрастом диафрагма становится жестче, дыхание – частым и поверхностным, объем легких сокращается. Из-за нехватки кислорода мозг хуже функционирует, сердце начинает биться чаще и быстрее изнашивается.
Если кислорода недостаточно, то продукты распада клеток организма не сгорают в легких, как положено, а в виде токсинов распространяются вместе с кровью по всему телу, отравляя организм. Хорошее дыхание – основа жизни и здоровья.
Биофизические механизмы дыхания
Дыхание в широком понимании осуществляется в каждой клетке организма, и поэтому оно не ограничено пространством. В узком смысле в процессе дыхания участвуют специализированные органы и капилляры тканей, в которых происходит газообмен.
Вентиляция легких происходит за счет энергии сокращений мышц вдоха и мышц выдоха. Смену вдоха и выдоха обеспечивают две группы мышц.
Мышцы вдоха:
- Мышца диафрагмы
- Наружные межреберные
- Межхрящевые части внутренних межреберных мышц
Мышцы выдоха:
- Мышцы брюшной стенки
- Межкостные части внутренних межреберных мышц
Объем легких при вдохе и выдохе меняется пассивно. Такая смена происходит из-за варьирования размера грудной клетки, которое влечет за собой понижение или повышение давления в легких. Когда оно ниже атмосферного, воздух проникает в легкие, когда выше – выталкивается из них. Разберемся подробнее в механизме.
При вдохе объем грудной полости увеличивается, давление в плевральной щели (пространстве между внутренним и внешним листками плевры, покрывающей легкое) падает, легочная ткань расширяется, давление в легких уменьшается до уровня ниже атмосферного. Образовавшаяся разность давления обеспечивает проникновение воздуха в легкие через воздухоносные пути.
При выдохе объем грудной клетки уменьшается, давление в плевральной щели увеличивается, легкие сжимаются, давление в них повышается до уровня выше атмосферного. Образовавшаяся разность давления провоцирует выход воздуха из легких.
К какому врачу обращаться при нехватке воздуха?
Если это клиническое проявление является регулярным, в первую очередь нужно нанести визит к терапевту. Он проведёт осмотр, осуществит сбор анамнеза — и, исходя из полученной информации, отправит пациента на приём к специалисту пульмонологии, кариологии, гематологии, неврологии или эндокринологии.
Если у пациента имеется травматическое повреждение грудной клетки, ему следует обратиться к травматологу. В случае, когда отдышка является частью неотложного состояния — появилась внезапно и резко — нужно не откладывая вызывать «Скорую помощь».
Виды дыхания: грудное, брюшное, смешанное
Ты знала, что в здоровом состоянии разные люди дышат по-разному? Мужчины, женщины, пожилые люди… Основные виды дыхания:
- Грудное дыхание (реберное, верхнее). Свойственно женщинам. На вдохе грудная клетка расширяется и приподнимается в результате сокращения межреберных мышц. На выдохе опускается.
- Брюшное дыхание (диафрагмальное, нижнее). Чаще всего встречается у мужчин. На вдохе диафрагма сокращается, из-за этого давление увеличивается, и легкие заполняются воздухом. На выдохе мышцы расслабляются.
- Смешанное дыхание. Свойственно пожилым людям. В нем участвуют и мышцы грудной клетки, и диафрагма.
Изменение типа дыхания у женщин на брюшной, а у мужчин – на грудной может свидетельствовать о патологиях.
Лечение и реабилитация больных с патологией легких при короновирусной инфекции.
08.02.2021 07:19 Автор: Слугин Валерий Иванович. Врач по лечебной физкультуре высшей квалификационной категории
С целью облегчения индивидуального подбора методики реабилитации больных с патологией легких перечислены отдельные подходы к решению данной проблемы. Общим для всех методик реабилитации при заболеваниях аппарата дыхания является повышение эффективности использования газообменной поверхности легких и соответственно снижение энергозатрат на сам процесс дыхания и на выполнение дыхательных движений. Рекомендуется пациентам с COVID-19 обеспечить выполнение мероприятий по ранней мобилизации. Акцентируется внимание на увеличение продолжительности антигравитационного положения, пока пациент может выдерживать вертикальное положение. Например, возвышение кровати до 60° (нижняя граница подушки должна располагаться над лопаткой, чтобы избежать чрезмерного перенапряжения головы и шеи, вторая подушка должна располагаться под подколенной ямкой, чтобы расслабить живот и нижние конечности). Ортостатические процедуры следует проводить 3 раза в день по 30 минут, с положением головы по средний линии для предотвращения затруднения венозного оттока и вторичного повышения внутричерепного и внутриглазного давления. Тренировки рекомендуется начинать с коротких интервалов аэробной нагрузки. Например, выполнять циклическое упражнение 2 минуты, затем отдыхать 1 минуту с повторением 4-6 раз. Следует стремиться к общей длительности тренировки 8-12 минут. Усложнение тренировки возможно за счет добавления 1 минуты к каждому интервалу выполнения упражнений каждые 3-5 дней. Пассивная мобилизация для пациентов с нарушением сознания и взаимодействия с окружающими, заключается в выполнении пассивных движений во всех суставах в пределах физиологического объема. В каждом сегменте конечности достаточно 30 повторов 1 раз в 2 часа. Инструктирование пациентов, находящихся в сознании, по активной мобилизации проводится индивидуально и заключается в объяснении правил выполнения самостоятельных движений во всех суставах в режиме 10 повторов 1 раз в 2 часа. Следует отметить, что у пациентов, получающих не менее 30 минут ежедневных занятий, включая циклическую велоэргометрию с использованием прикроватного роботизированного оборудования, значительно уменьшается время нахождения на ИВЛ. Занятия менее 20 минут у пациентов на ИВЛ за сеанс и менее чем 2 раза в день эффекта не оказывают. Все реабилитационные мероприятия на 1-м этапе рекомендуется проводить с учетом противопоказаний и прекращать немедленно при появлении «стоп — сигналов», а именно: температура выше 38 °C, усиление одышки, ЧД выше 30 дых/мин, SpO2 < 93% на кислородной терапии или FiO2 > 50% при неинвазивной вентиляции, повышение систолического АД выше 180 мм.рт.ст. или снижение ниже 90 мм.рт.ст., появление аритмии, развитие шока, снижение уровня сознания.
Методики, способствующие улучшению усвоению кислорода в организме: — Нормализация состояния верхних дыхательных путей (носовое дыхание). — Увеличение продолжительности времени контакта кислорода с легочной тканью (урежение, углубление дыхания). — Повышение подвижности грудной клетки и диафрагмы (повышение эластичности мышц). — Тренировка «дыхательных» мышц (сила, координация…). Увеличение давления воздуха в легких (дыхание с сопротивлением, барокамера) — укрепление дыхательных мышц, особенно оказывая сопротивление выдоху. — Отработка отдельных элементов акта дыхания.
Некоторые особенности выполнения дыхательных упражнений. Частота дыхания – регламентируется и не должна сопровождаться появлением головокружения. Глубина вдоха и выдоха – может сопровождаться слышимыми слабыми хрипами и лёгким управляемым подкашливанием. Появление сильного, болезненного, не управляемого кашля свидетельствует о неправильно подобранной глубине вдоха/выдоха. Дренажные положения — способствуют активизации пассивных участков легких м удалению из них мокроты. Вибрация грудной клетки и звуковая вибрация легочной ткани способствуют улучшению функции легочной ткани и удалению мокроты. Сопротивление на вдохе и выдохе – способствуют расправлению спавшейся легочной ткани и активации дыхательных мышц.
Произвольное замедление дыхательных движений приводит к одновременному углублению дыхания ровно на столько, чтобы сохранить постоянной альвеолярную вентиляцию легких в компенсаторном режиме и не требует специальных усилий. Следует ориентироваться на частоту дыхания на 12 — 15 раз мин. Дыхание — медленное, с паузами на вдохе и выдохе (после вдоха некоторая большая задержка дыхания). Такая методика наиболее актуальна при лечении больных, находящихся на постельном режиме. Ее достоинством является отсутствие опасности гипервентилляции и поэтому занятие можно проводить длительно. По мере улучшения состояния (улучшение управления всеми фазами дыхания) вводятся динамичные упражнения, которые в обязательном порядке должны сопровождаться контролируемым дыханием. Опыт отделений ОРИТ, в которых есть персонал для проведения ранней реабилитаций предостерегает от выполнения маневров мобилизации, специально провоцирующих кашель. Чередовать с динамичными упражнениями для рук, движениями в голеностопных и коленных суставах. Если от пациента не требовать намеренного учащения или чрезмерного углубления дыхания – нежелательной гипервентиляции не будет (Смирнов К.М., 1964). J. Vergeret (1981) предлагает за 30-40 мин. до «дыхательной» гимнастики провести аппаратную «дыхательную» терапию. Дыхание с паузами — это техника поиска естественного ритма, когда внешнее влияние полностью устраняется. Почувствовав свой расслабленный ритм, вы сможете сравнивать его в моменты напряженного состояния: — Паузы после каждого вдоха и выдоха — ключ к эффективному лечению. — Кратковременные паузы на вдохе (не более 5-7 сек.) обеспечивают тормозное влияние на НС, облегчается работа сердца (Смирнов К.М., 1964). Меняя глубину вдоха и выдоха и скорость вентиляцию в различных долях и сегментах легких, можно улучшить проводимость дыхательных путей и способствовать ускорению разрешения патологического процесса в легких. Регуляция дыхания «по возмущению»: препятствовать дыханию — дышать через трубку (дуть в банку с водой — интереснее); надувать шарики, дуть на пушинку и т.п. В остром периоде не желательно применять форсированный выдох и различные надувные игрушки, и шарики. Предпочтение следует отдавать произнесению звуков на выдохе. Дробное дыхание А.А.Стрельцова. Основу метода составляют вдох, растянутый на 4 счета, а выдох на 1(4:1). Постепенно вдох удлиняется до 18-24-30 счетов на 1 выдох. Дробное дыхание можно выполнять во время ходьбы: 2 пары шагов вдох, 2 «части» вдоха; еще 2 пары шагов — вдох продолжается (еще 2 части); следующие 2 пары шагов — выдох. В итоге получается дыхание на 6 пар шагов.
Дыхательная гимнастика Е.А.Лукьяновой. Основу тренировки составляет выдох, а вдох выполняется непроизвольно. Дыхание совершается в три фазы: 1 — выдох выполняется через слегка сжатые губы, 2 – пауза (ожидание «нервного приказа на вдох»), 3 — вдох носом.
Методика В.В.Гневушева (1972). Начать курс реабилитации с обучения «полному» дыханию: 1. Удлинять вдох до 3-4 сек. с одновременным уменьшением секундных объемов. При этом живот выпячивается с одновременным или последующим подниманием грудной клетки. 2. Длительность выдоха при этом остается непроизвольной. Грудная клетка опускается, живот втягивается. Дальнейшее совершенствование приобретенных навыков заключается в удлинении вдоха до 10-20 сек., с большим, чем вначале, уменьшением секундных объемов. При этом пациент начинает чувствовать, что воздух в легкие «начал поступать тонкой струей». В результате увеличивается ДО (дыхательный объем) и снижается МОД. Аутотренинг позволяет научиться чувствовать прохождение воздуха по всем путям в легких. «Полное дыхание» — все варианты дыхания (грудное, диафрагмальное, смешанное). При полном дыхании происходит последовательное включение мышц грудной клетки и брюшного пресса. Дыхание верхней частью грудной клетки связано с повышенной активностью и возбуждением. Глубокое, медленное дыхание животом и нижней частью грудной клетки способствует расслаблению и успокоению. Методика «полного дыхания» начинается с овладения «раздельным» дыханием. которое включает этапы обучения. Обучение раздельному дыханию начинается с овладения методиками статического дыхания: носового, грудного, диафрагмального, – а затем и полного. «Грудное дыхание». Вдох и выдох осуществляются без участия мышц брюшного пресса — происходит заполнение верхних отделов легких; ключицы и верхние ребра движутся вверх. Для облегчения правильности выполнения упражнения (контроль за правильностью дыхания) одну руку следует положить на грудь, другую на живот. В ИП сидя, руки за головой или на поясе — лучше отрабатывать верхушечное дыхание. Надо учитывать, что мышцы, поднимающие верхние ребра при вдохе выдвигают вперед шейные позвонки, что, иногда, противопоказано. Среднее (грудное или реберное) дыхание: задействованы межреберные мышцы в заполнении средних отделов легких, грудная клетка расширяется в стороны и вверх.
Диафрагмальное дыхание. Во время вдоха и выдоха грудная клетка не должна приподниматься. Нижне-грудное дыхание (диафрагмальное) наиболее эффективно с минимальными затратами энергии (Макарова И.Н. и соавт., 2002). Наиболее удобно упражнение выполнять в И.П. лежа на спине (с слегка согнутыми коленями) или сидя. Имеется много вариантов обучения диафрагмальному дыханию, но наиболее легко пациенты обучаются, если вначале их просят «сделать живот как арбуз (выпятить)» и после этого сделать вдох. Выдох, сопровождающийся втягиванием живота, обычно получается без проблем. — Можно начать и сделать наоборот: втянуть живот, а затем сделать выдох. При выдохе пациент должен втянуть живот, при затруднении – реабилитатор нажимает рукой на мышцы брюшного пресса. — Обычно занятие проводится в ИП стоя или сидя. При затруднении диафрагмальное дыхание отрабатывается в И.П. лежа на спине. — Во время выдоха подтянуть лобок вверх на 4-10 сек. — Для некоторых больных удобнее следующее упражнение. В И.П. лежа на спине на верхнюю часть живота положить груз. При вдохе животом приподнимать груз. Это упражнение важно при гипотонических состояниях. — В И.П. основная стойка. Во время вдоха живот втягивается, а во время выдоха «животом» — кисти «в замок» и поднимаются за голову. Это упражнение хорошо применять при гиперлордозе. В этом случае во время выдоха подтянуть таз вверх и удерживать в напряжении мышцы живота на 4-10 сек. Для повышения тонуса мышц брюшного пресса, следует слегка ущипнуть мышцы, расположенные ниже пупка. — ИП лежа на спине, на верхнюю часть живота положить груз. При вдохе приподнять груз. Это упражнение важно при гипотонии. — ИП лежа на спине. Дыхание через нос. Согнуть колени, стараться наполнить воздухом желудок. Затем — выдох через сомкнутые губы. В течение дня упражнение выполнить 10 раз. Постепенно после вдоха задерживать дыхание. ЭМГ показывает увеличение активности мышц брюшного пресса, особенно — косых. Упражнение можно выполнять в И.П. сидя, стоя, лежа на животе. Усложнение упражнений: — Выдох выполнять через плотно сжатые губы. Затем можно научиться воздух выдыхать порциями, постепенно увеличивая скорость и глубину выдоха («паровоз»). — Дыхательные упражнения выполнять с изменением темпа движения. Статическое полное дыхание — сочетанное последовательное выполнение «грудного» и «диафрагмального» вдоха и выдоха. Начинать обучение легче в ИП лежа на спине с согнутыми ногами. Затем пациента учится принимать пассивную позу сидя в кресле; позу «лотоса»; лежа на спине. Один из примеров последовательности: вдох «животом» (выпятить его вперед — «нижнее дыхание»), затем без перерыва продолжить вдох и раскрыть грудную клетку («среднее дыхание»), в конце поднять плечи вверх, втянув живот, и закончить вдох («верхнее дыхание»). Весь вдох производится без рывков в виде плавного движения и завершается паузой с задержкой дыхания. Выдох осуществляется в той же последовательности. Другой вариант полного дыхания. В И.П. лежа на спине, согнуть колени, дыхание через нос (можно выполнять в И.П. сидя, стоя, лежа на животе). Стараться «наполнить воздухом желудок», затем выдох через сомкнутые губы, пытаясь «наполнить воздухом легкие». После 10 минут занятия — отдых. В течение дня упражнение рекомендуется выполнить 10 раз. Постепенно научиться после вдоха задерживать дыхание. — Глубокий вдох начинается с заполнения нижних отделов легких, затем средней части и наконец верхушки. Живот в начале вдоха опускается, освобождая диафрагму, а в конце втягивается, поджимая диафрагму и обеспечивая заполнение верхушек легких. Последовательность: «нижнее дыхание» — вдох «животом» (выпятить его вперед) -> без перерыва продолжить вдох — раскрыть грудную клетку («среднее дыхание») -> «верхнее дыхание»- поднять плечи вверх, втянув живот, — сделать вдох. Весь вдох производится без рывков в виде плавного движения. Конец сам собой переходит в паузу на задержке дыхания. Выдох производится в том же порядке. После занятий по данной методике ЭМГ показывает увеличение активности мышц брюшного пресса, особенно — косых. Динамическое полное дыхание — во время выполнения упражнения и согласуется с ним.
Тренировка мышц выдоха («экспираторная» гимнастика) — упражнения для тренировки мышц выдоха, увеличения подвижности грудной клетки и диафрагмы. Способствует растяжению участков ателектаза, обеспечение глубины и полноты выдоха и произвольное управление последним. Методика создания сопротивления во время дыхания начинается с затруднения выдоха (дыхание через слегка сжатые губы), а затем постепенно нарастает сопротивление при вдохе. Одним из эффективных упражнений является тренировка кашлевых движений. Некоторые упражнения для детей. — Намыленная мочалка: когда дуешь через нее, «растет борода». — Дуть на «вертушку», постепенно отодвигая ее от лица. — Сдувать с места (и подальше) шарик, пушинку, песок. — Тушить свечи. — Дуть на пушинку (ватку), висящие на нитке, — чтобы дольше держались в воздухе. — Научить надувать резиновые игрушки при обязательном условии — за меньшее число вдохов надуть до полного объема. — Игра в железную дорогу с имитацией гудка паровоза, шума колес. — Соревнование: на полу дуть на теннисный шарик (мяч). Кто дальше укатит шарик (мяч). — В ИП лежа на спине тренировка мышц брюшного пресса — «игра животом». — В ИП лежа на животе дыхательные упражнения способствуют укреплению мышц нижней части грудной клетки. В Вильнюсской больнице дети играют на музыкальных духовых инструментах. Дыхательная гимнастика сопровождается положительными эмоциями.
Гимнастика А.Н.Стрельниковой «парадоксальная гимнастика») — создание условий, когда выполнение вдоха и выдоха затруднено: вдох надо делать при сжатой грудной клетке, а выдох — произвольно. Динамические дыхательные упражнения (Н.М.Зайцев, соавт., 2009). Все упражнения (блоки) выполнять 4 раза. 1. ИП стоя, ноги на ширине плеч, руки на поясе: – вдох, слегка откинуться назад; – выдох – немного наклониться вперед, сведя плечи, и опустить руки. 2. ИП стоя, ноги на ширине плеч, руки вдоль туловища: – вдох, поднять руки над головой, слегка откинувшись назад; – выдох, одновременно наклониться вперед, стараясь руками коснуться пола, колени не сгибать. 3. ИП стоя, ноги вместе, руки на поясе: – вдох, одновременно шагнуть левой(правой) ногой вперед, перенести на нее тяжесть тела, голову слегка откинуть назад, правая (левая нога на носке; – выдох, вернуться в ИП, голову немного склонить. 4. ИП стоя, ноги вместе, руки на поясе: – на вдохе повернуть туловище влево (вправо), разведя руки в стороны на уровне плеч; – на выдохе сделать наклон вперед и влево (вправо), отводя руки назад. В конце цикла на вдохе выпрямиться, поднять руки вверх; спокойно выдохнуть, одновременно опуская руки. 5. ИП стоя, ноги на ширине плеч, руки вдоль туловища: – вдох; – медленно выдох, опустить голову на грудь, свести плечи вперед, руками потянуться к коленям, взгляд направить вниз; – вдох – поднять голову, расправить плечи, руки развести в стороны на уровне плеч, посмотреть вверх; – выдох – ИП.
«Звуковая» дыхательная гимнастика. Речевой выдох всегда длиннее обычного выдоха и равен «дыхательному воздуху «+» резервный воздух». Произнесение различных звуков сопровождается напряжением различных групп мышц. При этом в акте дыхания участвуют мышцы диафрагмы и брюшного пресса. По силе воздушной струи и вибрации все согласные звуки подразделяют на 3 группы (Епифанов В.А., 2008): 1. Максимальная сила – глухие согласные: П, Т, К, Ф, С. 2. Средние по силе напряжения – Б, Д, Г, В, З. 3. Наименьшая сила воздушной струи – М, Н, Л, Р. — На первых 2 занятиях выполняется «очистительный выдох»: «П-Ф-Ф», «М-М» (закрытый стон). Занятия проводятся 1-2 раза/день по 5-6 мин. Затем дополняются по 2 новых упражнения и продолжительность увеличивается до 7-10 мин. 2-3 раза/день. Эти звуки рекомендуется произносить и в конце занятия. — Вибрирующие звуки (Р,Ж,З), шипящие и свистящие звуки (Ш,Щ,С,Ф,Ч) – уменьшают спазм бронхов и бронхиол, способствуют более полному и глубокому выдоху. — «Звуковые» (шипящие и жужжащие) — произносятся тихо, шепотом, мягко, нежно. Дыхательные упражнения в большинстве случаев уменьшают экспираторную одышку. — Звуки «М»,»Н» (сонанты) могут произноситься закрытым ртом («закрытый стон»). Эффективны при хронических заболеваниях бронхов. А-А-А.. — усиливает вентиляцию верхушек легких. Сочетается с согласными. Не рекомендуется при сопутствующих заболеваниях НС. И-И-И.., О-О-О.. — тренировка дыхательных мышц. Сочетается с согласными звуками. С, Ф, Ц, Ч, Ш — успокаивающее действие на голосовые связки. РЕЧЬ — после звуковой гимнастики, как и после задержки дыхания, наступает компенсаторная тахикардия. СМЕХ — удлиненный выдох с элементами задержки дыхания. После него ЧСС восстанавливается быстрее, чем при пробах с задержкой дыхания.
Звуковая гимнастика (Н.М.Зайцев, соавт., 2009). 1. «Очистительный выдох» — «пфф» — 4-6 раз. 2. «Закрытый стон» — «ммм» — 3 раза и «пфф» — 1 раз. 3. «Бррух» (о,а,е,и) – по 1 разу и «пфф» — 1 раз. 4. «Грруф» (о,а,е,и) – по 1 разу и «пфф» — 1 раз. 5. «Дррух» (о,а,е,и) – по 1 разу и «пфф» — 1 раз. 6. «Ррр» — 3 раза и «пфф» — 1 раз
Дренажные положения — с целью максимально возможного удаления мокроты из дыхательных путей. «…Систематическое проведение постурального дренажа с вибрационным массажем и периодические курсы антибиотикотерапии (особенно при острых респираторных заболеваниях) позволяют во многих случаях добиться существенного улучшения. При этом нередко удается увидеть нормализацию бронхологической картины в ряде сегментов, считавшихся пораженными необратимо» (Рачинский С.В., 1977). Продолжительность процедуры должна составлять от 10 до 20 минут в зависимости от состояния пациента. Эффективность постурального дренажа резко возрастает при сочетании с вибрацией, «форсированным выдохом», массажем. Во время дренажа инструктор слегка похлопывает пальцами по соответствующей области; вибрационный массаж – во время выдоха. Постуральные дренажи проводятся не реже 3-4 раз в день, обычно перед едой. В дренажном положении ребенок находится от 3-5 мин. до 10-30 мин. Менять позу через каждые 5 мин. В острую фазу А.Г.Малявин и соавт. (2004) постуральные дренажи: применяют по следующей методике: 3-4 часа/день лежать на здоровом боку с валиком под грудной клеткой, периодическими переворачиваясь на живот. Рекомендуется лежать на спине с разгрузкой пораженной стороны. Все это способствует предупреждению образования спаек и способствует улучшению вентиляции легких. В тяжелых случаях, во время дренажа надо наблюдать за ритмом сердца, т.к. аритмия является основным показателем плохой переносимости бронхиального дренажа в ИП с опущенной головой.
ДРЕНАЖНЫЕ УПРАЖНЕНИЯ (М.Д.Дидур, 2007). Дренажное положение Зона массажа. Верхняя доля Апикальный сегмент Лежа на спине, головной конец наклонен вперед на 30 град. Верхняя часть грудной клетки сзади Передний ИП на спине без подушки, под коленями валик Верхняя треть грудной клетки спереди Задний ИП сидя, наклон вперед, под животом валик Верхняя треть грудной клетки сбоку сзади Средняя доля Справа и слева ИП лежа на противоположном боку, головной конец опущен на 30 град., пораженная сторона отклонена назад на 20 град., колени согнуты. Верхняя треть грудной клетки сзади Нижняя доля Верхние ИП лежа на животе, таз приподнят подушкой. Средняя треть грудной клетки сзади Передние ИП лежа на животе, головной конец ниже на 30 град., колени согнуты. Нижняя треть грудной клетки сбоку. Базально-латеральные ИП лежа на животе, головной конец опущен, пораженная сторона слегка приподнята, бедра на валике. Средняя треть грудной клетки сбоку. Задние ИП лежа на животе, головной конец опущен, таз приподнят. Нижняя треть грудной клетки сзади.
Верхняя доля. ИП сидя с небольшим наклоном туловища вперед или назад; лежа на спине; лежа на здоровом боку, немного опустив голову, нога на здоровой стороне согнута в колене. Средняя доля (справа). ИП лежа на спине; лежа на здоровом боку, немного опустив голову, нога на здоровой стороне согнута в колене; на боку, голова ниже уровня ног, ножной конец приподнят 25-30 см. Лежа поперек кушетки, колени прижаты руками к груди, голова откинута назад. Нижняя доля. ИП лежа на спине или на животе; на здоровом боку; колено-локтевое с максимально расслаблением плечевого пояса; ножной конец кровати приподнят на 40-50 см. Средняя и нижняя доли. Лежа на кушетке на животе вниз головой.
Отдельные методики «дренажной гимнастики». — Для грудных детей (можно и взрослым) применяется методика «форсированного выдоха» в дренажном положении. Сжимать грудную клетку пациента в фазу выдоха (при плаче), а также ритмично — при сопротивлении ребенка, при произнесении долгого звука «А-А-А..». Чаще применяется у детей, которым процедура не нравится. — В дренажном положении выполняется глубокий (средний или максимальный) вдох-> пауза 2 сек.-> 2-кратный кашель — лучше короткий, толчками. При этом эффект достигается больший, чем выполнение дренажей после занятия. У взрослых, в каждом положении постурального дренажа применяется прием поколачивание в течение 2 мин. и вибрацию в процессе 5 выдохов. Общая продолжительность процедуры 45 мин. (DeCesare J.A. и соавт., 1982).
Примерный комплекс упражнений (общий режим). 1. Диафрагмальное дыхание 1-1,5 мин. Темп медленный. Выдох удлиненный через сжатые губы. 2. Кисти у плеч. Поднимать локти через стороны вверх – вдох, вернуться в ИП с надавливанием на грудную клетку, прижимая голову к груди – выдох. Откашляться. 306 раз. 3. Круговые движения в плечах назад, затем вперед. 4-5 раз в каждую сторону. Темп средний. Дыхание произвольное, равномерное. 4. Руки вдоль туловища. Разведение рук в стороны – вдох. Подтягивая руками колени к груди – выдох. 5-6 раз. Темп медленный. Выдох удлинен. 5. Ноги согнуты, опора на стопы. В ИП – вдох, поднимая таз и опуская его – выдох. 5-6 раз. Темп медленный. 6. «Велосипед». 0,5-1 мин. Темп средний. Дыхание произвольное. 7. Руки вдоль туловища. Поднять прямые руки вверх – вдох; сесть, касаясь руками стоп – выдох. Откашляться. 5-6 раз. Темп медленный. Выдох удлинен. 8. Кисти в «замке». Руки вытянуть вперед и повернуться туловищем в право, затем влево. 4-5 раз в каждую сторону. Темп средний. Дыхание произвольное. 9. Руки в стороны, пальцы сжаты в кулак. Круговые движения прямыми руками вперед, затем назад. 4-5 раз в каждую сторону. Темп быстрый. Дыхание произвольное. 10. Развести руки в стороны – вдох, скрестить руки на груди, сдавливая ее кистями – выдох. Прокашляться. 5-6 раз. Темп медленный. Выдох удлинен. 11. Руки в стороны (для устойчивости). Поочередное вращение прямыми ногами.4-5 раз в каждую сторону. Темп средний. Дыхание произвольное. 12. Руки в стороны, ноги шире плеч. Повороты верхней части туловища на бок – выдох удлиненный, вернуться в ИП – вдох. Откашляться. 4-5 раз в каждую сторону. Темп быстрый.
Б. ИП лежа на левом (правом) боку. 13. Поднять правую (левую) руку через сторону вверх – вдох, опустить ее, сжимая грудную клетку – выдох. Откашляться. 4-5 раз. Темп медленный. Выдох удлинен. 14. Круговые вращения правой (левой) рукой вперед (назад). 4-5 раз в каждую сторону. Темп быстрый. Дыхание произвольное. 15. Поднять правую (левую) руку через сторону вверх – вдох; опустить ее и подтянуть колено к груди – выдох. Откашляться. 5-6 раз. Темп медленный. 16. Отвести прямую руку в сторону и повернуть верхнюю часть туловища в положение лежа на спине – вдох; вернуться в ИП – выдох, сжимая грудную клетку. Откашляться. 5-6 раз. Темп средний. Выдох через сжатые губы.
Информация к размышлению: В организме кислород усваивается в ионизированном состоянии: — Хвойный воздух. — Аппараты Чижевского. — Ионизатор Микулина. В прохладном помещении потребность в кислороде ниже – снижается основной обмен. Дренажные положения улучшают работы здоровых участков легких. Исходное положение руки вверху – облегчается работа верхних – здоровых – участков легких. Подбор упражнений с акцентом на затрудненный выдох: в этом случае происходит расправление пассивных участков легких. См. методики ЛФК при бронхиальной астме, но с коррекцией задержки дыхания (паузы): увеличивать продолжительность паузы после вдоха, а не паузы после выдоха – увеличивается продолжительность времени контакта кислорода воздуха и крови. В случае перенесенной коронавирусной инфекции не рекомендуются форсированные приемы дыхания. Подкожное введение кислорода. МАССАЖ. Рефлекторный массаж грудной клетки, начиная с проксимального отдела. Тщательнее обрабатывать зоны, где выявляются рефлекторные изменения, а также области дельтовидных мышц, грудины и ключиц. (См. Некоторые вопросы теории и практики рефлекторного массажа. В.И.Слугин. «ЛФК и массаж». 2004. , N 2(11), 20-28.)
Функциональный контроль – до и после занятия по соответствию среднединамического артериального давления и пульса. С этой целью рассчитывается удельное среднединамическое давление и сравнивается со стандартными показателями. Подробнее с этим можно познакомиться на сайте «Ариадна/Центр/Публикации/Оценка функционального состояния сердечно-сосудистой системы человека в покое и при нагрузках. Новый подход. (С изменениями. 2015) М.А. Слугина, В.И. Слугин. Все мероприятия по медицинской реабилитации должны включать ежедневный мониторинг температуры, SaO2, SpO2/FiO2, кашля, одышки, ЧСС, ЧД, подвижности грудной клетки и передней брюшной стенки. 2021 год.
Здоровое дыхание
Здоровое дыхание определяется по количеству и ритмичности вдохов и выдохов. Норма дыхания – около 18 дыхательных движений в минуту и их одинаковая частота. Природой устроено так, что дыхание – легкое, незаметное и безболезненное.
Если кислорода не хватает, появляется тяжелое дыхание. Такое затрудненное дыхание называют одышкой. Оно возникает при физических нагрузках, нервном переутомлении, хронической усталости, а также сопровождает некоторые заболевания.
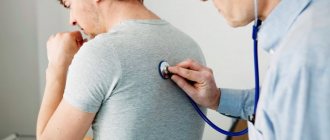
Терапевты при осмотре определяют состояние респираторной системы с помощью везикулярного дыхания, то есть по шумам в легких при вдохе. По характеру шума становится ясно, нормально работают органы дыхания или с отклонениями.
Правильное дыхание – полное, при котором в организм поступает достаточное количество кислорода, и сгорают токсины. Оно необходимо каждой клеточке. У глубокого дыхания есть любопытные бонусы:
- Выработка тепла от процесса сгорания токсинов в легких. Легкие становятся «печкой», обогревающей весь организм и защищающей от простуд.
- Массаж дыханием, осуществляемый в отношении кишечника и соседних внутренних органов за счет расширения диафрагмальных движений. Это улучшает кровоток к органам, способствует их очищению и восстановлению.
Типы одышки
Инспираторная
— отличается
затрудненным вдохом
и возникает при патологиях легких, в частности, фиброзе (альвеолит, саркоидоз, бериллиоз), карциноматозе, клапанном пневмотораксе, а также при параличе диафрагмы и болезни Бехтерева.
Экспираторная
— распознается по
затрудненному выдоху
, преимущественно развивается при бронхиальной астме и хроническом обструктивном бронхите, когда просвет бронхов сужается из-за мокроты или воспалительного отека их стенок.
Смешанная – затруднен и вдох, и выдох (возможна при тяжелой пневмонии).
При нарушении нормального дыхания из-за нехватки кислорода страдают все системы организма. Провоцирующим фактором чаще всего становится серьезное нарушение работы конкретных органов
Одышка при заболеваниях дыхательной системы
Возникает при заболеваниях бронхов, легких или при дыхательной недостаточности из-за патологии грудной клетки: нарушение функции диафрагмы, плеврит, кифосколиоз.
Признаки, говорящие о проблемах с дыхательной системой
- Затрудненный и долгий выдох, как минимум в два раза дольше вдоха.
- Напряжение вспомогательных мышц во время выдоха.
- Выпячивание шейных вен на выдохе, их спадение и втяжение межреберных промежутков на вдохе — указывают на сильные колебания внутригрудного давления при дыхании.
- Сухие хрипы при дыхании.
- Влажный кашель — при бронхиальной астме после выделения мокроты одышка уменьшается, в противоположность заболеваниям сердца. При них после приступа кашля пациенту не становится легче дышать.
- Сильная одышка при выраженном отеке бронхов, повышенной выработке мокроты и заметное облегчение в зависимости от состояния дыхательных путей.
При подозрении на патологию дыхательной системы назначается ряд обследований, в том числе и рентген-диагностика
К легочным причинам изменения дыхания относятся и сосудистые заболевания легких — тромбоэмболия легочной артерии (ТЭЛА), легочная гипертензия (повышение давления в легочной артерии).
Признаки, говорящие о сосудистых заболеваниях легких
- Зависимость от положения тела — при ТЭЛА, кроме тахикардии и боли в груди, в положении сидя и лежа одышка не уменьшается.
- Цианоз — кожа и слизистые приобретают заметный синюшный оттенок. Развивается при значительном недостатке кислорода в крови или замедлении кровотока. Чаще всего сочетается с тяжелой одышкой при пневмонии и ТЭЛА.
- Обморок или односторонний отек ноги — в сочетании даже с небольшой одышкой часто говорит о тромбоэмболии легочной артерии (попадании тромба в сосуд) и считается крайне тревожным симптомом, требующим быстрой госпитализации, из-за риска развития спазма всех сосудов легочной артерии, острой дыхательной и сердечной недостаточности и гипоксии. Если своевременно не оказать медицинскую помощь, закупорка сосуда приведет к летальному исходу.
Заболевания гортани
Если ко вдоху присоединился слышимый на расстоянии свистящий шум — это специфический признак стеноза (сужения) гортани, при котором затрудняется нормальный доступ воздуха в дыхательные пути.
Стеноз может развиться при ларингите, аллергическом приступе или при попадании инородного тела в дыхательные пути. Состояние требует неотложного вызова скорой медицинской помощи
Одышка при заболеваниях сердца
Среди внелегочных причин одышки в особую группу относят заболевания сердца и сосудов (кроме ТЭЛА).
Признаки, говорящие о проблемах с сердцем и сосудами
- Ортопноэ — одышка, резко усиливающаяся в лежачем положении, говорит о патологии сердца (нарушения в малом круге кровообращения). Особенно опасной считается одышка ночью. У пациентов с уже диагностированными болезнями сердца или сосудов приступы указывают на развитие сердечной астмы — критического повышения давления в левом предсердии, которое часто предшествует таким опасным состояниям, как инфаркт, аневризма сердца, кардиогенный отек легких, острая коронарная недостаточность.
- Одышка при ходьбе. Причины учащения дыхания при физической нагрузке (бег, ходьба, подъемы) — почти всегда сердечно-сосудистые патологии. Чем сильнее прогрессирует заболевание, тем хуже будут переноситься даже привычные спортивные упражнения. В критическом состоянии симптомы одышки сохраняются и в покое.
- Отеки в сочетании с одышкой — характерный симптом сердечной недостаточности, так как из-за нарушения сократительной функции сердца жидкость застаивается в сосудах и тканях.
- Набухание шейных вен в положении сидя и затрудненное дыхание — типичный признак повышения давления в правом предсердии.
Сердечная одышка часто развивается при митральном стенозе, гипертоническом кризе, кардиомиопатиях, постинфарктном кардиосклерозе, ишемической болезни сердца — все эти состояния требуют обязательного лечения
В некоторых случаях неспециалисту сложно понять, чем вызвана одышка — проблемами с сердцем или патологией легких. Например, следующие симптомы могут появляться и при ишемической болезни сердца, и при фиброзах легких:
- долгий вдох с ощутимым усилием (выдох может быть вдвое короче вдоха);
- учащенные дыхательные движения — фразу длительностью в 10 секунд и более невозможно произнести на одном дыхании, делаются непроизвольные короткие вдохи;
- при физической нагрузке, даже небольшой (два-три приседания), вдохи резко учащаются, может появиться синюшность кожи и слизистых.
В любой из ситуаций существует только одна универсальная рекомендация — обратиться ко врачу и пройти обследование
Одышка при тяжелых общих состояниях
Резкое учащение дыхания случается не только при проблемах с сердцем и легкими. Другие возможные и достаточно частые причины — тяжелое отравление, инфекционные заболевания, ацидоз, нарушение работы дыхательного центра, приступ аллергии, синдром гипервентиляции. Их важно вовремя заметить и распознать.
Специфические дыхательные нарушения во время разных состояний
- Платипноэ — учащение дыхания при вертикальном положении тела (не только стоя, но иногда и сидя), одышка уменьшается при переходе в горизонтальное положение. Платипноэ может указывать на тромб или опухоль в левом предсердии, гепатопульмональный синдром, также возникает при патологиях, вызывающих опущение диафрагмы.
- Внезапные и сильные сбои дыхательного ритма, возникающие при интоксикации в результате отравления.
- Приступы одышки в сочетании с крапивницей, ринитом, конъюнктивитом возможны при аллергическом бронхоспазме.
- Эпизодическое ощущение неполного вдоха, желание «набрать побольше воздуха» — частый признак гипервентиляционного синдрома. Это психоневрологическая патология, при которой формируется специфический дыхательный ритм, увеличивающий легочную вентиляцию. Если нехватка дыхания не связана с физической нагрузкой, положением тела, временем суток и возникает в основном при сильном волнении или эмоциональной нестабильности, это указывает на повышенную тревожность, в том числе панические атаки.
- Тахипноэ — свыше 20 дыхательных движений в минуту: поверхностные, без увеличения глубины вдоха и выдоха, в любых состояниях, в том числе в покое. Вместе с лихорадкой развивается при пневмониях. При нормальной или повышенной в пределах 37,5 °С температуре учащенное дыхание может указывать на ацидоз* — смещение кислотно-щелочного равновесия в организме в сторону повышения кислотности.
*Чаще всего ацидозы возникают при диабетической коме, обширных воспалительных процессах, сильной лихорадке, почечной недостаточности, интоксикации (в частности, при отравлении этиловым спиртом, антифризом и солями салициловой кислоты)
Одышка при заболеваниях мозга
Одышка проявляется не только изменением частоты дыхательных движений, но и сбоем нормального дыхательного ритма. Медицинское название этого явления — аритмия дыхания. Приступ почти всегда возникает при нарушении кровоснабжения головного мозга или конкретно дыхательного центра, при воздействии на центральную нервную систему: инсульт, отек мозга, воспаление мозговой ткани, черепно-мозговая травма различных типов.
Исключение — приступ сердечной астмы или сильная физическая, эмоциональная нагрузка у пациентов с пороком сердца. Неупорядоченность дыхания быстро проходит при устранении причины. В остальных случаях аритмия дыхания сигнализирует о срочном обращении к врачу.
Одышка у пожилых людей
Регулярно возникающая в покое аритмия дыхания говорит о недостаточном кровоснабжении мозга. В некоторых случаях частота дыхания волнообразно нарастает и спадает во сне, при этом одна волна представляет собой от 6 до 10 дыхательных движений.
Такие изменения часто наблюдаются при выраженном атеросклерозе сосудов головного мозга, пиквикском синдроме, также как следствие перенесенного инсульта. Причинами одышки у пожилого человека также становятся гипертония, церебросклероз, аортальная недостаточность.
При часто повторяющихся аритмиях дыхания нужна скорейшая медицинская помощь — проблемы с кровоснабжением мозга могут привести к инфаркту и поражению нервной системы
Патологии внешнего дыхания
Самое распространенная дисфункция внешнего дыхания – это дыхательная недостаточность. Проявляется в отклонениях от нормы состава газов, наполняющих артериальную кровь. Напряжение кислорода сокращается, углекислого газа увеличивается.
Какие бывают типы нарушения внешнего дыхания:
- Нарушения альвеолярной вентиляции. Это может быть гиповентиляция (снижение давления кислорода в воздухе альвеол и оттекающей от них крови из-за недостаточного обмена газов) или гипервентиляция (превышение объема вентиляции потребностей организма в газообмене).
- Нарушения вентиляционно-перфузионных отношений. Проявляются в неравномерной альвеолярной вентиляции и отклонениях легочного кровотока.
- Нарушение диффузии, то есть проникновения газов через альвеолокапиллярную мембрану. Это касается, в основном, кислорода, так как его способность к диффузии в 20 раз ниже, чем у углекислого газа.
Недостаток поступления кислорода в организм может быть вызван привычками и образом жизни человека:
- Неправильное дыхание
- Курение
- Нахождение в душных и непроветриваемых помещениях
- Редкие выходы на свежий воздух
Особенности дыхания у детей
Дыхание детей отличается от дыхания взрослых. Целевые органы у ребенка меньше, из-за чего они склонны к заболеваниям.
Физиологические особенности системы дыхания детей:
- Узкие носовые ходы и затрудненное дыхание через рот из-за относительно большого языка. В 10-14 лет часто встречаются заболевания носоглотки.
- Гортань длиннее и уже, чем у взрослого, характеризуется рыхлостью и образованием новых кровеносных сосудов. Это вызывает отек подсвязочного пространства (нижний отдел гортани).
- Узкие долевые бронхи.
- Слабая развитость эластичной ткани легких, что является причиной быстрого возникновения эмфиземы.
- Склонность к непроходимости дыхательного тракта (обструкция дыхательных путей).
- Склонность к ателектазу (спадению легких из-за дефицита/отсутствия воздуха в альвеолах).
- Склонность к воспалительным процессам.
- Мягкий каркас грудной клетки, слабая мускулатура.
- Преобладание диафрагмального дыхания.
- Дыхательная аритмия.
Заболевания, послужившие причиной нехватки воздуха
| Болезни | Причины, симптоматика |
| Кардиологические | На отдышку и нехватку воздуха жалуются пациенты, страдающие от патологических состояний, характеризующихся нарушениями сердечного ритма:
От неё страдают при заболеваниях, характеризующихся дефицитом кровообеспечения миокарда: стенокардии, ишемии. Выражениность чувства нехватки воздуха зависит от формы и степени недостаточности: в лёгких случаях её регистрируют при несущественных нагрузках или в стрессовых ситуациях. Проблема проявляется нехваткой кислорода и учащённым дыханием при выполнении работы или в процессе ходьбы. Другие симптомы представлены цианозом, болями за грудиной, отёчностью ног. |
| Плеврит | Чувство нехватки воздуха развивается при воспалительных процессах плевральных листков, сопровождающихся появлением на их поверхности фибрина или скоплением в полости экссудата. Нарушения дыхания возникают из-за сильных болей острого колющего или тупого тянущего характера: пациент старается не вдыхать глубоко, чтобы не испытывать их. Вышеперечисленное сопровождается повышенной температурой, ознобом, кашлем. |
| Стенозы гортани | Наиболее распространённый инициирующий фактор нехватки воздуха — патологии, провоцирующие препятствия и, как следствие, ограниченное поступление кислорода. Подобное характерно для острого и хронического стеноза:
|
| Лёгких | Воспалительные и диффузные поражения лёгочной ткани — инициируют недостаток из-за того, что часть лёгких «выключается» из процесса дыхания. Такое происходит при:
|
| Чужеродные тела в дыхательных путях | Перекрытие дыхательных путей чужеродными объектами способно не просто затруднить дыхание, но и сделать его невозможным. Человек ощущает удушье, беспокойство, принимает положение, при котором может хоть как-то вдохнуть. Симптом развивается внезапно после случайного вдыхания объекта и сопровождается кашлем, слезотечением, интенсивным слюноотделением. |
| Лёгочные и плевральные новообразования злокачественной этиологии | Нарушения дыхания сопровождаются комплексом специфической симптоматики, зависящей от локализации неоплазии. Общие для всех заключаются в быстрой утомляемости, нарушениях аппетита, быстрой утрате массы тела. Подобное происходит при раке плевры или аденокарциноме лёгких, при которой злокачественные клетки распространяются по стенкам альвеол и бронхиол. |
| Травматические повреждения лёгких и грудной клетки | Данный вид травм называют торакальным. К ним относят:
|
Особенности дыхания в пожилом возрасте
У пожилых людей легочная вентиляция становится менее эффективной.
- Эффективность использования кислорода снижается в полтора раза.
- Уменьшается эластичность легких и отрицательное внутригрудное давление.
- Снижается максимальная вентиляция легких.
- Увеличивается мертвое пространство (участки воздухоносных путей и альвеол, в которых не происходит газообмен) и сокращается альвеолярная вентиляция.
- Становится неравномерным распределение вдыхаемого воздуха.
- Появляются участки, где нет воздуха в альвеолах.
- Нарушение бронхиальной проходимости.
- Возникновение разных компенсаторных реакций, призванных приспосабливаться к нарушению дыхания. Например, при нагрузке увеличивается частота дыхания, а не глубина.
Дыхание и физические нагрузки
Хорошее дыхание – основа успеха физических упражнений, ведь их эффективность достигается не только за счет работы мышц, но и за счет повышенного получения кислорода. Он помогает укреплять мускулы и расщеплять жиры.
Какое же оно – правильное дыхание во время физических нагрузок? Глубокое, диафрагмой (животом), а не грудью. И его можно освоить. Обычное поверхностное дыхание, используемое в повседневности, не подходит: с неглубокими вдохами в организм поступает недостаточно кислорода.
Во время нагрузок человек, чтобы восполнить дефицит кислорода, начинает дышать чаще. Это неправильно, так как в организме остается углекислый газ, который просто не успевает выйти наружу из-за коротких выдохов. А избыток углекислого газа мешает усвоению кислорода и даже отравляет кровь.
Ты знала, что в разных видах спорта дышат по-разному?
- Бег. Дыхание в ритме 2:2, по одному вдоху/выдоху на каждые два шага.
- Силовые тренировки. Вдох на усилие и выдох на расслабление.
- Плавание. Вдох ртом, выдох носом.
Человек может научиться дышать осознанно. Такой контроль дыхания, к примеру, – важный инструмент в практике йогов. У них существует множество дыхательных техник (пранаямы, что в переводе с санскрита означает «контроль дыхания»), каждая из которых обещает определенный целебный эффект для ума и тела. В их основе – овладение диафрагмальным (мужским) типом дыхания. Популярные виды дыхания йогов предполагают осуществление вдоха ртом при определенном положении языка и выдох носом. О недостатках дыхания ртом мы еще поговорим.
Как лечить кашель с хрипами?
Что делать при кашле с хрипами, как уже было сказано выше, зависит от заболевания, вызвавшего этот симптом. После комплексного обследования и постановки диагноза врач может назначить несколько препаратов из различных лекарственных групп.
Антибиотики
. Назначаются при заболеваниях, вызванных болезнетворными бактериями. Антибактериальные препараты угнетают жизнедеятельность этих микроорганизмов и вызывают их гибель, но должны подбираться только врачом и исключительно с учетом чувствительности микробов к тем или иным препаратам.
Антигистаминные
. Эта группа лекарственных средств назначается при кашле и других респираторных, кожных или желудочно-кишечных симптомах, вызванных аллергией. Также антигистамины могут входить в комплекс средств, назначаемых при ОРВИ.
Бронхорасширяющие
. Эта группа препаратов рекомендована при кашле с хрипами, которые вызваны сужением просвета бронхов. Они помогают нормализовать дыхание, устранить одышку, восстановить функцию выведения мокроты из бронхов. Эта группа лекарственных средств имеет различные механизмы действия, поэтому конкретный препарат должен подбираться лечащим врачом на основании особенностей ситуации.
Муколитические
. Эти средства разжижают мокроту и препятствуют ее оседанию на стенках бронхов. Это облегчает выведение как собственно слизи, так и болезнетворных микроорганизмов, токсичных продуктов их жизнедеятельности.Сироп и растительные пастилки от кашля Доктор МОМ® обладают выраженным муколитическим и бронхолитическим эффектами, которые основаны на действии комплекса лекарственных растений.
Жаропонижающие
. Они могут рекомендоваться при повышенной температуре тела.Важен комплексный подход к лечению кашля с хрипами любого происхождения, так как он является лишь одним из симптомов болезни.