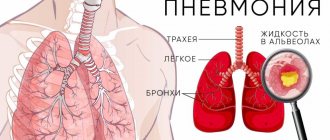
Очаговая пневмония – это инфекционно-воспалительное заболевание, затрагивающее не всю легочную ткань, а только определенный ее участок, формируясь при этом в мелкоочаговое или крупноочаговое воспаление в дольках легкого. Данная патология может быть как вторичной, так как может быть последствием многих недугов, в том числе и бронхита, так и самостоятельной, поскольку может развиться вследствие попадания в организм человека болезнетворных бактерий. Очаговая пневмония является наиболее распространенным видом воспаления легких (около 60% заболевших).
Очаговое воспаление лёгких: причины развития
Очаговое воспаление легких наиболее часто является осложнением после тяжелого и долгого течения или полного отсутствия надлежащего лечения другой болезни. Очаговая пневмония может развиваться вследствие следующих недугов:
- приобретенный порок сердца;
- инфаркт миокарда;
- бронхит;
- ОРВИ;
- доброкачественные или злокачественные опухоли;
- коклюш;
- корь;
- скарлатина;
- менингит;
- гнойный отит;
- острый катар дыхательных путей;
- фурункулез;
- грипп;
- сепсис;
- хламидиоз;
- брюшной тиф;
- остеомиелит;
- перитонит;
- хронические заболевания легких и органов дыхания;
- обструктивный бронхит;
- любые другие патологии гнойного или воспалительного характера.
Как и многие другие недуги, очаговая пневмония может также быть вызвана переохлаждением, сильным стрессом, нервным перенапряжением, вдыханием токсичных веществ и проникновением в легкие и бронхи инородного тела.
К болезнетворным агентам, способным вызвать очаговую пневмонию, относят:
- стрептококки;
- стафилококки;
- пневмококки;
- кишечную палочку;
- протей и палочку Фридлендера;
- вирусы группы А и В;
- аденовирус;
- микроскопические грибки;
- риновирус;
- вирус парагриппа.
Все вышеперечисленные микроорганизмы являются предрасполагающими факторами развития не только очаговой пневмонии, а еще и внебольничной ее формы. Врачи-пульмонологи Юсуповской больницы в Москве являются квалицированными специалистами, которые помогут выявить причину и форму недуга, а также назначить грамотное лечение очаговой пневмонии у взрослых.
Так же, помимо видимых причин, стоит отметить важность факторов, влияющих на развитие и прогрессирование пневмонии. К ним относят:
- снижение иммунитета;
- сильный стресс;
- отсутствие физической нагрузки;
- перенесенные ранее хирургические вмешательства на любые внутренние органы;
- курение;
- нерациональное питание;
- перегревание организма;
- гиповитаминоз.
Патогенез
Механизм образования очаговой формы пневмонии — внедрение патогенного возбудителя в легочную ткань. Бактерия начинает быстро размножаться, вызывая вспышку или несколько (очаговых и плазмоцитарных) воспалений. Организм вырабатывает антитела к микроорганизму, которые при взаимодействии с ним высвобождают цитокины, повреждающие ткань легких. Жидкая часть плазмы покидает кровоток и пропитывает альвеолы. Затем омертвевшую ткань заменяют новой.
Пути проникновения болезнетворных микроорганизмов:
- гематогенный — через кровоток;
- Лимфогенный — через лимфатическую систему;
- Контактный — перенос воспалительного процесса с близлежащих тканей и органов;
- бронхогенный — попадание микробов через вдыхаемый воздух;
- аспирация — аспирация содержимого из носоглотки или ротоглотки.
Морфологические особенности очаговой пневмонии:
- чаще возникает в заднем и заднем сегментах легких;
- Внутри долей наблюдаются очаги воспаления;
- плотные, яркие в поперечном сечении;
- в альвеолах скапливается экссудат с примесью клеточных элементов;
- серозный характер альвеолярного экссудата;
- экссудат распределен неравномерно, в одних пузырьках больше, чем в других;
- бронхи инфильтрированы лейкоцитами;
- В бронхиолярном эпителии преобладают бокаловидные клетки.
Очаговая пневмония: симптомы и лечение
Начало болезни, как правило, начинается протекает бессимптомно. На второй-третий день возникают первичные проявления вирусной инфекции:
- повышение температуры тела;
- насморк;
- сильный сухой кашель или с отделением мокроты слизистого характера;
- общая слабость;
- сонливость;
- повышенная потливость.
Для своевременной диагностики пневмонии, необходимо обратить внимание на следующие дальнейшие симптомы:
- одышка;
- очень высокая температура, которая трудно сбивается (больше 38 градусов);
- тахикардия;
- низкое давление;
- слизисто-гнойный характер отхаркиваемой мокроты;
- боли и ощущения сдавливания грудной клетки при дыхании и кашле;
- жжение при дыхании;
- отсутствие аппетита;
- хрипы во время дыхания;
- тошнота, рвота;
- диарея;
- озноб;
- суставные и мышечные боли.
Как правило, при осмотре врач-пульмонолог может получить точную картину болезни, так как пневмония характеризуется хрипами в плевральной полости, однако для точного результата часто назначаются рентген, компьютерная томография, а также общий анализ крови для исключения или подтверждения наличия лейкоцитоза. Определить этиологию возбудителя недуга возможно при помощи микробиологического исследования мокроты. Юсуповская больница предоставляет все необходимые аппараты для обследований и анализов, а также удобный сервис, позволяющий обращаться в нашу клинику ежедневно и круглосуточно.
Стадии
- Стадия — экссудат или воспалительная эритема. Повышенная проницаемость стенок альвеолярных капилляров, из-за чего в просвете альвеол скапливается серозный экссудат с высоким содержанием микроорганизмов.
- Эта стадия — желтая или красная гиперемия. Легочная ткань утолщается в результате отложения большого количества фибрина в просвете альвеол. Красная область — миграция и накопление эритроцитов, а серая область — миграция и накопление лейкоцитов.
- Этап редукционный (разрешающий). Разжижение и удаление воспалительного экссудата бронхиальным деревом.
Очаговая пневмония у взрослых: лечение
Лечение очаговой пневмонии у взрослых в Юсуповской больнице начинается с посещения врача-пульмонолога, который, в зависимости от классификации заболевания, назначает лечение. Как правило, консервативное лечение очагового воспаления легких состоит из приема:
- антибактериальных препаратов. Основополагающим фактором скорейшего выздоровления является именно антибактериальная терапия, включающая в себя прием антибиотиков, назначенных индивидуально. Если в течение 3 дней не произошло никаких улучшений, то в таком случае необходимо сменить препарат;
- физиотерапии: лечебная гимнастика, массажи, ингаляции, общеукрепляющие средства и препараты;
- симптоматической терапии: антигистаминные, противовоспалительные, отхаркивающие препараты, а также муколитики и бронхолитики;
- общих правил: постельный режим, высококалорийная диета, обильное питье, витаминотерапия, регулярное проветривание помещения.
Лечение
Основным методом лечения рефракционной пневмонии является антибактериальная терапия. Лекарства изначально назначают опытным путем. После проведения бактериального тестирования схема лечения основывается на выявленном возбудителе. Вначале назначают антибиотики широкого спектра действия, чтобы не допустить развития осложнений. Затем проводится сбор мокроты для анализа на бактерии и определение точного типа микроорганизма и его чувствительности к лекарствам. Дан последний курс выбранного препарата. Препарат также следует ввести через несколько дней после исчезновения лихорадки.
Осложнения после очаговой пневмонии
Осложнения после очагового воспаления легких чаще всего развиваются вследствие неправильно подобранного или несвоевременного лечения. К возможным осложнениям после пневмонии относят:
- токсический шок и сепсис;
- острую дыхательную недостаточность;
- анемию;
- плеврит;
- миокардит;
- формирование абсцессов;
- гангрену;
- легочное кровоизлияние;
- менингоэнцефалит;
- гломерулонефрит;
- амилоидоз;
- эмпиему плевры;
- сердечную недостаточность;
- отягощение работы легочной системы;
- переход пневмонии в хроническую форму;
- распространение тотального инфекционного процесса по всему организму.
Во избежание развития вторичных патологий, пациенту после выздоровления необходимо наблюдаться у пульмонолога в течение полугода. Пульмонологи Юсуповской больницы являются квалифицированными профессионалами своего дела. Назначив корректную терапию, они проследят за кратковременным выздоровлением пациента, а также за отсутствием развития осложнений на фоне пережитого недуга в дальнейшем.
Внебольничная пневмония
Пневмония относится к числу наиболее распространенных острых заболеваний, это — группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
Внебольничная пневмония (синонимы: домашняя, амбулаторная) — это острое заболевание, возникшее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (температура, кашель, боли в груди, одышка) и «свежими» очагово-инфильтративными изменениями в легких при отсутствии очевидной диагностической альтернативы.
Причинами развития воспалительной реакции в респираторных отделах легких могут быть как снижение эффективности защитных механизмов организма, так и массивность дозы микроорганизмов и/или их повышенная вирулентность. Аспирация содержимого ротоглотки — основной путь инфицирования респираторных отделов легких, а значит и основной патогенетический механизм развития пневмонии. В нормальных условиях ряд микроорганизмов, например Streptococcus pneumoniae, могут колонизировать ротоглотку, но нижние дыхательные пути при этом остаются стерильными.
В случаях же повреждения механизмов «самоочищения» трахеобронхиального дерева, например, при вирусной респираторной инфекции, создаются благоприятные условия для развития пневмонии. В отдельных случаях самостоятельным патогенетическим фактором могут быть массивность дозы микроорганизмов или проникновение в респираторные отделы легких даже единичных высоковирулентных микроорганизмов, устойчивых к действию защитных механизмов организма, что также приводит к развитию пневмонии.
Этиология внебольничной пневмонии непосредственно связана с нормальной микрофлорой, колонизующей верхние отделы дыхательных путей. Из многочисленных микроорганизмов лишь некоторые, обладающие повышенной вирулентностью, способны при попадании в нижние отделы дыхательных путей вызывать воспалительную реакцию.
Такими типичными возбудителями внебольничной пневмонии являются:
- Streptococcus pneumoniae;
- Haemophilus influenzae.
Определенное значение в этиологии внебольничной пневмонии имеют атипичные микроорганизмы, хотя точно установить их этиологическую значимость сложно:
- Chlamydophila (Chlamydia) pneumoniae;
- Mycoplazma pneumoniae;
- Legionella pneumophila.
К типичным, но редким возбудителям внебольничной пневмонии относятся:
- Staphylococcus aureus;
- Klebsiella pneumoniae, реже другие энтеробактерии;
- Streptococcus pneumoniae — самый частый возбудитель внебольничной пневмонии у лиц всех возрастных групп.
Препаратами выбора при лечении пневмококковой пневмонии являются беталактамные антибиотики — бензилпенициллин, аминопенициллины, в том числе защищенные; цефалоспорины II-III поколения. Также высокоэффективны новые фторхинолоны (левофлоксацин, моксифлоксацин).
Достаточно высокой антипневмококковой активностью и клинической эффективностью обладают макролидные антибиотики (эритромицин, рокситромицин, кларитромицин, азитромицин, спирамицин, мидекамицин, ) и линкозамиды. Но все же макролидные антибиотики при этой пневмонии являются резервными средствами при непереносимости бета-лактамов.
Haemophilus influenzae
— клинически значимый возбудитель пневмонии, особенно у курильщиков и больных ХОБЛ (хроническая обструктивная болезнь легких). Высокой природной активностью в отношении гемофильной палочки обладают аминопенициллины (амоксициллин), «защищенные» аминопенициллины (амоксициллин/ клавуланат), цефалоспорины II-IV поколений, карбапенемы, фторхинолоны (ранние — ципрофлоксацин, офлоксацин и новые — левофлоксацин, моксифлоксацин, гатифлоксацин).
Chlamydophila (Chlamydia) pneumoniae и Mycoplazma pneumoniae
— обычно характеризуются нетяжелым течением. Микоплазменные пневмонии — чаще встречается у лиц моложе 40 лет. Средствами выбора для лечения этих пневмоний являются макролиды и доксициклин. Также высокоэффективны новые фторхинолоны.
Legionella pneumophila
— обычно характеризуется тяжелым течением. Препаратом выбора для лечения легионеллезной пневмонии являются макролидные антибиотики (эритромицин, кларитромицин, азитромицин). Высокоэффективны также ранние и новые фторхинолоны.
Staphylococcus aureus
— нечастый возбудитель внебольничной пневмонии, однако его значение возрастает у пожилых людей, у лиц принимающих наркотики, злоупотребляющих алкоголем, после перенесенного гриппа. Препаратами выбора при стафилококковых пневмониях являются оксациллин, также эффективны амоксициллин/клавуланат, цефалоспорины, фторхинолоны.
Klebsiella pneumoniae и другие энтеробактерии
— очень редкие возбудители внебольничной пневмонии, имеют этиологическое значение лишь у некоторых категорий пациентов (пожилой возраст, сахарный диабет, застойная сердечная недостаточность, цирроз печени). Наиболее высокой природной активностью в отношении этих возбудителей обладают цефалоспорины III-IV поколений, карбапенемы, фторхинолоны.
Подозрение на пневмонию должно возникать при наличии у больного лихорадки в сочетании с жалобами на кашель, одышку, отделение мокроты и/или боли в груди. Больные часто жалуются на немотивированную слабость, утомляемость, сильное потоотделение, особенно по ночам.
Такие признаки пневмонии, как остролихорадочное начало, боли в груди и.т.д. могут отсутствовать — особенно у ослабленных больных и лиц пожилого возраста.
При нетяжелой пневмонии антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела в течение 3-4 дней. При таком подходе длительность лечения обычно составляет 7-10 дней. В случаях наличия клинических и/или эпидемиологических данных о микоплазменной или хламидийной этиологии пневмонии продолжительность терапии должна составлять 14 дней. Более длительные курсы антибактериальной терапии показаны при пневмонии стафилококковой этиологии или вызванной грамотрицательными энтеробактериями — от 14 до 21 дня.
При указании на легионеллезную пневмонию длительность антибактериальной терапии составляет 21 день. При внебольничной пневмонии крайне важным является проведение быстрой оценки тяжести состояния больных с целью выделения пациентов, требующих проведения неотложной интенсивной терапии. Выделение больных с тяжелой пневмонией в отдельную группу представляется крайне важным, учитывая высокий уровень летальности, наличие, как правило, у пациентов тяжелой фоновой патологии, особенности этиологии заболевания и особые требования к антибактериальной терапии.
Поздняя диагностика и задержка с началом антибактериальной терапии (более 8 часов) обусловливает худший прогноз заболевания.
К сожалению, пневмония может иметь различные осложнения, такие как:
- плевральный выпот;
- эмпиема плевры (скопление гноя в плевральной полости);
- деструкция/абсцедирование легочной ткани (формирование ограниченных полостей в легочной ткани);
- острая дыхательная недостаточность;
- инфекционно-токсический шок;
- сепсис;
- перикардит, миокардит (заболевания сердца);
- нефрит (заболевание почек) и другие.
При пневмонии нужно проводить дифференциальный диагноз с такими заболеваниями как:
- туберкулез легких;
- новообразования (первичный рак легкого, эндобронхиальные метастазы, аденома бронха, лимфома);
- тромбоэмболия легочной артерии и инфаркт легкого;
- иммунопатологические заболевания (идиопатический легочный фиброз, эозинофильная пневмония, бронхоцентрический гранулематоз, облитерирующий бронхиолит с организующейся пневмонией, аллергический бронхолегочный аспергиллез, волчаночный пневмонит, системные васкулиты);
- прочие заболевания/патологические состояния (застойная сердечная недостаточность, лекарственная (токсическая) пневмопатия, аспирация инородного тела, саркоидоз, легочный альвеолярный протеиноз; липоидная пневмония, округлый ателектаз).
В заключении надо сказать, что поставить диагноз, определить степень тяжести заболевания и прогноз может только врач. При наличии у больного повышенной температуры тела, сухого кашля или кашля с отделением мокроты, одышки, боли в груди, немотивированной слабости, утомляемости, сильном потоотделении, особенно по ночам, обратитесь к врачу-терапевту.
Собственная лаборатория и инструментальная база «СМ-Клиника» позволяет быстро провести диагностику и поставить диагноз пневмонии. Вам будет назначено своевременное лечение пневмонии, индивидуальное для каждого, с учетом тяжести заболевания, возраста, сопутствующих заболеваний. Врач-терапевт поможет Вам снова стать здоровым.
Профилактика заболевания очаговой пневмонией
Существует ряд профилактических мероприятий, направленных на предупреждение заболевания очаговой пневмонией:
- прекращение или минимизирование общения с зараженными пневмонией людьми;
- здоровое и рациональное питание;
- избегание переохлаждения или перегревания;
- укрепление иммунной системы: витаминная терапия, закаливание организма;
- регулярная физическая активность;
- отказ от вредных привычек (особенно – от курения);
- регулярное проветривание помещений;
- избегание общественных мест с большим количеством людей (особенно во время эпидемий);
- дыхательная гимнастика;
- своевременное лечение ОРВИ и других простудных заболеваний;
- вакцинация против возбудителей недуга;
- регулярное прохождение осмотра у врача-терапевта.
Своевременное обращение к терапевту Юсуповской больницы может избавить от развития очагового воспаления легких, а также предупредить его переход в хроническую форму.
Отличия от крупозного воспаления легких
Респираторные нозологии схожи по своей симптоматике, но основное отличие очаговой пневмонии от фолликулярной пневмонии заключается в механизме развития:
- Неровная пневмония вызывается высоковирулентным штаммом микроорганизма и поражает всю долю легкого. Симптоматика в этом случае будет более выраженной и резкой по сравнению с очаговой пневмонией.
- Очаговая пневмония — возбудители менее патогенны. Заболевание протекает легче, редко приводит к осложнениям и лучше лечится.
Где лечить очаговую пневмонию в Москве
Очаговое воспаление легких является болезнью, которую возможно вылечить без последствий при условии своевременного обращения к врачу. Врачи-пульмонологи Юсуповской больницы владеют огромным багажом опыта лечения пациентов с пневмонией различной тяжести, что гарантирует качественный индивидуальный подход к каждому пациенту. Новое современное оборудование обеспечит корректную диагностику и, как следствие, верно поставленный диагноз и грамотное лечение. Записаться на прием к профессиональному врачу-пульмонологу возможно на сайте Юсуповской больницы или по телефону клиники.
Факторы, которые могут способствовать возникновению пневмонии
Возникновение такого заболевания, как пневмония, неразрывно связано с заражением микроорганизмами – возбудителями заболевания. Но при наличии сопутствующих заболеваний и ряда факторов риск заражения возрастает. Для того чтобы предупредить возникновение пневмонии, следует ознакомиться с перечнем таких факторов:
- заболевания внутренних органов, находящиеся в стадии декомпенсации. Особенно часто пневмония возникает на фоне таких заболеваний сердца, почек и легких;
- заболевания онкологического профиля;
- иммунодефицит и другие болезни, связанные с серьезными проблемами в работе иммунной системы;
- перенесенная больным вентиляция легких;
- заболевания центральной нервной системы;
- общий наркоз;
- возраст пациента более 60 лет.
Группы риска
Существуют группы риска, которые наиболее подвержены заболеванию пневмонией. Их представители вовсе необязательно становятся жертвами этого осложнения, но их шансы пострадать от заболевания гораздо выше, чем у других людей. Для того чтобы своевременно позаботиться о своем здоровье и предупредить осложнения, следует знать факторы риска, которые могут привести к болезни. В группу риска входят:
- люди со слабым иммунитетом – больные иммунодефицитом, недавно перенесшие операцию, ослабленные длительной болезнью и др.;
- люди с хроническими заболеваниями, которые постоянно ослабляют иммунитет;
- принимающие гормональные препараты (они также понижают иммунитет);
- люди, пребывающие в состоянии клинической депрессии и постоянного стресса;
- беременные женщины или женщины, родившие совсем недавно;
- пациенты, перенесшие ОРВИ или грипп;
- люди с алкогольной или наркотической зависимостью.