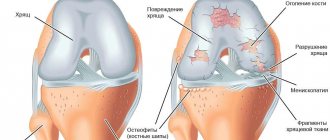
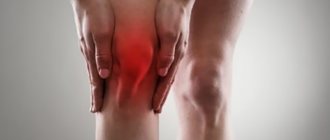
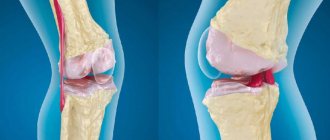
Синовит коленного сустава – это воспалительный процесс, ограниченный пределами оболочки сочленения нижней конечности. Характерной чертой развития патологического процесса является скопление жидкости в суставе, что существенно снижает функциональные возможности колена.
Среди ключевых причин выделяют перенесенные травмы, а также прочие суставные патологии и различного рода нарушения обменных процессов, включая инфекционные поражения.
Основными клиническими проявлениями считается боль, интенсивность которой усиливается при попытке выполнения движения, а также отечность и внешне заметное увеличение размеров места локализации.
Диагноз ставится на основании имеющихся жалоб пациента, визуального осмотра, а также итогов проведенного исследования (лабораторного/инструментального).
План лечения каждого пациента определяется в индивидуальном порядке, в соответствующей с имеющейся симптоматикой и его состоянием здоровья.
Причины синовита коленного сустава
Итак, в большинстве случаев причиной воспаления становится:
- повреждение мех. характера, появившееся в результате травмоопасного опыта. Патологии вызывают разрушение соединительной ткани суставов;
- изменения внутри суставной полости, вызванные утратой подвижности и эластичности тканей. В таких ситуациях развивается медленное инфицирование, и появляется гной.
Травматический вид синовита считается самым распространенным. Он изучен практически полностью и имеет широкой спектр вариаций лечения.
Симптомы заболевания
Для точной постановки диагноза важна симптоматикасиновита. Среди признаков синовита, указывающих на воспаление, есть несколько доминирующих, которые присущи всем разновидностям этого заболевания:
- боли тупого характера;
- формирование экссудата в огромном кол-ве, что приводит к увеличению размеров сустава;
- нарушение нормальной работы сустава.
Знание симптоматики поможет за короткий срок определить характер нанесенной травмы. При выявлении вышеуказанных признаков воспаления необходимо как можно скорее обратиться за помощью к специалисту.
Диагностика синовита
Диагностика патологии должна базироваться на жалобах больного, а также на проведенном исследовании. Для постановки правильного диагноза обычно прибегают к инструментальным способам исследования. Для подтверждения синовита назначаются следующие методы диагностики:
- рентгенография сустава;
- УЗИ сустава;
- пункция сустава;
- артроскопия;
- КТ;
- МРТ.
Рассмотрим основные виды исследований.
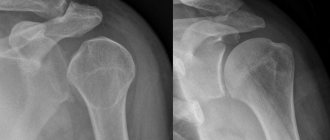
Рентгенография сустава
Рентгенография считается одним из самых простых, недорогих и быстрых способов. Рентген поможет врачу выявить воспалительный процесс в синовиальной оболочке сустава, основываясь на визуальном определении кол-ва жидкости в суставе. Еще рентгенография помогает определить размеры суставной щели и состояние поверхностей сустава. В основном врачи назначают исследования обоих суставов (здорового и больного), для того чтобы сравнить и выявить степень воспаления.
Ультразвуковое исследование сустава
УЗИ сустава представляет собой неинвазивное исследование (не повреждающее ткани), которое помогает выявить причину и степень поражения сустава. Подобный метод диагностики также помогает узнать толщину синовиальной оболочки, объемы конкретной жидкости, которая заполнила сустав, а также определить состояние суставных поверхностей и тканей. Необходимо выделить, что УЗИ и рентген, в отличие от пункции, могут использоваться для диагностики синовита у детей.
Пункция сустава
Пункция сустава считается самым эффективным вариантом диагностики, так как помогает определить тип полученной жидкости посредством бактериального исследования (в синовиальной жидкости могут быть обнаружены микроорганизмы). Также при помощи этого исследования можно обнаружить кровянистые выделения, фибрин, гной и многое другое. Для того чтобы выполнить пункцию, кожу в области прокола тщательным образом обрабатывают 5%-м раствором йода, а потом ее протирают 70%-м спиртом. Связано это с тем, что йод при пункции может попасть в синовиальную оболочку и вызвать хим. ожог. Необходимо выделить, что метод исследования и позиция больного при произведении пункции разных суставов отличается. Так, к примеру, пункция коленного сустава может быть выполнена в одной из четырех точек.
Как лечить ревматоидный и псориатический синовит
Этот синовит развивается на фоне ревматоидного артрита. Поэтому, чтобы устранить его симптомы необходимо лечить основное заболевание. Терапия должна проводится комплексно и включать следующие элементы:
- Хондропротекторные средства – используются для сохранения тканей коленного сустава. Эффективным и недорогим препаратом этой группы является Хондроитин.
- Противовоспалительное лечение – если есть хороший эффект от НПВС, можно ограничиваться регулярным применением этих препаратов, в сочетание с Омепразолом. Если неэффективно, врач назначает гормоны (Преднизолон, Гидрокортизон и так далее), рассчитывая дозу индивидуально.
- Снижение нагрузки на пораженный сустав – также снижает болевой синдром. Разгрузку коленного сустава можно произвести, порекомендовав больному использовать трость при ходьбе.
- Физиотерапия – обезболивающие процедуры, направленные на пораженный участок. Разрешено применение любых методик: УВЧ-терапия, фото- и магнитотерапия, гальванизация.
Лечением должен заниматься врач-ревматолог. Самостоятельно проводить терапию этой формы синовита не рекомендуется.
Виды синовита
Разделяют острую и хроническую форму воспалительного процесса. Обычно после первого проявления синовита в будущем у больного отмечаются рецидивы – заболевание становится хроническим. Синовит может затронуть любой сустав, поэтому существует следующая классификация:
- Умеренное воспаление локтевого сустава. Болезнь может проявиться в тяжелой форме, но подобное случается нечасто. Болезнь классифицируется как профессиональное заболевание слесарей и людей, занимающихся спортом. Пациенты испытывают серьезный дискомфорт вплоть до интенсивной боли не только в процессе перемещения, но и в условиях полного покоя.
- Синовит плечевого сустава. Возникает из-за ношения тяжестей и травмы плеча или предплечья. Из признаков можно выделить только болевые ощущения, т. к. сам отёк проявляется лишь при остром течении недуга.
- Синовит коленного сустава. Одним из симптомов болезни считается нестабильность сустава. Проверить все можно за пару минут – нужно выпрямить ногу в колене в положении сидя и нажать на коленную чашку, которая после смещения должна вернуться на место. Лечение острой фазы выполняется только в стационарных условиях. Только в больнице можно быстро восстановить состояние сустава и избежать острой фазы.
- Воспаление тазобедренного сустава считается редчайшей патологией среди взрослых. Обычно эта форма заболевания встречается у детей от 4 до 8 лет. Стоит выделить, что в детском возрасте синовит может возникнуть без явной причины. Иногда помимо травмы причиной воспалительного процесса выступает вирусная инфекция. Синовит тазобедренного сустава приводит к возникновению боли при движении. Больной сустав вспухает, а также в нем наблюдается некая скованность в движениях. Синовит появляется спонтанно, пациенты жалуются на боль в ногах. Далее болевые ощущения локализируются возле тазобедренного сустава. В детском возрасте эта болезнь может привести к временной хромоте.
- Синовит голеностопного сустава во многом схож с другими видами болезни. Голеностоп вспухает, кожные покровы над его поверхностью становится горячими на ощупь и покрываются красными пятнами. Боли могут возникать не только при передвижении, но и в покое. Связано это с тем, что синовиальная оболочка считается чувствительной. Также при минимальных объемах нагрузки на голеностоп возникает быстрая утомляемость. Обычно причиной воспаления голеностопного сустава оказывается травма. Подвывих или прямой удар в лодыжку обычно приводит к микротравме синовиальной оболочки и к развитию синовита.
- Синовит суставов стопы. В основном воспалительный процесс синовиальной оболочки начинается в плюснефаланговом суставе большого пальца (именно этот сустав больше всего подвержен деформации). Иногда воспаление также переходит и на сухожилие длинного разгибателя пальцев стопы (тендинит). Нередко данная локализация синовита говорит о серьезных нагрузках на стопы. В группе риска находятся танцоры, гимнасты и балерины. Для синовита этого типа характерно увеличение сустава в размере, покраснение кожных покровов вокруг него, а также боли при движении. В случае повторного появления симптомов заболевания в некоторых случаях возможны дегенеративного типа изменения в больном суставе (артроз). Чаще всего в течение трех недель воспаление уходит, а функциональность сустава полностью восстанавливается.
Также существует виллонодулярный и супрапателлярный синовит, но эти виды редко наблюдаются у пациентов, они не имеют характерной симптоматики и могут быть диагностированы лишь специалистами. Диагностика любого вида синовита осуществляется с помощью комплексного обследования.
Симптомы
Признаки болезни, независимо от ее происхождения, одинаковы. Правда, появляться они могут в разные временные промежутки. Симптомы, характерные для синовита – это:
- повышенная утомляемость при нагрузках, с которыми ранее человек легко справлялся;
- чувство дискомфорта в проблемной зоне;
- боль, локализующаяся в области голеностопа, способная затрагивать окружающие ткани при выраженном отеке;
- покраснение и отечность области, вовлеченной в патологический процесс;
- возможно повышение температуры и появление симптомов общей интоксикации (при инфекционной форме).
Выраженность симптомов зависит от стадии болезни. Первым тревожным звоночком всегда выступает боль, первоначально появляющаяся только при совершении вращательных движений. Постепенно боль нарастает настолько, что сопровождает пациента даже в покое, нарушая сон и нормальную жизнедеятельность в целом.
Лечение синовита коленного сустава
Рассмотрим два основных вида лечения заболевания. Консервативная терапия. Лечение синовита асептического типа в большинстве случаев амбулаторное, включает в себя пункцию с эвакуацией жидкости и иммобилизацию конечности гипсовой лонгетой, наколенником или тугой повязкой. Иммобилизация может длиться максимум 7 дней, т. к. длительное отсутствие ходьбы может стать причиной развития тугоподвижности сустава. Больным назначают ЛФК, микроволновую терапию, электромагнитное лечение, электрофорез с диметилсульфоксидом или гидрокортизоном и ультразвук с противовоспалительными средствами. После устранения острой фазы рекомендуют парафин, озокерит, лечение грязью, бальнеотерапию.
При реактивных синовитах назначают лечение глюкокортикоидами, экстрактами хрящей телят, гепарином, ибупрофеном и индометацином. Во время обострения с третьего или четвертого дня пациентов отправляют на физиотерапию: фонофорез с кортикостероидными медикаментами, УВЧ, магнитотерапией, электрофорез с апротинином, кетопрофеном и гепарином. Учтите, что гепарин нельзя принимать сразу после травм и хирургических вмешательств, а также при проблемах со свертыванием. Если вам нужна помощь, то обращайтесь к нам. В нашей клинике работают только квалифицированные специалисты, они проводят индивидуальные занятия ЛФК, массажа и т. д.
При хронических синовитах с явной инфильтрацией синовиальной оболочки назначают ингибиторы протеолитических ферментов, в сустав вводят апротинин и кортикостероиды.
Хирургическое лечение
Патогенетическая терапия травматического синовита предусматривает восстановление в суставе анатомических особенностей. Лечебную схему в каждом отдельном случае определяют индивидуально с учетом масштаба изменений, выраженности общих нарушений, перспектив и рисков потребности в проведении операции и других моментов. В послеоперационном периоде назначают лекарственную коррекцию локальных нарушений метаболизма, проводят реабилитацию.
При развитии необратимых изменений синовиальной оболочки при хроническом течении болезни, делают операцию – частичную, субтотальную или тотальную синовэктомию. В послеоперационном периоде выполняют иммобилизацию, выписывают антибиотики, обезболивающие средства, ЛФК и физиотерапию.
Признаки
Заболевание может протекать в острой или хронической форме. При острой форме в области сустава возникает боль, припухлость, покраснение кожи. Движения ограничены из-за болевых ощущений. При хронической форме присутствуют те же симптомы, но они выражены слабее. Они то стихают, то развивается новое обострение. Воспаление суставной оболочки при присоединении инфекции может переходить в гнойную форму. Сустав еще больше опухает, возникает сильная боль, под кожей скапливается гной. Нарушается общее состояние больного, повышается температура тела.
В ЦЭЛТ вы можете получить консультацию специалиста-травматолога-ортопеда.
- Первичная консультация — 3 000
- Повторная консультация — 2 000
Записаться на прием
Профилактика синовита
Чтобы предотвратить появление рецидива, нужно не забывать про профилактические меры. Профилактика – это комплекс правил и мер, которые помогут сохранить здоровье ваших нижних конечностей.
При занятиях спортом не забывайте про осторожность, это поможет уберечь колено от травм. Также особое внимание стоит уделить выбору обуви, не только той, в которой вы тренируетесь, но и повседневной. Подходящая обувная коллекция убережет вас от будущих травм. Профессиональным спортсменам стоит фиксировать суставные поверхности специальными накладками или повязками. Обращайтесь к нам, если у вас выраженный или умеренный синовит, мы поможем. У нас работают квалифицированные специалисты. Цены можно узнать в прайсе на сайте или по телефонам +7,).
ЛФК
После проведенной артроскопии, операции на суставе или консервативного лечения рекомендуется выполнение комплекса упражнений для скорейшего восстановления функций конечности (приступать к занятиям в сроки, обозначенные врачом):
- Лечь на спину, после чего производить неполные сгибания и разгибания колена (10 раз).
- В положении лежа сжимать под коленом любой плоский предмет толщиной до 10 см. (10 раз).
- В любом положении напрягать мышцы бедра и голени (5-6 раз).
- Лечь на спину, медленно приподнимать прямую ногу на 40 см. от пола и опускать ее (10 раз).
- Лечь на бок, противоположный стороне пораженной ноги, после чего отвести больную ногу вверх (5 раз).
- Сесть на стул и немного поднимать над поверхностью пола больную ногу с привязанным 1-килограммовым грузом (5 раз).
- Стоя на пораженной ноге, полуприсесть и производить вращательные движения второй ногой (1 минута).
После стабилизации состояния рекомендуется совершать прогулки на расстояние до 500-600 м. несколько раз в неделю с медленной скоростью, а также заниматься на велотренажере.