16 августа 2020
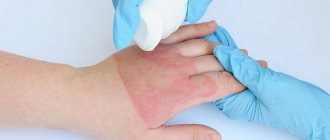
Дерматит — воспаление кожи, которое может возникать из-за самых разных раздражителей: аллергенов, агрессивных химических веществ, грибов, неблагоприятных погодных факторов. Хроническое воспаление кожи возникает и при псориазе, но в данном случае состояние выделяется в отдельное заболевание, а дерматит — собирательное понятие, синдром, который может и не относиться ни к какой конкретной болезни, возникая периодически.
Профессии — группы риска
В основном это заболевание бывает у медицинских работников, слесарей, строителей, парикмахеров, косметологов, визажистов, уборщиков, садовников, сельскохозяйственных рабочих, а также людей, работающих с едой (официантов, поваров и т. д.).
- В качестве раздражающих агентов чаще всего выступают растворители, отбеливатели, медицинский спирт, мыла, дезодоранты, косметика, опилки, масла, моющие средства.
- Если руки приходится регулярно мыть или сама работа связана с тем, что они часто находятся во влажной среде, то это тоже фактор риска для развития контактного дерматита.
- Аллергический контактный дерматит могут вызвать металлы, формальдегид (есть в клее, растворителях), растения, косметика и др.
Патогенез
Патогенез дерматозов чрезвычайно различается в зависимости от группы дерматозов и нозологических форм и дать их описание в пределах статьи не представляется возможным. Следует лишь указать, что существенную роль в развитии дерматозов играет аллергическая реакция немедленного/замедленного типа, аутоиммунные нарушения, токсическое повреждение кожи, нарушение целостности кожи, инфицирование кожи/метастазирование в нее инфекционного агента, дегенеративные изменения коллагеновых/эластических волокон кожи, нейрогенные механизмы и др.
Проявления и виды контактного дерматита
Чтобы возник ирритантный контактный дерматит, бывает достаточно разового воздействия агента. Тогда заболевание называют острым, возникает покраснение кожи, нередко отёк, пузырьки, поражённая область становится влажной. Всё это сопровождается жжением, болью и нередко зудом.
Чаще встречается хронический ирритантный контактный дерматит — когда происходит длительный контакт с веществом, которое оказывает слабое раздражающее действие. Тогда кожа становится сухой, красной, шелушится, становится более плотной и трескается.
При раздражительном контактном дерматите чаще всего такие проблемы возникают на тыльной стороне кисти и коже между пальцами. Но иногда поражаются даже прикрытые одеждой зоны вроде гениталий.
При аллергическом контактном дерматите границы покраснения могут быть размытыми, бывают затронуты сразу несколько областей: веки, губы и т. д. Боль и жжение возникают нечасто, но практически всегда есть зуд. Визуально аллергический и раздражительный контактный дерматит достаточно сильно похожи.
Если у вас есть подозрение на контактный дерматит, врач в первую очередь расспросит вас о специфике вашей работы (особенно если вы проходите профосмотр), а также о том, когда появились симптомы и с чем вы связываете их усиление. Поэтому лучше подготовиться и до визита к доктору постараться ответить для себя на эти вопросы. Также врача заинтересует были ли у вас уже дерматиты и аллергические заболевания.
Диета
Гипоаллергенная диета
- Эффективность: лечебный эффект через 21-40 дней
- Сроки: постоянно
- Стоимость продуктов: 1300-1400 руб. в неделю
Диета при кожных заболеваниях
- Эффективность: лечебный эффект через месяц
- Сроки: три месяца и более
- Стоимость продуктов: 1400-1500 рублей в неделю
Диета при дерматите
- Эффективность: Лечебный эффект через 3 недели
- Сроки: Постоянно
- Стоимость продуктов: 1300-1390 рублей в неделю
Диета при псориазе
- Эффективность: лечебный эффект
- Сроки: постоянно
- Стоимость продуктов: 980-1150 рублей в неделю
В комплексной терапии дерматозов рациональное диетическое питание является важнейшим методом лечения. В первую очередь это относится к аллергическим/зудящим дерматозам, но является важным и для дерматозов других групп. С этой целью могут назначаться Диета при дерматите, Гипоаллергенная диета, Диета при кожных заболеваниях, Диета при псориазе и так далее.
Поскольку практически при любом дерматозе присутствует аллергический компонент из рациона питания рекомендуется исключить продукты, обладающие высокой сенсибилизирующей активностью, содержащих гистамин или способствующих его продуцированию (шоколад, коровье молоко, клубника, кофе, какао, апельсиновый сок, твердые сыры, копчености, томаты, лесные орехи, тунец, сельдь) и искусственные пищевые добавки.
При атопическом/себорейном дерматите ограничению подлежат все легкоусвояемые углеводы (джем, сахар, сладкая выпечка, варенье, кондитерские изделия, сгущенное молоко конфеты, мед). Исключаются также копчёности, колбасы, морепродукты, наваристые бульоны, красное мясо, маринады/соусы, рыбные/ мясные консервы, приправы (горчица, хрен, уксус, кетчуп, майонез), маринованные овощи, грибы, острые блюда, соль, соусы, животные жиры, сладкие напитки и алкогольсодержащие напитки.
При ряде дерматозов требуется исключение из рациона питания конкретных групп/видов продуктов, например, при буллезных дерматозах (герпетиформный дерматит Дюринга) — исключение продуктов, содержащих глютин и йод. Особенно строгой диеты следует придерживаться при хронических рецидивирующих дерматозах в период обострения.
Как ставится диагноз?
Чтобы исключить или подтвердить аллергический контактный дерматит, врач проведёт кожную пробу. Она заключается в том, что на кожу наносятся образцы распространённых обычных аллергенов и тех, которые есть на вашем рабочем месте. Если возникает покраснение и воспаление, то на нанесённое вещество есть аллергия.
В редких случаях требуется биопсия (анализ образца ткани) кожи, чтобы исключить другие заболевания (псориаз или иные воспалительные дерматозы).
Если диагноз «раздражительный контактный дерматит» подтвердится, то лечение будет иметь три направления:
- Избегать воздействия раздражающего агента.
- Восстановить повреждённую кожу.
- Снять воспаление.
Если нельзя исключить контакт с раздражающим веществом, то можно надевать респиратор, очки, спецодежду или, к примеру, латексные перчатки с внутренним хлопковым слоем. Это нужно для того, чтобы пот впитывался тканью и не вредил коже.
Диагностика
Для установления диагноза применяются специальные аппликационные пробы (patch–тесты), предусматривающие нанесение аллергена на тот или иной участок кожного покрова. Вместе с тем, в ходе диагностического обследования назначается клинический и биохимический анализ крови и мочи. При наличии показаний выполняются исследование крови на гормоны, копрограмма, сдаются анализы на дисбактериоз, проводится ультразвуковое исследование органов брюшной полости (для того чтобы не пропустить сопутствующие патологии).
В обязательном порядке в процессе исследования проводится дифференциальная диагностика контактного дерматита с различными формами экземы и атопическим дерматитом.
Что можно сделать самому?
Для восстановления повреждённой кожи рук нужно соблюдать ряд простых правил:
- носить перчатки в холодную погоду;
- для мытья рук использовать тёплую воду и немного мягких моющих средств;
- хорошо смывать мыло и высушивать руки;
- часто (как минимум каждый раз после мытья рук) использовать увлажняющие и смягчающие кожу средства, а также препятствующие обезвоживанию кожи. Это обычно кремы с вазелином, ланолином, глицерином, церамидами, диметиконом, пропиленгликолем, мочевиной и др.
Снимать воспаление рекомендуется с помощью кортикостероидов (в виде крема, лосьона, пены или, что лучше, мази). Если дерматит тяжёлый или хронический, с заметным уплотнением кожи и его нет на лице или в области кожных складок, то применяется клобетазол, дифлукортолон и др. в течение 2–4 недель. В менее тяжёлых случаях используется бетаметазон, дифлукортолон, мометазон, триамцинолон и др. (также в течение 2–4 недель). Когда дерматит есть на лице или в области складок кожи, то применяются более слабые кортикостероиды или кортикостероиды в меньшей дозировке: триамцинолон, бетаметазон, гидрокортизон и др. в течение 1–2 недель.
Крайне желательно не чесать больное место, иначе дополнительное повреждение кожи может создать подходящую среду для бактериальной инфекции.
После случая острого дерматита восстановление занимает около месяца, если в дальнейшем воздействия раздражающего агента не было. При хроническом контактном дерматите симптомы могут не уходить несколько месяцев или лет.
При аллергическом контактном дерматите также самое важное — избегать вещества, которое вызвало заболевание, и снять воспаление. Методы примерно такие же: надевать перчатки, спецодежду, маску и очки, использовать кортикостероиды 1–2 недели (в тяжёлых случаях лучше принимать системные препараты, то есть в таблетках) или ингибиторы кальциневрина (например, крем с пимекролимусом).
При беременности
Дерматозы беременных представлены группой кожных специфических заболеваний (атопические высыпания беременных, пемфигоид беременных, полиморфный дерматоз беременных и внутрипеченочный холестаз беременных), которые возникают в период гестации и спонтанно разрешаются после родов.
Рассмотрим полиморфный дерматоз беременных, представляющий собою саморазрешающееся доброкачественное воспалительное заболевание кожного покрова, для которого характерны интенсивный зуд и полиморфная сыпь (уртикарные папулы/бляшки, мелкие везикулы). Показатель заболеваемости варьирует в пределах 0,45-1,0%. При этом, около 40% случаев приходятся на первородящих женщин, 30% случаев — на женщин со второй беременностью и 15% случаев — на женщин с третьей беременностью. Полиморфный дерматоз в большинстве случаев встречается на 3 триместре беременности, встречаемость заболевания в 1 и 2 триместре существенно ниже, а послеродовом периоде полиморфный дерматоз встречается крайне редко.
Первичные высыпания располагаются преимущественно на коже живота, часто на поверхности «растяжек» (стрий натяжения). При этом, кожа околопупочной области не поражается. Реже высыпания распространяются на молочные железы, поясницу, ягодицы, бедра и верхние конечности. Поражение слизистых оболочек/кожи головы, лица, ладоней, подошвы нехарактерно. В дальнейшем происходит эволюция первичных элементов в чешуйки/корочки, а позже — в нестойкие гипопигментные пятна. Процесс рубцевания отсутствует (фото ниже).
Длительность высыпаний варьирует в пределах 3-6 недель, а их максимальная выраженность отмечается в первую неделю высыпаний. Зуд от умеренного до сильного, экскориации практически отсутствуют. Как правило, сыпь разрешается самостоятельно, а ассоциированные осложнения для плода и женщины не наблюдается. У детей после рождения высыпаний не бывает.
Лечение проводится назначением топических стероидных препаратов II -V групп (Латикорт, Флуцинар, Лоринден, Оксикорт), противозудных лосьонов (лосьон «Каламин» «Sarna») и прохладных компрессов.
Опасные симптомы дерматита
Если у вас появились признаки контактного дерматита, обратитесь к врачу. Доктор поставит диагноз и назначит лечение, которое облегчит ваше состояние. Не стоит медлить, если вместе с покраснением на коже появились признаки инфекции (гной, жар), а также если вам кажется, что повреждены слизистые дыхательных путей (вам больно дышать) или желудочно-кишечного тракта (вам больно жевать и глотать).
Для диагностики и лечения контактного дерматита запишитесь на консультацию к дерматологу — звоните по телефону +7 (495) 120-08-07.
Причины возникновения
Основные виды/формы рассматриваемого кожного заболевания могут развиться по отдаленным и близким причинам. К первой категории причин относится предрасположенность:
| Приобретенная | речь идет о тех пациентах, кто в детстве перенес атопический дерматит – у них развивается предрасположенность к возникновению различных видов и форм рассматриваемого кожного заболевания. Причем, у родителей дерматитов никогда в анамнезе не было. |
| Генетическая | по статистике у родителей с диагностированным дерматитом любой формы рождаются дети с таким же заболеванием в 96% случаев, если же данным кожным заболеванием болеет только один родитель, то такая вероятность составит всего 58% |
Близкие причины возникновения дерматитов (они еще классифицируются как спровоцированные):
- поступление в кровь раздражителей, способных вызвать дерматиты – химические вещества, пыльца растений, продукты питания, лекарственные препараты и другое.
- стрессовое состояние. Многие уверены, что стрессы – это простое недомогание, которое быстро проходит после полноценного отдыха. На самом деле стрессовое состояние – это сложная защитная реакция организма, которая протекает под влиянием гормонов.
Даже если в кровь поступили раздражители, это совсем не означает моментальное развитие дерматита – необходимо, чтобы присутствовали благоприятные факторы:
- высокая температура воздуха;
- сильно ослабленный иммунитет – например, на фоне длительно протекающей болезни;
- получение излучения – например, от солнца или кварцевых ламп;
- длительное воздействие холода на кожу – например, дерматит может появиться после отказа от перчаток во время холодной зимы.
Профилактика
Специфическая профилактика отсутствует. Для каждого конкретной нозологической существуют специфические профилактические мероприятия, например, для атопического дерматоза — избегание триггеров (провоцирующего фактора) — контактных/пищевых аллергенов, аэроаллергенов; при микозах — соблюдение правил гигиены в коллективе/семье, проведение дезинфекционных мероприятий в общественных местах (гостиницах, парикмахерских, спортивных комплексах, банях, общежитиях); при инфекционных дерматозах — ограничение контактов с лицами-носителями заболеваний кожи инфекционного генеза; при производственных дерматозах — использование средства индивидуальной защиты при контакте с агрессивными веществами на производстве и так далее.
Список источников
- Кириченко И.М. Современные подходы к терапии инфекционных заболеваний кожи. Cons. Med. 2006; 8 (1): 8-10.
- Короткий Н.Г., Таганов А.Л., Тихомиров А.А. Современная наружная терапия дерматозов (с элементами физиотерапии). Под ред. Н. Г. Короткого. Тверь: Губернская медицина, 2001.
- Альбанова В. И., Нефедова М. А. Приобретенный буллезный эпидермолиз: сложность диагностики. Вестник дерматологии и венерологии 2021, №2; с. 65-72.
- Клиническая дерматовенерология. Руководство для врачей в 2 т. Под ред. Ю. К. Скрипкина, Ю. С. Бутова. М.: ГЭОТАР-Медиа, 2009. Т. 1, 720 с. Т. 2, 928 с.
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. — 5-е изд., перераб, и доп. — М.: Деловой экспресс, 2021. — 768 с.