Перелом кости — это частичное или полное нарушение структуры костной ткани. Основная причина переломов — физическая нагрузка, создаваемая на скелет человека, которая превышает прочность костей. Но переломы также возникают при различных болезнях, из-за которых костные ткани истончаются и теряют прочность, появляется хруст в суставах.
Рассмотрим подробнее понятие перелома и его отличия от вывиха по симптомам, также расскажем об основных причинах травм и правилах оказания первой медицинской помощи.
Перелом кости — определение и значимость проблемы
Перелом является распространенной природной травмой. Механизм возникновения этого вида травмы у человека такой же, как и у всех позвоночных. Около 80% всех переломанных костей приходится на трубчатые: бедренную, лучевую, тазовую. Повреждаются не только кости, но и рядом расположенные мягкие ткани — мышцы и сосуды. Реже происходит сдавливание или полный разрыв нервных окончаний с последующим кровотечением.
Переломы в реальной жизни сочетаются с повреждением разных органов и систем организма. Такие заболевания в медицине называют сочетанными травмами. Например, при переломах ребер развивается плеврит, а при повреждении костей черепа — внутримозговые гематомы.
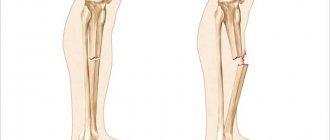
Оскольчатый перелом
Оскольчатые переломы ключицы обычно встречаются у взрослых. В большинстве случаев целостность кости нарушается в средней трети, при этом фрагменты смещаются из-за тяги мышц. Пациент жалуется на боль, движения ограничены, в области повреждения определяется деформация и отек. При смещении отломков возможно укорочение надплечья. При повреждении нервов выявляются нарушения чувствительности. При повреждении крупных сосудов возможно массивное кровотечение. Пальпация при подобных травмах должна быть максимально бережной и осторожной, поскольку давление на кость может стать причиной смещения мелких отломков и разрыва или сдавления ранее интактных сосудов и нервов.
Для подтверждения диагноза назначается рентгенография ключицы. Лечебная тактика зависит от положения костных фрагментов. При отсутствии осложнений производится закрытая репозиция с наложением колец Дельбе (при незначительном смещении), повязки Смирнова-Ванштейна, восьмиобразной повязки или повязки Сейра. При повреждении плечевого сплетения, а также наличии фрагмента, направленного острым концом в сторону сосудов и нервов, показано оперативное лечение – остеосинтез ключицы спицей, пластиной, штифтом или гвоздем Богданова.
Оскольчатые переломы плечевой кости могут возникать в любых отделах сегмента. Причиной обычно становится падение на руку, реже – удар или выворачивание руки. При повреждении верхней трети (переломы головки, переломы шейки плеча) наблюдается отек и деформация плечевого сустава. Движения в суставе резко ограничены, крепитация может не выявляться. Переломы проксимальных отделов, как правило, протекают относительно благоприятно. Обычно хорошего результата удается достичь с использованием консервативных методов – репозиции и последующей фиксации. При невозможности сопоставить отломки выполняется остеосинтез головки плеча винтами либо остеосинтез хирургической шейки плеча пластиной или спицами.
При оскольчатых переломах диафиза плеча выявляется деформация, отек, крепитация и патологическая подвижность. Возможно сдавление или нарушение целостности лучевого нерва или, реже, артерии. При повреждениях нижних отделов (переломах межмыщелкового возвышения, головчатой возвышенности и блока) локтевой сустав отечен, деформирован, движения невозможны. При переломах диафиза и нижней трети плеча нередко возникают трудности в процессе сопоставления отломков.
Тактика лечения выбирается с учетом осложнений и данных рентгенографии плечевой кости. При повреждении артерии показана неотложная операция. В остальных случаях обычно проводят репозицию либо накладывают скелетное вытяжение. Если отломки не удается сопоставить, осуществляют остеосинтез диафиза плечевой кости пластиной или спицами. Хирургическое вмешательство по восстановлению нерва обычно производят в отдаленном периоде. При отсутствии натяжения показан шов нерва, в остальных случаях – пластика поврежденного нервного ствола.
Оскольчатые переломы костей предплечья могут быть внутри- и внесуставными, расположенными в нижней, средней и верхней трети сегмента. В числе внутрисуставных переломов – оскольчатый перелом локтевого отростка, перелом головки луча и повреждение Мальгеня (перелом локтевого отростка в сочетании с вывихом костей предплечья). При всех перечисленных видах повреждений наблюдается отек и деформация сустава. Движения резко ограничены или невозможны. Тактика лечения определяется с учетом данных рентгенографии локтевого сустава. Часто требуется хирургическое вмешательство: остеосинтез локтевого отростка пластиной, спицами или винтами, резекция головки лучевой кости.
Оскольчатые диафизарные переломы костей предплечья являются достаточно распространенной травмой. Сопровождаются видимой деформацией, патологической подвижностью, крепитацией, отеком, нарушением оси конечности. Удержание отломков после репозиции при таких травмах нередко становится сложной задачей даже в случае простых поперечных или косых переломов, поскольку фрагменты повторно смещаются из-за тяги мышц. При наличии отломков задача еще больше усложняется, поэтому часто приходится прибегать к оперативному лечению. Тактику хирургического вмешательства определяют с учетом данных рентгенографии предплечья. Возможен остеосинтез пластиной или штифтом, в некоторых случаях выполняют остеосинтез костей предплечья аппаратом Илизарова.
Оскольчатые переломы луча в типичном месте также нередки. Обычно наблюдается смещение отломков. Лучезапястный сустав деформирован, отечен, движения резко затруднены. Крепитация нехарактерна. На рентгенографии лучезапястного сустава выявляется перелом с наличием различного количества фрагментов. В большинстве случаев смещение удается устранить в ходе закрытой репозиции, в отдельных случаях необходим остеосинтез дистального метаэпифиза луча винтами, спицами или пластиной.
Какие бывают переломы: общепринятые медицинские классификации
Переломы классифицируют по нескольким критериям: по расположению отломков, локализации травмы и формы переломанного участка.
В зависимости от расположения отломков переломы кости бывают открытыми и закрытыми. В первом случае травма сопровождается повреждением мягких тканей, вплоть до того, что кость оказывается видимой. При закрытом переломе такого не случается: мягкие ткани остаются целыми, кровоизлияний нет.
Открытые переломы подразделяют на первичные и вторичные. В первом случае мягкие ткани травмируются из-за внешнего провоцирующего фактора, а во втором — из-за того, что осколок кости ранит ткани, образуя в них сквозную рану.
Есть отдельные типы, какие бывают закрытые переломы:
- Комбинированные. Характеризуются множественными повреждениями внутренних органов.
- Сочетанные. Появляются из-за внешнего воздействия, например, травм или радиации.
- Множественные. Повреждается несколько костей сразу.
- Единичные. Травмируется только одна кость.
- Полные. Концы кости отделяются друг от друга.
- Неполные — кость не разделяется, но на ее поверхности образуются трещины и краевые обломки.
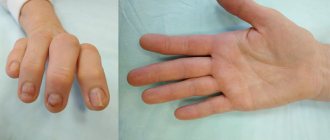
Самый тяжелый вид травмы — перелом кости со смещением. Из-за перелома со смещением возникают осложнения: как паралич конечностей или потеря их чувствительности, потеря трудоспособности, а иногда и летальный исход.
По местоположению перелом классифицируют на следующие виды:
- Эпифизиолизный — с поражение зоны роста костной ткани у детей.
- Эпифизиарный — с травмированием полости сустава.
- Диафизарным — повреждение трубчатых костей.
- Вклоченным — связан с повреждением губчатых костных элементов.
Самой трудно излечимой считается эпифизиарный вид переломов. Он зачастую сочетается с вывихами, что не позволяет сразу определить тип травмы и назначить точное лечение.
Еще одну классификацию видов переломов дают по форме повреждения кости:
- Поперечные — линия разлома находится перпендикулярно относительно самой кости.
- Продольные — линия перелома расположена параллельно поврежденным кожным тканям.
- Косые — линия разлома располагается под углом к самой трубчатой кости
- Винтообразные — вид перелома, при котором костные отломки смещаются относительно первоначального положения.
- Оскольчатые — при травме не образуется ни одной линии перелома, но на участке кости появляются отдельные осколки.
- Клиновидные — это вид перелома характерен для травм позвоночника, когда одна кость вдавливается в другую и образует трещины и клиновидные дефекты на её поверхности.
- Компрессионный — вид перелома, при котором на поврежденном участке костной ткани образуется множество мелких обломков.
Причины
В зависимости от причины возникновения различают травматические и патологические переломы. Причиной травматических переломов костей бывает резкое, внезапное действие механической ударной силы на кость. Патологические переломы появляются при действии определенного патологического процесса на костную ткань. Это может быть результатом кисты или развития злокачественной опухоли. При этом структура костной ткани постепенно разрушается и даже небольшие нагрузки могут привести к перелому. При втором виде опасность перелома возрастает в несколько раз. Доходит даже до того, что при ходьбе человек тоже может сломать ногу. Здесь причина заключается в том, что это патология самой кости, а не воздействие на нее со стороны.
Диагностика переломов
Диагностикой травмы занимается врач-хирург или травматолог. Самостоятельно можно отличить переломы от других травм (вывиха, ушиба), но определить степень его тяжести под силу только врачу.
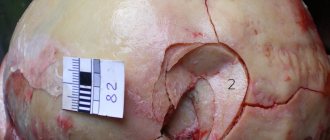
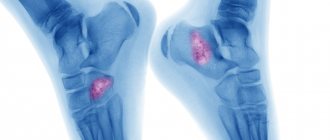
Основной метод диагностики — рентгенография в двух проекциях. Смотрите, как выглядит перелом на снимке:
Если имеются признаки открытого перелома конечности, то врач дополнительно назначит больному МРТ или УЗИ, чтобы выявить насколько осколки повредили мягкие ткани и задеты ли нервные окончания.
Диагностика
При большинстве закрытых переломов рентгенодиагностика занимает ведущее значение. Это исследование необходимо не только для подтверждения диагноза перелома и его документирования. Очень важно травматологу на основании рентгенограмм составить представление о характере смещения отломков, направлении линий перелома и наличии дополнительных трещин, свидетельствующих о раскалывании отломка. Эти сведения нужны для определения лечебной тактики, выбора типа остеосинтеза. Рентгенологическое исследование важно и в процессе лечения. Оно определяет полноту репозиции, правильность положения фиксирующей конструкции, отсутствие вторичного смещения (по спадению отека), появление и формирование костной мозоли. Хирург и травматолог должны соблюдать правила выполнения рентгенограмм при переломах.
Оказание первой помощи при переломах — 3 очень важных этапа
При переломах очень важно правильно и своевременно оказать доврачебную помощь. Последовательные грамотные действия позволят предупредить последствия травмы и болевой шок у пострадавшего.
Правила и порядок оказания первой помощи:
- Вызвать скорую помощь. Вправлять сустав самостоятельно — это то, чего нельзя делать при переломах. До выезда неотложки пострадавшему оказывают последовательную первую помощь.
- Дать пострадавшему обезболивающие средства — Кетанов или Найз. Лучше, если обезболивающие будут введены внутримышечно, так они подействуют быстрее. Если под рукой нет ампулы с лекарством, то используют препараты в таблетированной форме. Обезболивание — это то, что обязательно нужно делать при переломах. В противном случае человек будет ощущать интенсивные боли в суставе при попытке зафиксировать пострадавшую конечность, возможен даже болевой шок.
- Зафиксировать сустав шиной. На место перелома накладывают шину, чтобы обломки кости не повредили мягкие ткани. При оказании первой помощи можно использовать подручные средства: деревянную доску, лыжные палки. Если предметы, подходящие для шинирования отсутствуют, то в качестве шины используют тело самого пострадавшего. Например, сломанную ногу фиксируют к здоровой с помощью бинта или одежды. Верхнюю сломанную конечность фиксируют шиной к шее или туловищу.
Последующие правила оказания первой помощи будут зависеть от вида перелома. Если он открытый, то помощь будет включать в себя обеззараживание раны и остановку кровотечения до наложения шины. Бактерии через рану могут быстро попасть внутрь и вызвать гангрену конечностей. Перед тем как зафиксировать сустав в одном положении. необходимо положить на травмированный участок антисептическую салфетку, смоченную перекисью водорода.
При открытом переломе из раны нередко сочится кровь, поэтому нужно знать, как правильно остановить ее. Помощники должны правильно определить вид открывшегося кровотечения:
- Венозное. Кровь идет медленно и имеет темно-красный оттенок (бурого цвета). В этом случае жгут накладывают ниже места перелома.
- Артериальное. Кровь вытекает пульсирующей струей и имеет алый окрас — жгут фиксируют выше раны побыстрее, чтобы крови вылилось как можно меньше.
Вместо жгута можно использовать бинты, повязки или лоскуты одежды; если нужно срежьте одежду ножом. Под повязку обязательно следует положить листок с запиской. В нем люди, оказывающие первую помощь, обязательно должны указать время наложения сдавливающей повязки. Если скорая задерживается, то каждые 30 минут ослабляют жгут!
Если человек сломал грудной или поясничный отдел позвоночника, то ему шину не накладывают. В этом случае первая помощь включает в себя только вызов неотложной помощи, обезболивание и остановку крови. Если нужно перенести пострадавшего с места происшествия, например с проезжей части, то для этого используют только жесткие носилки. Человека фиксируют на носилках, для того, чтобы он не слетел. При переломе шейного отдела позвоночника используют иммобилизирующий воротник.
Симптомы
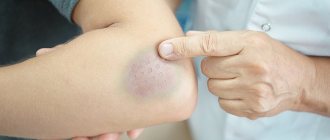
Переломы костей имеют характерные симптомы, которые позволяют выявить патологию при ее возникновении, что очень важно для исключения осложнений. Можно выделить следующие основные относительные признаки перелома: — Болевой синдром: резкая боль при разрыве кости и ноющая боль в дальнейшем, причем усиливающаяся при продольной нагрузке или ее имитации. — Отечность: отек на пораженном участке развивается постепенно. — Гематома: разного размера на пораженном участке; при этом гематома с пульсацией указывает на продолжение кровотечения. Абсолютный признак перелома возникает в результате непосредственного разрушения кости и указывает на завершенность процесса. Таковыми признаками перелома являются: — Характерный хруст (крепитация): возникает при разрыве костной ткани, в дальнейшем прослушивается с помощью фонендоскопа из-за трения обломков. — Неестественное направление конечности или другой кости. — Повышенная подвижность при разрыве сустава. — Обломки кости заметны при открытом переломе визуально. — Укорачивание конечности при смещении осколков, выпячивание сломанной кости. Некоторые признаки при переломе без смещения или неполном переломе могут не проявиться, что осложнит диагностирование. Симптомы перелома однозначно определяются путем рентгенографии – фиксируются локализация, тип и степень разрушения.
Методы лечения перелома: что делают в стационаре
Основные принципы лечения в стационаре — это сохранение жизни больного, устранение анатомических нарушений (мышечных зажимов), восстановление работы внутренних органов и поврежденных конечностей.
Оперативные методы
Основной метод лечения закрытых переломов — фиксация сустава с помощью гипса, лонгета или жестких ортезов. Если костные отломки сместились, то в план лечения дополнительно включают вытяжение — длительное сопоставление отломков с помощью системы грузов.
Существуют и хирургические методы лечения. Переломы лечат с помощью остеосинтеза — соединения костных отломков при помощи штифтов, винтов.
Современные методы лечения переломов подразумевают полное протезирование. Это когда сустав меняется полностью или частично. Это «золотой стандарт лечения» перелома шейки бедра у пациентов пожилого возраста.
Консервативные методы
После травмы люди испытывают болевые ощущения, поэтому им нужно знать, что принимать при переломах. Обычно в стационаре пациентам, особенно с переломанным позвоночникам, дают наркотические обезболивающие препараты — Кодеин. После этого переходят на нестероидные лекарства — Анальгин, Кетарол.
После переломов увеличивается риск образования тромбов, поэтому дополнительно нужно пить препараты, препятствующие свертываемости крови, по-другому их называют антикоагулянтами — Гепарин, Эноксапарин.
Если перелом открытый, то нужно предупредить бактериальную инфекцию, которая попадает внутрь раны. Для этого используют антибиотики (Цефтриаксон или Цефотаксим) или антибактериальные препараты (Метронидазол, Пефлоксацин).
От того, как успешно пройдет лечение, зависит, сколько времени придется ходить в гипсе при переломе. В среднем период лечения составляет от 1 до 2 месяцев.
Физиотерапевтический метод
Физиотерапия при лечении переломов используется для того. чтобы снять отек с мягких тканей и облегчить болевой синдром. Процедуры способствуют скорейшей регенерации костей, так как улучшают кровоснабжение на травмированном участке.
В остром периоде больным назначают такие методы лечения, как магнитотерапию (ее делают даже через гипсовую повязку). Магнитотерапия не только уменьшает боли, но и устраняет сдавливание мягких тканей.
В дополнение к магнитотерапии применяется еще один эффективный метод лечения — криотерапия. Но процедура возможно только на те области, которые свободны от гипсовой повязки. Основная цель назначения криотерапии — снятие отека с мягких тканей благодаря сужению кровеносных сосудов.
После стихания стадии обострения к перечисленным физиотерапевтическим методам лечения добавляют ультразвуковую терапию с гидрокортизоном и электростимуляцию. Эти методики помогают восстановить утраченный мышечный объем после переломов.
Немаловажное значение в лечении играет и лечебно-оздоровительная физкультура. После снятия гипса нужно постепенно разрабатывать конечности и суставы, чтобы они приобрели первоначальную подвижность. Узнавайте, как разработать лучевую и плечевую кости после перелома руки из видео и по советам врачей.
Лечение
Основными задачами лечения пострадавшего с переломом являются спасение его жизни и сохранение конечности, восстановление целости кости и анатомической формы сустава, функции поврежденной конечности и трудоспособности пострадавшего. Первая помощь направлена на предотвращение смещения отломков костей, повреждения мягких тканей, инфицирования раны, развития травматического шока и массивной кровопотери. Необходимые действия: иммобилизовать поврежденный участок скелета, используя шину, захватывающую суставы выше и ниже места повреждения. Остановить кровотечение с помощью жгута и наложить на рану стерильную повязку. Дать обезболивающее средство: анальгин или промедол. Доставить пострадавшего в травмпункт. При множественных переломах и травмах позвоночника передвигать больного до приезда скорой помощи не рекомендуется. Консервативное лечение заключается в иммобилизации, использовании гипсовых повязок после закрытой репозиции перелома или без нее (если нет смещения). Конечность при наложении гипса должна находиться в физиологически правильном положении. Ее дистальные части (например, пальцы при переломе конечности) должны быть открытыми для возможности определения отека и предотвращения нарушения трофики тканей. Иногда при переломе необходима тракция — использование скелетного, манжеточного, клеевого или липкопластырного вытяжения. Этот метод помогает нейтрализовать действие мышечных пластов, которые крепятся к костным отломкам, предотвратить их смещение и создать условия для регенерации костной ткани. Наибольший эффект дает скелетное вытяжение. Груз, прикрепленный к спице, которая проведена через кость, обеспечивает поддержание костных отломков в положении, оптимальном для восстановления ткани. Недостаток – вынужденная иммобилизация пациента, приводящая к ухудшению его общего состояния. При трещинах в трубчатых костях и переломах небольших костей применяются функциональные методы. Они предполагают отсутствие иммобилизации или минимальное обездвиживание поврежденного участка и сводятся к обеспечению ему покоя. Оперативное лечение необходимо при переломах челюсти (установка аппарата внешней фиксации), восстановлении губчатых костей (свод черепа), избыточном образовании костной мозоли и т.д. В послеоперационном периоде место перелома иммобилизуют. Сроки восстановления – от нескольких недель до нескольких месяцев. В случае если восстановления кости не происходит, и формируется ложный сустав (стойкая ненормальная подвижность в месте перелома), применяют методы эндопротезирования (замена элементов опорно-двигательного аппарата имплантатами). После снятия гипса приступают к реабилитационной терапии. Это, прежде всего, массаж. Назначается на 10-45 день после перелома. Он ускоряет процесс образования костной мозоли, улучшает кровообращение и питание тканей, препятствует атрофии мышц. СРМ-терапия – это пассивная разработка суставов (без участия мышц) с помощью специально настроенного механического устройства. Лечебная гимнастика. В первые 10 дней делаются упражнения для неповрежденных суставов и конечностей. Они предотвращают мышечную слабость и возникновение тугоподвижности суставов. После снятия гипса ЛФК помогает восстановить подвижность поврежденных суставов и силу мышц. Нагрузку рекомендуется увеличивать постепенно, завершая реабилитацию активной гимнастикой, помогающей нейтрализовать последствия перелома.
Причины и виды смещения костных отломков
При переломе костей смещение отломков обусловлено:
1) первичным действием силы механического фактора — чем больше сила, тем больше смещение отломков;
2) анталгической контракцией мышц — защитной реакцией организма на боль, вызывает их сокращение;
3) массой периферического сегмента (земным тяготением). Смещение зависит от места прикрепления отдельных мышц или их групп в центральный и периферического отломков, их функционального назначения.
Итак, различают следующие виды смещения отломков:
1) в ширину;
2) в длину;
3) по оси;
4) ротацию периферического сегмента.
Накостный остеосинтез пластинами
Накостный остеосинтез выполняют с помощью пластинок различной длины, ширины, формы и толщины, в которых сделаны отверстия. Через отверстия пластину соединяют с костью при помощи винтов. Для накостного остеосинтеза используют также проволоку (обвивные проволочные швы) и другие фиксаторы.
Последним достижением в области накостного остеосинтеза являются пластины с угловой стабильностью (LCP). Помимо резьбы на винте, с помощью которой он вкручивается в кость и фиксируется в ней, есть резьба в отверстиях пластины и в головке винта, за счет чего шляпка каждого винта прочно фиксируется в пластине. Такой способ фиксации винтов в пластине значительно увеличивает стабильность остеосинтеза.
Созданы пластины с угловой стабильностью для каждого из сегментов всех длинных трубчатых костей, имеющие форму, соответствующую форме и поверхности сегмента.
Пластины для проксимального и дистального отделов плечевой кости
Накостный остеосинтез позволяет провести открытую репозицию и идеально точное сопоставление отломков (непосредственно под контролем зрения в момент операции). Поэтому он является методом выбора при остеосинтезе внутрисуставных и околосуставных переломов, так как необходимо восстановить анатомию суставных поверхностей чтобы не возникло механических препятствий движению в суставе.
Двухлодыжечный перелом.
К этой группе относится как перелом наружной и внутренней лодыжек так и функционально двухлодыжечный перелом — перелом наружной лодыжки и разрыв дельтовидной связки. В большинстве случаев показано хирургическое лечение. Часто используется комбинация из нейтрализующих, мостовидных, противососкальзывающих пластин, компрессирующих винтов.
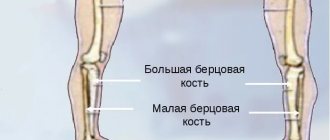
Остеосинтез перелома наружной лодыжки при помощи компрессирующего винта и нейтрализующей пластины установленной по наружной поверхности малоберцовой кости, остеосинтез перелома внутренней лодыжки двумя компрессирующими винтами.
При повреждении дистального межберцового синдесмоза, которое часто имеет место при надсиндесмозных (высоких) переломах малоберцовой кости, показана установка позиционного винта на срок 8-12 недель с полным исключением осевой нагрузки.
При лечении функционального двухлодыжечного перелома нет необходимости выполнять шов дельтовидной связки если она не мешает репозиции, то есть при удовлетворительном положении таранной кости. При её подворачивании в полость сустава устранить подвывих закрыто невозможно, по этой причине выполняется доступ к внутренней лодыжке, устранение блока сустава и шов дельтовидной связки.